Clear Sky Science · de
Klimawandel und Atemwegsgesundheit: Auswirkungen für Atemwegsmedizin in der Primär‑ und Fachversorgung
Warum sich die Luft, die wir atmen, verändert
Für Millionen von Menschen mit Asthma oder chronisch obstruktiver Lungenerkrankung (COPD) kann bereits das bloße Einatmen eine tägliche Herausforderung sein. Dieser Artikel erläutert, wie sich das sich verändernde Klima diese Herausforderung verschärft – und was Ärztinnen, Pflegende und Patientinnen und Patienten dagegen tun können. Zugleich richtet er den Blick auf das Gesundheitswesen selbst: Welche Rolle spielt die Art und Weise, wie wir Atemwegserkrankungen behandeln, dabei, das Klima zu belasten oder dessen Erwärmung zu dämpfen? Das Verständnis dieser Zusammenhänge kann Patienten helfen, sowohl ihre Lungen als auch die Umwelt zu schützen.
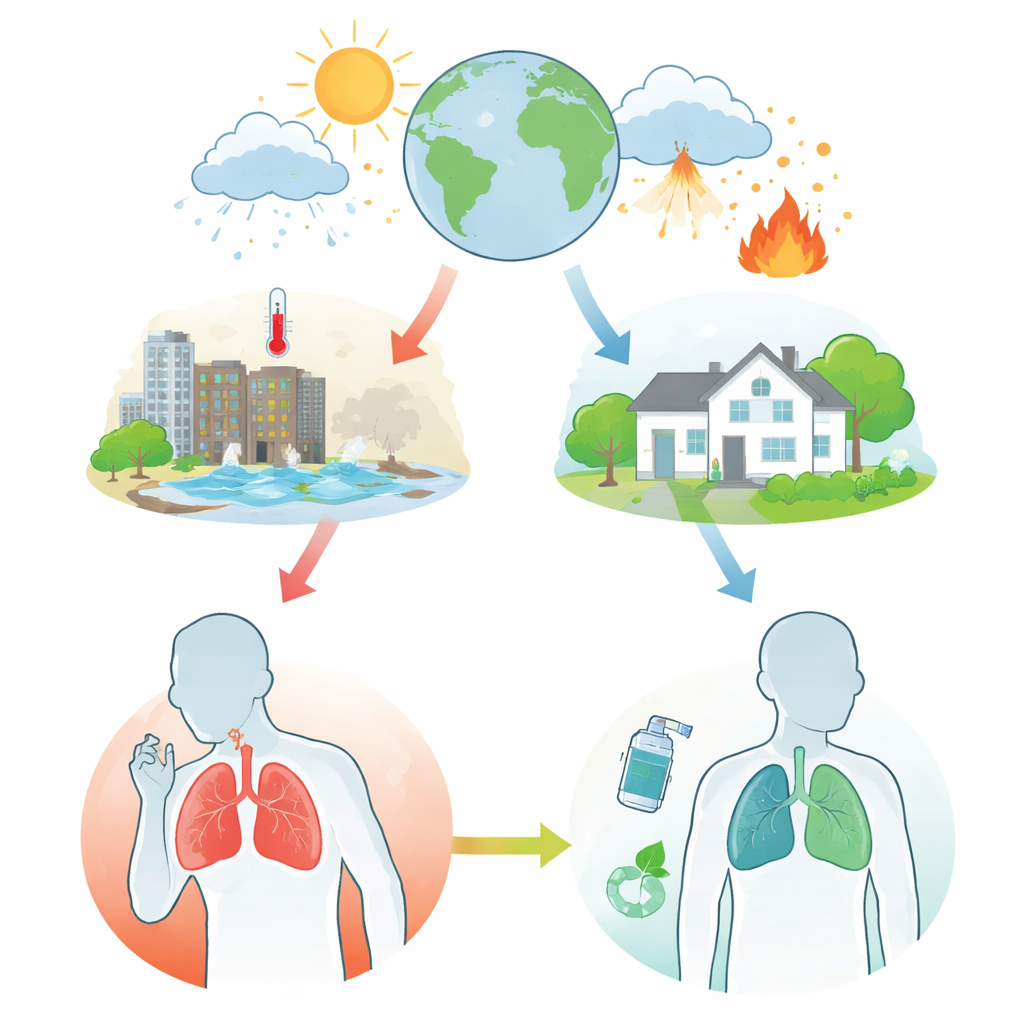
Wie verändertes Wetter unsere Lungen schädigt
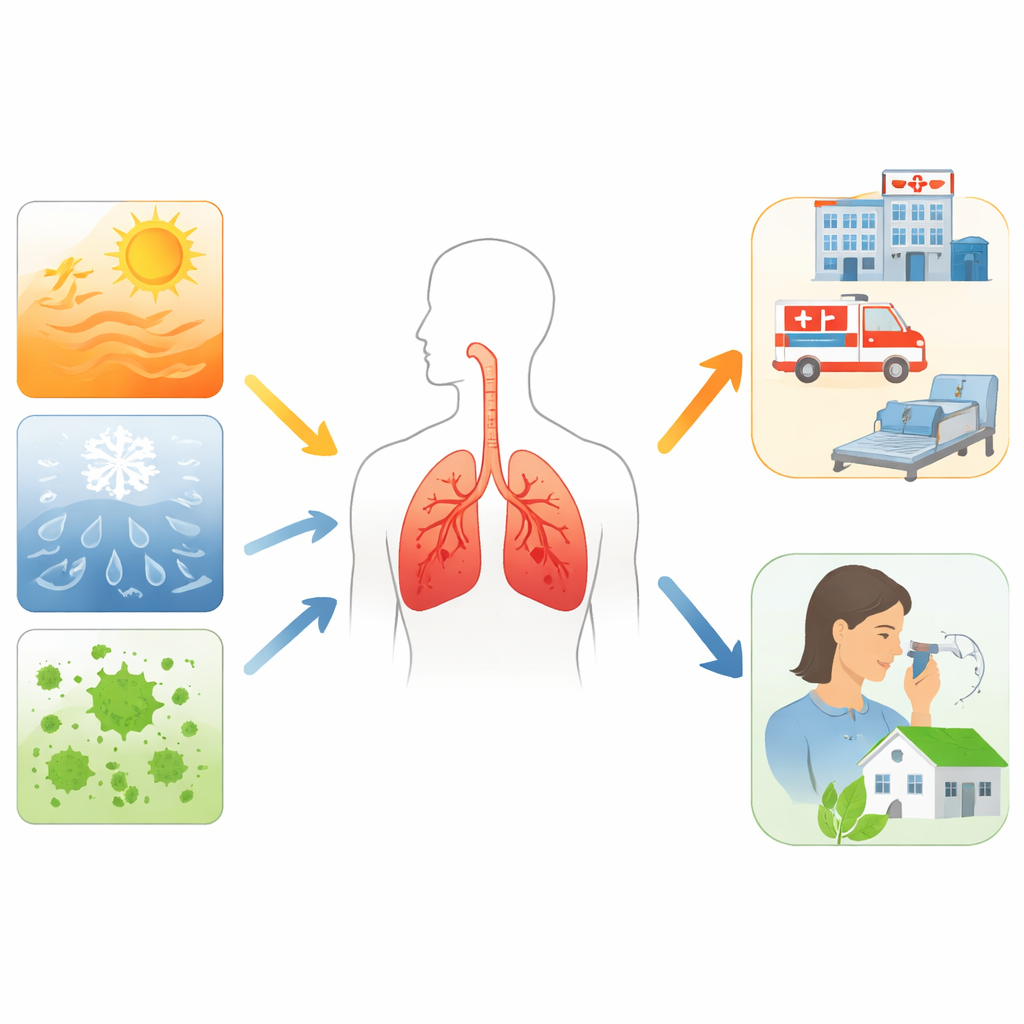
Die Autorinnen und Autoren beschreiben, wie steigende Temperaturen, Kälteeinbrüche, Schwankungen der Luftfeuchte und schwere Stürme die Atemwege von Menschen mit Asthma und COPD belasten. Heiße Tage und Hitzewellen stehen im Zusammenhang mit mehr Atemnotanfällen, Notaufnahmen und Todesfällen, besonders in Städten. Sehr kalte Phasen und große Schwankungen zwischen Tages‑ und Nachttemperaturen verschlechtern ebenfalls Symptome und führen zu vermehrten Krankenhausaufenthalten. Hitze und hohe Luftfeuchte können bei Asthma zu einer Verengung der Atemwege führen, während kalte, feuchte Luft COPD verschlimmert. Waldbrände, Überschwemmungen, Hurrikane und andere Katastrophen hinterlassen Rauch und verschmutzte Luft und können Kliniken und Krankenhäuser beschädigen, sodass es für besonders gefährdete Patientinnen und Patienten schwieriger wird, die nötige Versorgung zu erhalten.
Veränderte Jahreszeiten von Pollen, Schimmel und Keimen
Klimawandel verändert nicht nur die Temperaturen; er formt auch die unsichtbare Mischung aus Partikeln und Mikroben, die wir einatmen. Wärmere Bedingungen und veränderte Niederschlagsmuster verlängern die Pollensaisonen und erhöhen die Pollenbelastung in der Luft, einschließlich von Bäumen und Unkräutern, die bereits vielen Menschen Probleme bereiten. Überschwemmungen und feuchte Bedingungen fördern Schimmelbildung in Innenräumen und im Freien und verschlimmern die Beschwerden bei Kindern mit Asthma und bei COPD‑Patienten, die auf Pilzsporen empfindlich reagieren. Gewitter können Pollen und Sporen plötzlich zerbrechen und so eine Vielzahl winziger allergener Partikel freisetzen, die zu Ausbrüchen von «Gewitter‑Asthma» führen. Wärmere, verkürzte Winter könnten außerdem das zirkulierende Muster von Atemwegsinfekten verändern, wobei hier noch weitere Forschung nötig ist.
Alltägliche Ratschläge zum Schutz
Da sich das Klima verändert, betont der Artikel praktische Maßnahmen für Patientinnen, Patienten und die Fachkräfte, die sie betreuen. Menschen mit chronischen Lungenerkrankungen wird geraten, im Winter eine sichere Mindesttemperatur in ihren Wohnräumen aufrechtzuerhalten, während Hitzewellen ausreichend Flüssigkeit zu sich zu nehmen und möglichst körperlich aktiv zu bleiben. Wetter‑ und Gesundheitsvorhersagen können Patienten vor Hochrisikoperioden für Verschlechterungen warnen und so Zeit geben, Medikamente anzupassen oder frühzeitig Hilfe zu suchen. Ärztinnen und Ärzte sollten Allergietests an neue lokale Pollen‑ und Schimmelprofile anpassen, bei Verdacht auf Infektionen eine Reiserückfrage stellen und den Patientinnen und Patienten klare Aktionspläne geben, die auch veranschaulichen, was bei extremen Wetterlagen oder schlechter Luftqualität zu tun ist.
Wie Behandlungen selbst das Klima beeinflussen
Die Übersichtsarbeit wendet sich dann dem Klimaeinfluss der Atemwegsversorgung zu. Inhalatoren, insbesondere treibgasbetriebene Dosieraerosole (pMDIs), die bestimmte Treibgase verwenden, tragen zu Treibhausgasemissionen bei. Eine vorgeschlagene Lösung war der Wechsel zu Trockenpulverinhalatoren, die in der Regel geringere Emissionen am Einsatzort aufweisen. Die Autorinnen und Autoren machen jedoch klar, dass diese Entscheidung nicht einfach ist. Der gesamte ökologische Fußabdruck eines Inhalators umfasst Rohstoffe, Herstellung, Transport und Entsorgung – nicht nur das freigesetzte Gas. Einige Patientengruppen, etwa Kleinkinder, ältere Menschen oder Personen mit schwacher Einatmung, sind auf treibgasbetriebene Geräte angewiesen, um effektiv atmen zu können. Ein plötzlicher, großflächiger Wechsel kann die Krankheitskontrolle stören, Krankenhausaufenthalte erhöhen und insgesamt sogar die Emissionen steigern. Ein sicherer Weg besteht darin, die Gerätewahl zu personalisieren und Industrieanstrengungen zu unterstützen, Inhalatoren mit neuen, emissionsarmen Treibmitteln zu entwickeln, wobei Dosierung und Handhabung vertraut bleiben sollten.
Warum gute Kontrolle auch gut fürs Klima ist
Eine wichtige Botschaft lautet, dass schlecht kontrolliertes Asthma oder COPD einen deutlich größeren CO2‑Fußabdruck erzeugt als gut kontrollierte Erkrankungen. Häufige Exazerbationen, Notaufnahmebesuche und Krankenhausaufenthalte erfordern energieintensive Versorgung und erzeugen Abfall, vor allem auf Intensivstationen. Die übermäßige Nutzung von kurz wirksamen Sprays statt regelmäßiger Controller‑Medikamente verschlechtert nicht nur die Gesundheit der Patientinnen und Patienten, sondern steigert auch die Emissionen durch Inhalatorgebrauch. Die Autorinnen und Autoren argumentieren, dass die nachhaltigste Strategie darin besteht, die Grundlagen richtig zu machen: präzise Diagnose, evidenzbasierte Behandlungspläne, korrekte Inhalationstechnik und hohe Therapietreue. Moderne Ansätze wie smarte Inhalatoren, Telemedizin‑Kontrollen und Recyclingprogramme können zusätzlich Emissionen reduzieren, ohne die Sicherheit zu beeinträchtigen.
Leichter atmen in einer sich erwärmenden Welt
Abschließend betont der Artikel, dass Klimawandel und Atemwegsgesundheit inzwischen eng miteinander verknüpft sind, Patienten aber nicht für ihren Behandlungsbedarf Schuldgefühle haben sollten. Stattdessen sollten Ärztinnen, Ärzte und Patientinnen und Patienten gemeinsam das Inhalationsgerät und den Behandlungsplan wählen, die am besten Symptome kontrollieren und Anfälle verhindern. Gleichzeitig sind Regierungen und Pharmaunternehmen in der Pflicht, niedrig‑kohlenstoffige Inhalatoren zur Standardoption zu machen, damit Umweltschutz nicht zulasten der Versorgung geht. Im Kern gilt: Menschen mit Asthma und COPD gut zu unterstützen – durch Vermeidung von Exazerbationen und unnötigen Krankenhausaufenthalten – ist auch eine der wirksamsten Arten, wie die Atemwegsmedizin zum Klimaschutz beitragen kann.
Zitation: Agusti, A., Kirk, A., Panigone, S. et al. Climate change and respiratory health: implications for respiratory clinicians in primary and specialist care. npj Prim. Care Respir. Med. 36, 20 (2026). https://doi.org/10.1038/s41533-026-00494-6
Schlüsselwörter: Klimawandel, Asthma, COPD, Inhalatoren, Luftverschmutzung