Clear Sky Science · de
Vergleichende Effekte von Medikamenten kombiniert mit zwanzig Reha-Therapien: Kernergebnisse bei 8.202 Parkinson-Patienten
Warum das im Alltag wichtig ist
Parkinson wird oft mit zitternden Händen assoziiert, doch für viele der mehr als acht Millionen Betroffenen weltweit sind die größeren Herausforderungen, beim Gehen stabil zu bleiben, klar zu denken und sich einfach wieder wie sie selbst zu fühlen. Diese Studie stellt eine praktische Frage, der Patienten, Familien und Kliniker täglich gegenüberstehen: Wenn Parkinson-Medikamente bereits eingenommen werden, welche Arten der Rehabilitation — Gruppensport, Gehirnstimulation, Wassertherapie, Tai Chi, Robotik und mehr — scheinen am meisten bei Bewegung, Stimmung und Lebensqualität zu helfen?
Ein großer Überblick über viele Reha-Optionen
Die Forschenden fassten Ergebnisse aus 186 klinischen Studien mit 8.202 Menschen mit Parkinson aus 20 Ländern zusammen. In allen Studien erhielten die Teilnehmenden die standardmäßige Parkinson-Medikation und danach eine von 20 Reha-Formen, von vertrauten Ansätzen wie Kraft- und Gleichgewichtstraining bis zu neueren Methoden wie Virtual Reality, robotischen Exoskeletten und nicht-invasiver Hirnstimulation. Statt nur zwei Therapien direkt miteinander zu vergleichen, nutzte das Team eine Methode namens Network-Metaanalyse, die direkte und indirekte Vergleiche verknüpft und so eine große, einheitliche Karte erstellt, wie sich all diese Optionen zueinander verhalten.
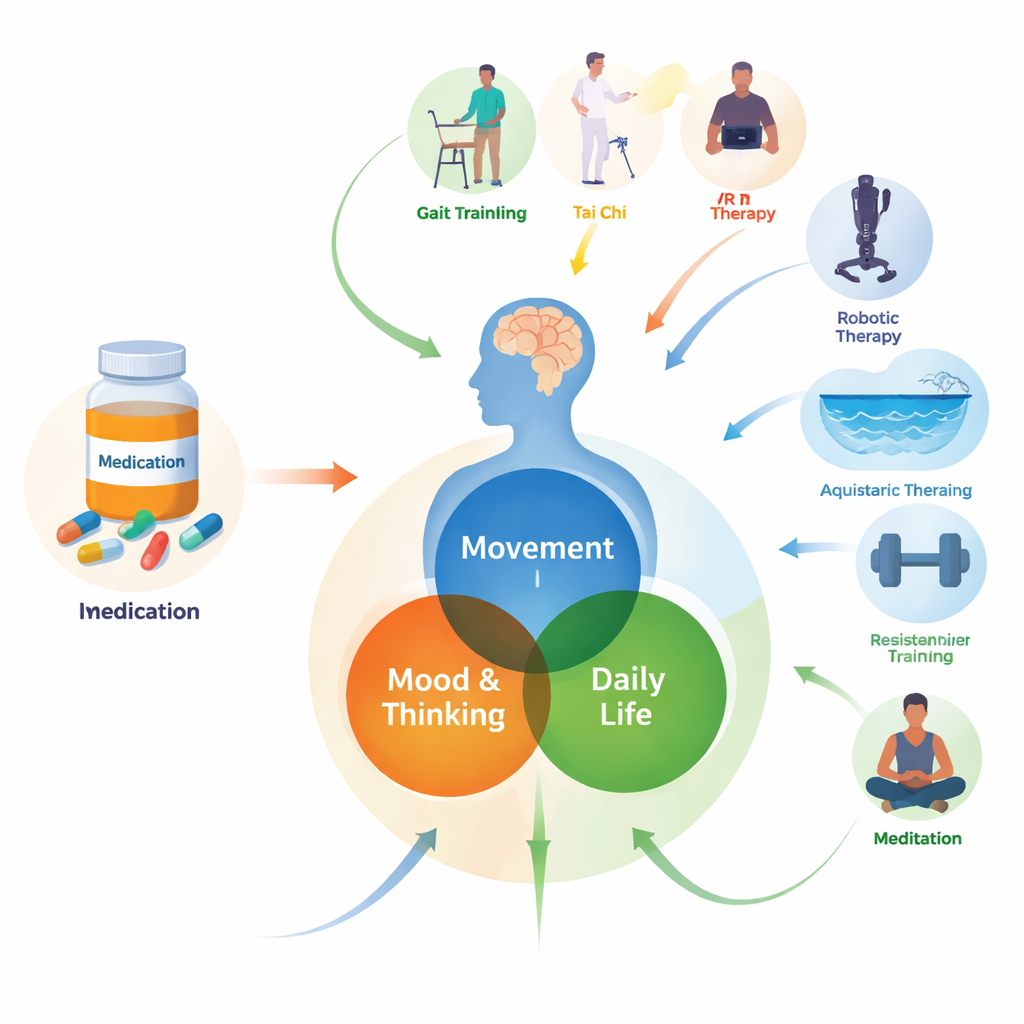
Was bei der Bewegung zu helfen scheint
Viele Menschen mit Parkinson haben Probleme mit dem Gleichgewicht, Verlangsamung und Episoden, in denen die Füße beim Gehen plötzlich „festfrieren“. Die Analyse legt nahe, dass mehrere Kombinationen aus Medikamenten und Reha die Bewegung spürbar verbessern können, wenngleich die Beweislage insgesamt nur mäßig stark ist. Traditionelle chinesische Programme (einschließlich Tai Chi und verwandter Praktiken), wasserbasierte Übungen, exoskelettunterstütztes Training und konventionelle Bewegungstherapie schienen das Gleichgewicht stärker zu verbessern als die übliche Versorgung. Mind–Body-Übungsprogramme und nicht-invasive Hirnstimulation — bei der schwache elektrische oder magnetische Ströme auf die Kopfhaut angewendet werden — wurden mit besseren allgemeinen motorischen Fähigkeiten in Verbindung gebracht. Für das besonders belastende Problem des Freezing of Gait zeigte jedoch keine einzelne Therapie eine klare Überlegenheit, was verdeutlicht, wie schwer dieses Symptom zu behandeln bleibt.
Denken, Stimmung und die versteckte Belastung
Parkinson betrifft weit mehr als die Muskulatur. Viele Patientinnen und Patienten erleben Veränderungen von Gedächtnis, Aufmerksamkeit und Stimmung, die ebenso beeinträchtigend sein können wie Tremor. Hier hoben sich Widerstandstraining und nicht-invasive Hirnstimulation als die vielversprechendsten Partner zur Medikation hervor, um die kognitiven Fähigkeiten zu schärfen; auch kunstbasierte Therapien zeigten Potenzial. Für die emotionale Gesundheit war Mind–Body-Bewegung — Programme, die Bewegung mit Atem, Konzentration oder Meditation verbinden — der einzige Ansatz, der konsistent negative Stimmungslagen linderte. Diese Befunde stimmen mit wachsender Evidenz überein, dass gezielte körperliche und mentale Praxis Hirnschaltkreise zu besserer Funktion bewegen kann, selbst bei einer degenerativen Erkrankung.
Lebensqualität im Alltag
Am Ende interessieren sich Menschen mit Parkinson weniger für Testergebnisse als dafür, ob sie sich selbst anziehen, sicher das Haus verlassen und Zeit mit anderen genießen können. Bei Blick auf Alltags-Wohlbefinden waren Therapien, die Arme und Hände fokussieren, sowie Widerstandstraining mit den größten berichteten Zuwächsen an Lebensqualität verbunden; auch kognitiv-behaviorale Programme zeigten Vorteile. Dennoch waren Verbesserungen oft moderat, und Zuwächse in einem Bereich — etwa beim Gleichgewicht — führten nicht immer zu einem besseren Gesamtbefinden. Diese Diskrepanz spiegelt die Komplexität des realen Funktionierens wider und wie langsam bedeutsame Lebensveränderungen entstehen können.
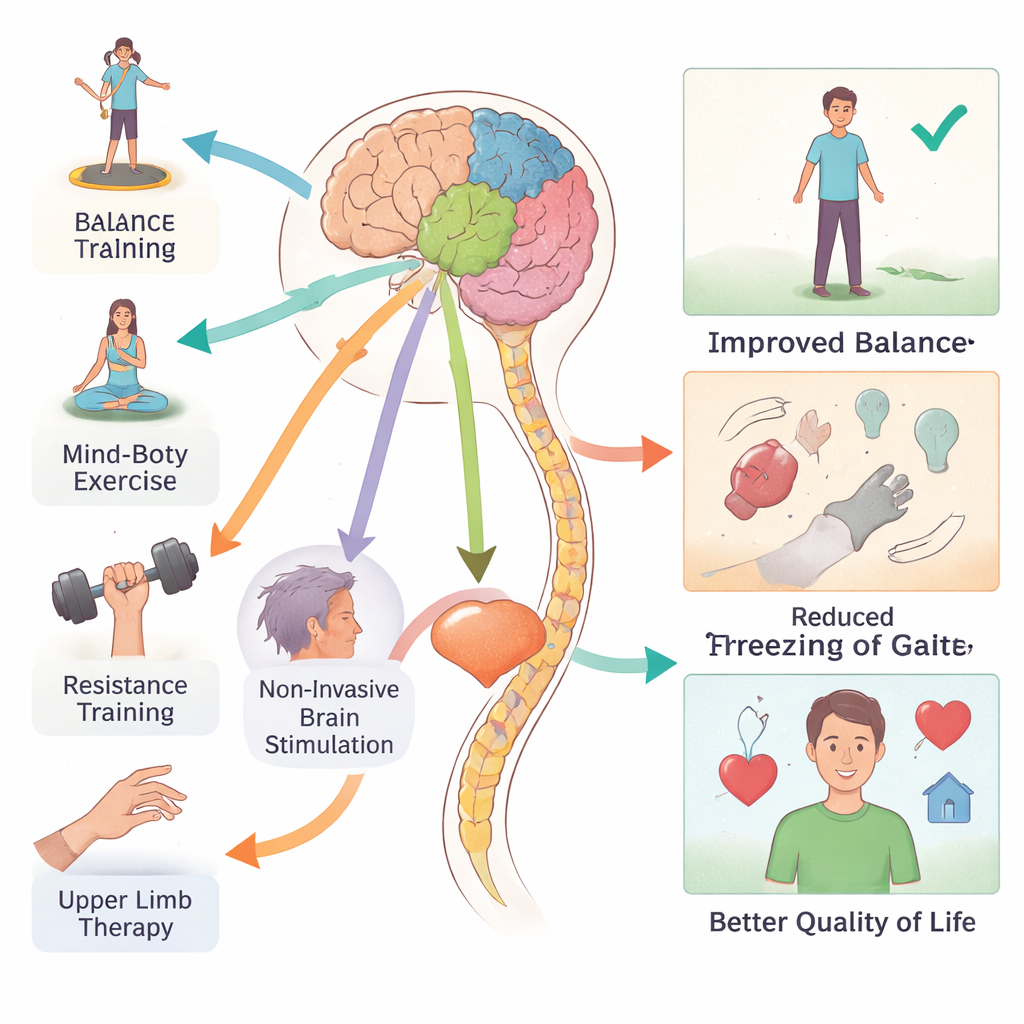
Wie sicher können wir uns sein?
Trotz ihres Umfangs enthält die Studie wichtige Vorbehalte. Viele der zugrundeliegenden Studien waren klein, schwer zu verblinden oder unterschieden sich stark in Häufigkeit und Dauer der angewendeten Therapien. Als die Autorinnen und Autoren die Beweiskraft sorgfältig bewerteten, landeten die meisten Befunde im Bereich „gering“ oder „sehr gering“. Manche berechneten Effekte waren überraschend groß — größer als üblich in der Rehabilitationsforschung — was darauf hindeutet, dass statistische Verzerrungen und nicht nur klinische Effekte eine Rolle spielen könnten. Die Autorinnen und Autoren betonen, dass ihre Ranglisten am besten als Wegweiser für künftige, besser gestaltete Studien zu verstehen sind und nicht als endgültige Urteile.
Was das für Patientinnen, Patienten und Familien bedeutet
Für Menschen mit Parkinson stützt diese Arbeit eine einfache, aber wichtige Botschaft: Medikamente allein reichen nicht aus, und sorgfältig ausgewählte Rehabilitation kann einen spürbaren Unterschied machen, insbesondere für Gleichgewicht, Kraft, Kognition und Stimmung. Gleichzeitig gibt es keine einzige „Wunder“-Therapie. Der beste Ansatz ist wahrscheinlich eine individuell abgestimmte Mischung aus Bewegungs- und gehirnorientierten Therapien, angepasst an Symptome, Vorlieben und Versorgungssituation. Mit größeren, rigoroseren Studien sollten Ärztinnen und Ärzte klarere Empfehlungen erhalten, welche Kombinationen den größten Nutzen im Alltag bieten und uns damit einer wirklich personalisierten Rehabilitation bei Parkinson näherbringen.
Zitation: Li, H., Lin, X., Huang, R. et al. Comparative effects of medication combined with twenty rehabilitation therapies: core outcomes in 8202 parkinson’s patients. npj Parkinsons Dis. 12, 52 (2026). https://doi.org/10.1038/s41531-026-01266-2
Schlüsselwörter: Morbus Parkinson, Rehabilitation, Bewegungstherapie, Gehirnstimulation, Lebensqualität