Clear Sky Science · de
Th17-Zellen benötigen den DNA-Reparatur-Sensor Xeroderma pigmentosum Komplementationsgruppe C, um oxidative DNA-Schäden in einem Mausmodell zu kontrollieren
Wächter unserer Immunverteidiger
Die T-Helfer-17-Zellen, kurz Th17-Zellen, sind eine besondere Art von weißen Blutkörperchen, die an den Barrieren unseres Körpers wie Darm und Haut patrouillieren, um Bakterien und Pilze abzuwehren. Sie sind jedoch auch an Autoimmunerkrankungen beteiligt, wenn ihre Reaktionen aus dem Ruder laufen. Diese Studie stellt eine auf den ersten Blick einfache Frage: Wie schützen sich diese hochaktiven Zellen selbst vor den chemischen Belastungen, die sie bei der Infektabwehr erzeugen? Die Antwort dreht sich um einen DNA-Schadenssensor namens XPC, bekannt dafür, Hautzellen vor Sonnenschäden zu bewahren. Hier zeigen die Forscher, dass XPC auch für die Gesundheit, Energie und Funktionalität von Th17-Zellen entscheidend ist.
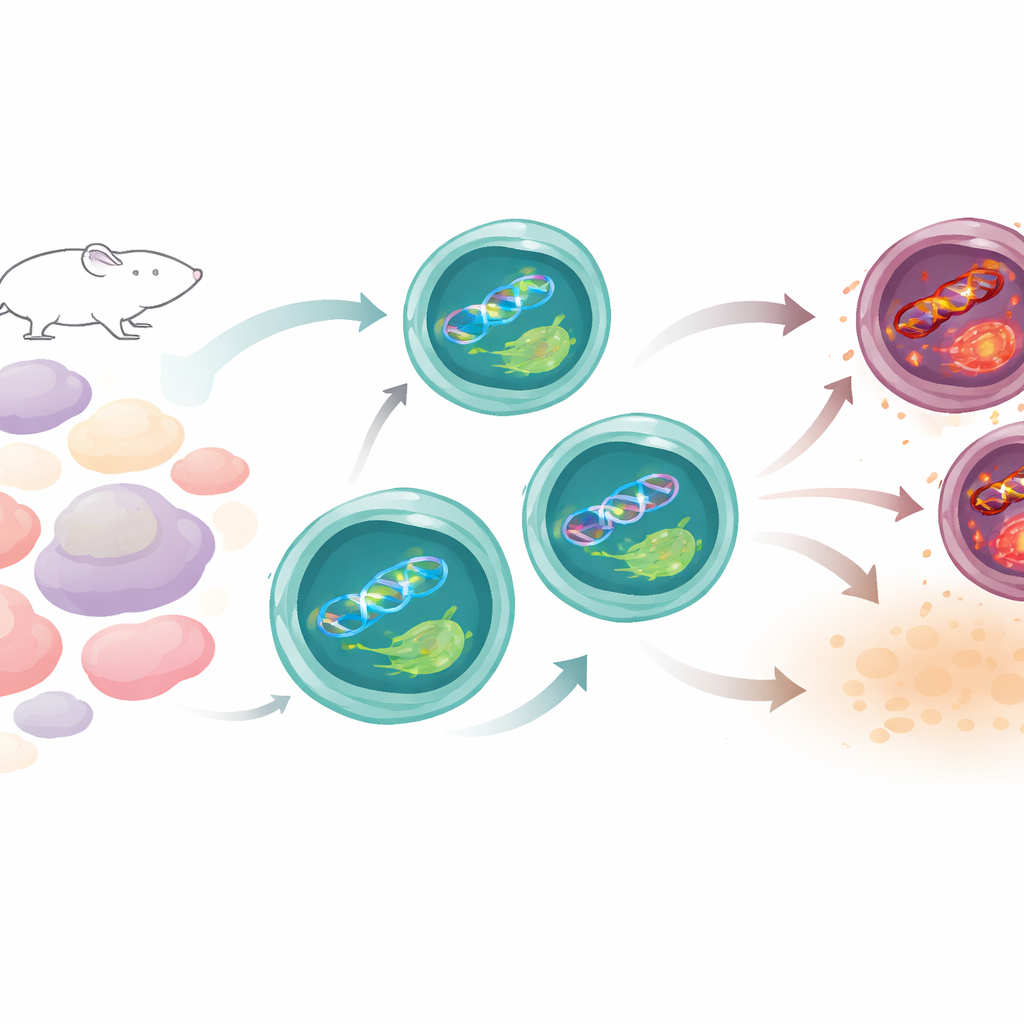
Wie Th17-Zellen normalerweise das Gleichgewicht wahren
Th17-Zellen führen ein riskantes Leben. Um zu funktionieren, fahren sie ihren Stoffwechsel hoch und produzieren reaktive Sauerstoffspezies—chemisch reaktive Moleküle, die die DNA schädigen können. Das Team verglich Th17-Zellen mit anderen T-Zell-Typen in Mäusen und fand heraus, dass Th17-Zellen trotz ihrer intensiven Aktivität weniger DNA-Schäden anhäufen als viele ihrer Verwandten. Ein wichtiger Hinweis war, dass Gene, die an der DNA-Reparatur beteiligt sind, insbesondere aus einem Weg, der normalerweise sonnengeschädigte Stellen repariert, in Th17-Zellen stärker aktiviert waren. Darunter war XPC, ein Protein, das die DNA nach strukturellen Schäden absucht. Während Th17-Zellen ausreiften, stiegen die XPC-Spiegel und das Protein lokalisierte sich an beschädigten Stellen im Zellkern, was darauf hindeutet, dass es ständig auf Patrouille ist, um ihre genetische Integrität zu bewahren.
Was passiert, wenn der DNA-Sensor fehlt
Um die Bedeutung von XPC zu prüfen, verwendeten die Forscher Mäuse, denen dieses Protein fehlte. Auf den ersten Blick wirkte ihr Immunsystem größtenteils normal: die Gesamtzahl der T-Zellen und viele T-Zell-Teiltypen waren unverändert. Fokussierte man sich jedoch auf Th17-Zellen, zeigte sich ein auffälliger Defekt. Ohne XPC produzierten deutlich weniger Zellen das charakteristische Th17-Molekül IL-17, und wichtige Identitätsmarker sowie Signalgeber, die das Th17-Programm antreiben, waren heruntergeregelt. In Kulturversuchen kämpften naive T-Zellen dieser Mäuse damit, sich zu vollwertigen Th17-Zellen zu entwickeln. In einem Standardmodell, in dem übertragene T-Zellen eine Darmentzündung auslösen, konnten XPC-defiziente T-Zellen keine Kolitis hervorrufen, was auf eine abgeschwächte entzündliche Fähigkeit hinweist. Gleichzeitig wurden regulatorische T-Zellen, die Immunreaktionen dämpfen, häufiger, was auf ein verschobenes Gleichgewicht zwischen Angriff und Zurückhaltung hindeutet.
DNA-Schäden, Energiefabriken und chemischer Stress
Tiefere Untersuchungen zeigten, dass Th17-Zellen ohne XPC mehr gebrochene DNA-Stränge und mehr oxidierte DNA-Basen aufwiesen—ein Kennzeichen von Angriffen durch reaktive Sauerstoffspezies. Gene, die normalerweise DNA-Schäden erkennen und den Zellzyklus anhalten, waren ebenfalls reduziert, was auf ein geschwächtes Alarmsystem hindeutet. Der Energiestoffwechsel der Zellen veränderte sich: Sie verloren einen Teil ihrer Fähigkeit, schnell verfügbare Zuckerwege zu nutzen, und wurden abhängiger von ihren Mitochondrien, den kleinen Kraftwerken innerhalb der Zelle. Diese Mitochondrien jedoch setzten mehr reaktive Sauerstoffspezies frei und zeigten Anzeichen von Belastung, wodurch ein Teufelskreis aus steigendem chemischem Stress und zunehmenden DNA-Schäden entstand. Bemerkenswerterweise stellte eine Behandlung der Zellen mit einem Antioxidans die IL-17-Produktion wieder her und verringerte die DNA-Schäden, was den direkten Zusammenhang zwischen oxidativem Stress und dem beobachteten Funktionsdefizit belegt.
Ein Teamarbeit beim Reparieren geschädigter DNA
Über seine klassische Rolle hinaus arbeitete XPC auch eng mit einem anderen Reparaturprotein namens OGG1 zusammen, das eine häufig oxidierte DNA-Base erkennt. Die Forscher zeigten, dass diese beiden Proteine in Th17-Zellen physisch assoziieren und so die Entfernung beschädigter Basen koordinieren. War XPC nicht vorhanden, nahm die Schneideaktivität von OGG1 tatsächlich zu, offenbar ein Versuch, den überschüssigen Schaden zu kompensieren. Diese Überaktivität erfolgte jedoch in einem Umfeld hohen oxidativen Stresses und gestörter Reparaturnetzwerke und reichte nicht aus, die normale Th17-Funktion wiederherzustellen. Genetische und strukturelle Analysen deuteten darauf hin, dass XPC als Knotenpunkt wirkt, der verschiedene Reparaturwege und die Redox-Regelung verbindet, sodass Schäden nicht nur erkannt, sondern so verarbeitet werden, dass die Zelle weiter proliferieren und schützende Moleküle produzieren kann.
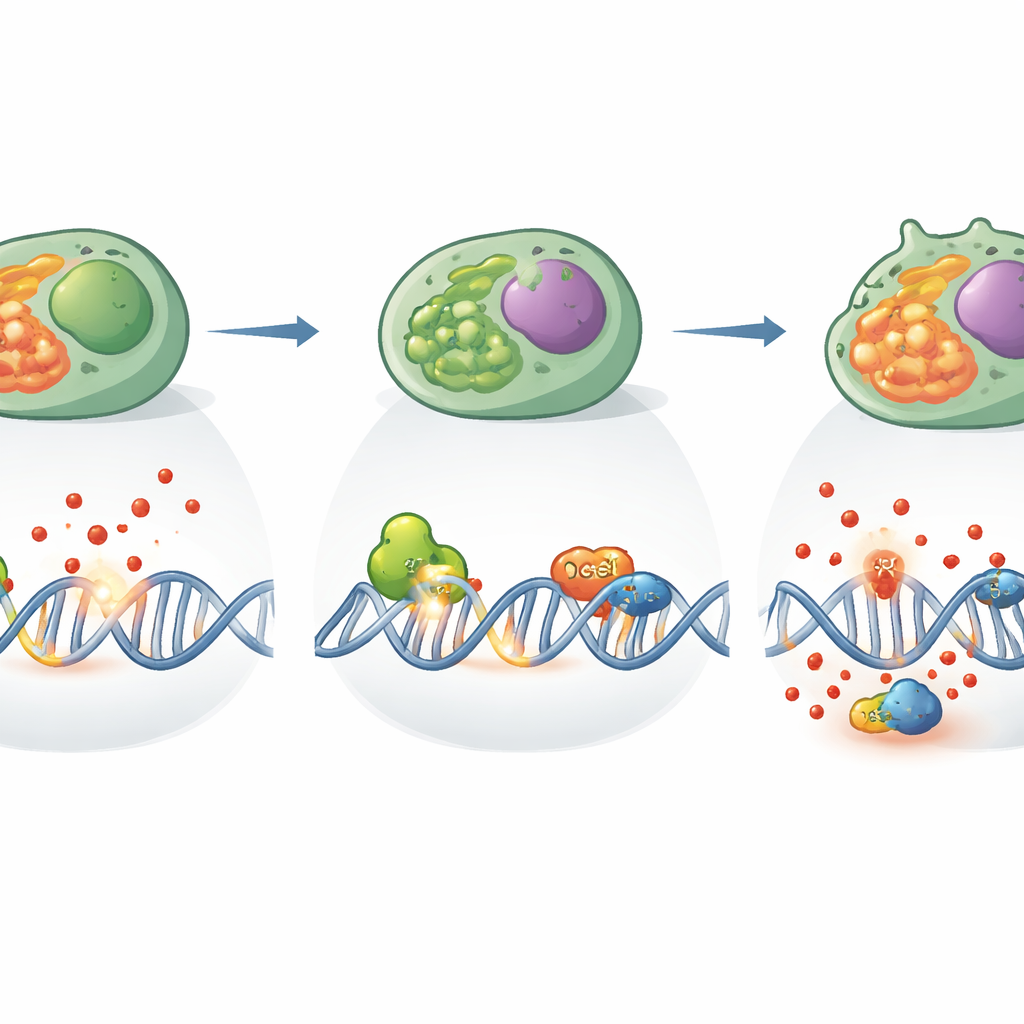
Warum das für Krankheit und Therapie wichtig ist
Für Laien lautet die Kernbotschaft: Immunzellen brauchen ihre eigenen inneren Bodyguards, um fit zu bleiben, während sie uns schützen. Diese Studie zeigt, dass XPC, bislang vor allem für den Schutz von Hautzellen vor UV-Licht bekannt, auch ein lebenswichtiger Wächter von Th17-Zellen ist, der ihre DNA intakt und ihre Energiesysteme unter oxidativem Stress im Gleichgewicht hält. Fehlt XPC, werden Th17-Zellen genetisch und metabolisch fragil, produzieren weniger entzündliche Signale und können das Immungleichgewicht hin zu Regulation statt Angriff verschieben. Da Th17-Zellen eine zentrale Rolle bei Erkrankungen wie entzündlichen Darmerkrankungen, Psoriasis und Multipler Sklerose spielen, könnten die durch XPC gesteuerten Wege zu neuen Zielen werden, um Immunreaktionen zu dämpfen oder zu stärken—indem man beeinflusst, wie diese Zellen ihre DNA reparieren und mit oxidativem Stress umgehen.
Zitation: Leite, J.A., Bos, N.N., Menezes-Silva, L. et al. Th17 cells require the DNA repair sensor xeroderma pigmentosum complementation Group C to control oxidative DNA damage in a murine model. Nat Commun 17, 3157 (2026). https://doi.org/10.1038/s41467-026-69914-y
Schlüsselwörter: Th17-Zellen, DNA-Reparatur, oxidativer Stress, XPC-Protein, Autoimmunerkrankung