Clear Sky Science · de
Phänotyp zirkulierender tumorreaktiver T‑Zellen sagt die Antwort auf Immun-Checkpoint-Inhibitoren bei nicht‑kleinzelligem Lungenkrebs voraus
Warum blutbasierte Krebsindikatoren wichtig sind
Die meisten Menschen wissen, dass das Immunsystem Krebs manchmal erkennen und angreifen kann. Weniger offensichtlich ist jedoch, dass wichtige Hinweise darauf, ob ein Patient von moderner Immuntherapie profitiert, in einer einfachen Blutprobe verborgen sein können. Diese Studie konzentriert sich auf eine seltene Gruppe von Immunzellen im Blut von Menschen mit nicht‑kleinzelligem Lungenkrebs und zeigt, dass ihr „Erscheinungsbild“ und Verhalten vorhersagen können, wie gut Immun-Checkpoint‑Medikamente wirken.
Besondere Jägerzellen im Blut
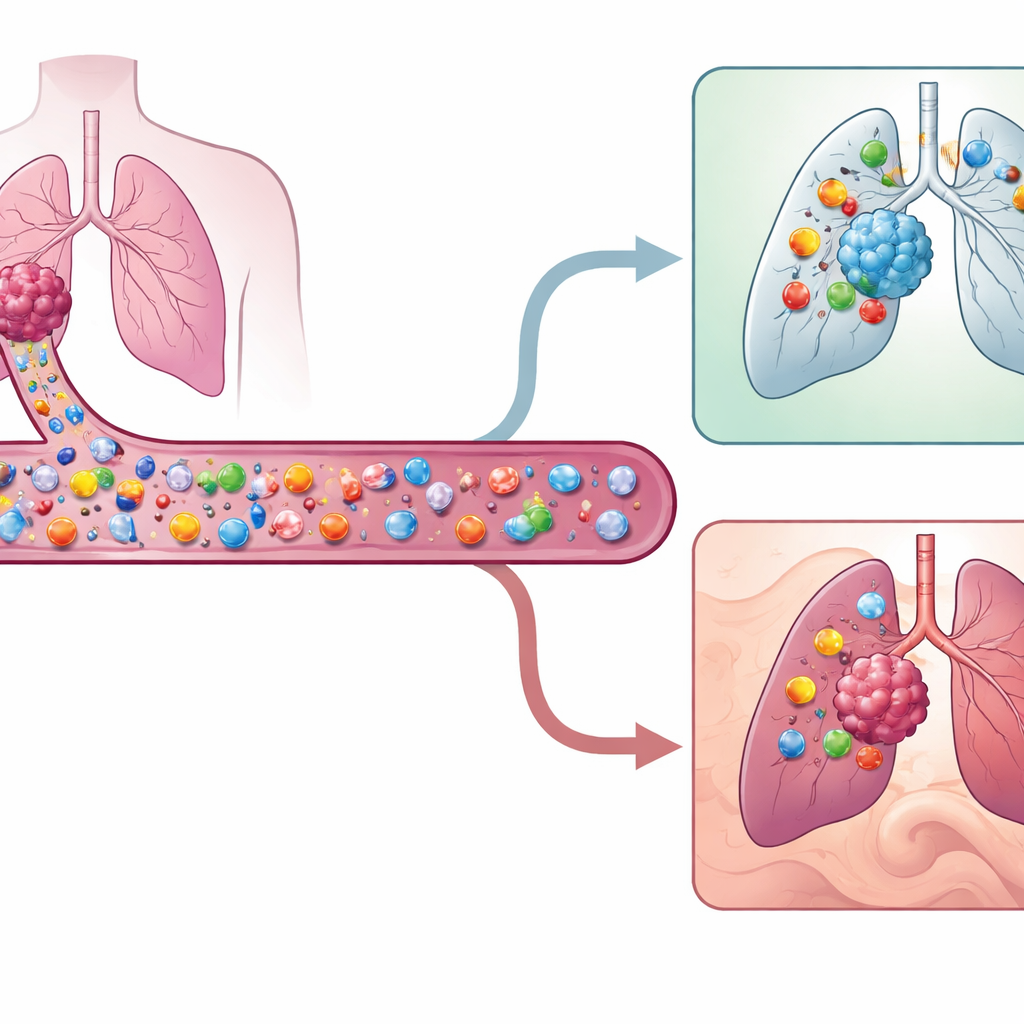
Krebszellen tragen molekulare Marker, die sie als abnorm kennzeichnen. Bestimmte weiße Blutkörperchen, sogenannte T‑Zellen, können diese Marker erkennen und Krebszellen abtöten. Doch nicht alle T‑Zellen im Tumor erkennen tatsächlich den Krebs; viele sind nur Nebenbuhler, die auf frühere Infektionen reagieren. Die Forschenden wollten die wirklich krebsbekämpfenden T‑Zellen identifizieren und charakterisieren, die im Blut zirkulieren, statt bereits im Tumor zu sitzen. Diese zirkulierenden tumorreaktiven T‑Zellen sind extrem selten – oft weniger als eine von tausend T‑Zellen – daher nutzte das Team hochauflösende Einzelzell‑Genexpressions‑ und Proteinprofile, um sie bei neun Patienten mit frühstadialem nicht‑kleinzelligem Lungenkrebs aufzuspüren.
Ein Fingerabdruck für krebsbekämpfende T‑Zellen
Um Blut‑T‑Zellen mit denen im Tumor zu verbinden, verwendeten die Wissenschaftler die einzigartige Rezeptorsequenz jeder T‑Zelle als eine Art Barcode. Teile eine Blut‑T‑Zelle denselben Rezeptor wie eine tumorinfiltrierende Zelle mit bekanntem tumorreaktivem Genmuster, wurde sie im Blut als tumorreaktiv markiert. Diese zirkulierenden Zellen zeigten einen charakteristischen Oberflächen‑Fingerabdruck: Sie trugen tendenziell die Proteine CD49a, CD49b und HLA‑DR und fehlten das mit naiven Zellen assoziierte Protein CD45RA. Zusammen markierte diese Kombination – hohes CD49a oder CD49b, hohes HLA‑DR und niedriges CD45RA – eine zuvor unerkannten Subgruppe aktivierter, gewebesuchender Gedächtnis‑T‑Zellen, die darauf vorbereitet sind, in Tumore einzudringen. Das Team entwickelte außerdem eine 140‑Gen‑Signatur, die diese seltenen Jäger genauer von anderen Blut‑T‑Zellen unterscheidet als frühere Methoden, die für andere Krebsarten entwickelt wurden.
Von frühstadialen Spähern zu erschöpften Kämpfern
Durch die Rekonstruktion wahrscheinlicher Entwicklungswege vom Blut zum Tumor fanden die Forschenden heraus, dass zirkulierende tumorreaktive T‑Zellen wie Progenitoren – Zellen in einem früheren Entwicklungsstadium – aussehen: Sie weisen höhere Expression von Genen auf, die mit langem Überleben verknüpft sind, und niedrigere Werte von Erschöpfungs‑Genen als ihre Gegenstücke bereits im Tumor. Einmal im Tumor, erwerben diese Zellen allmählich mehr Anzeichen von Ermüdung und Gewebeansässigkeit. Interessanterweise zeigen sie bereits im Blut Merkmale von Zellen, die an das Leben im Gewebe angepasst sind, was darauf hindeutet, dass sie bereit sind, zu entzündeten oder krebsbefallenen Stellen zu gelangen, statt sich breit im Körper zu verteilen.
Wie sich diese Zellen bei Behandlung verändern
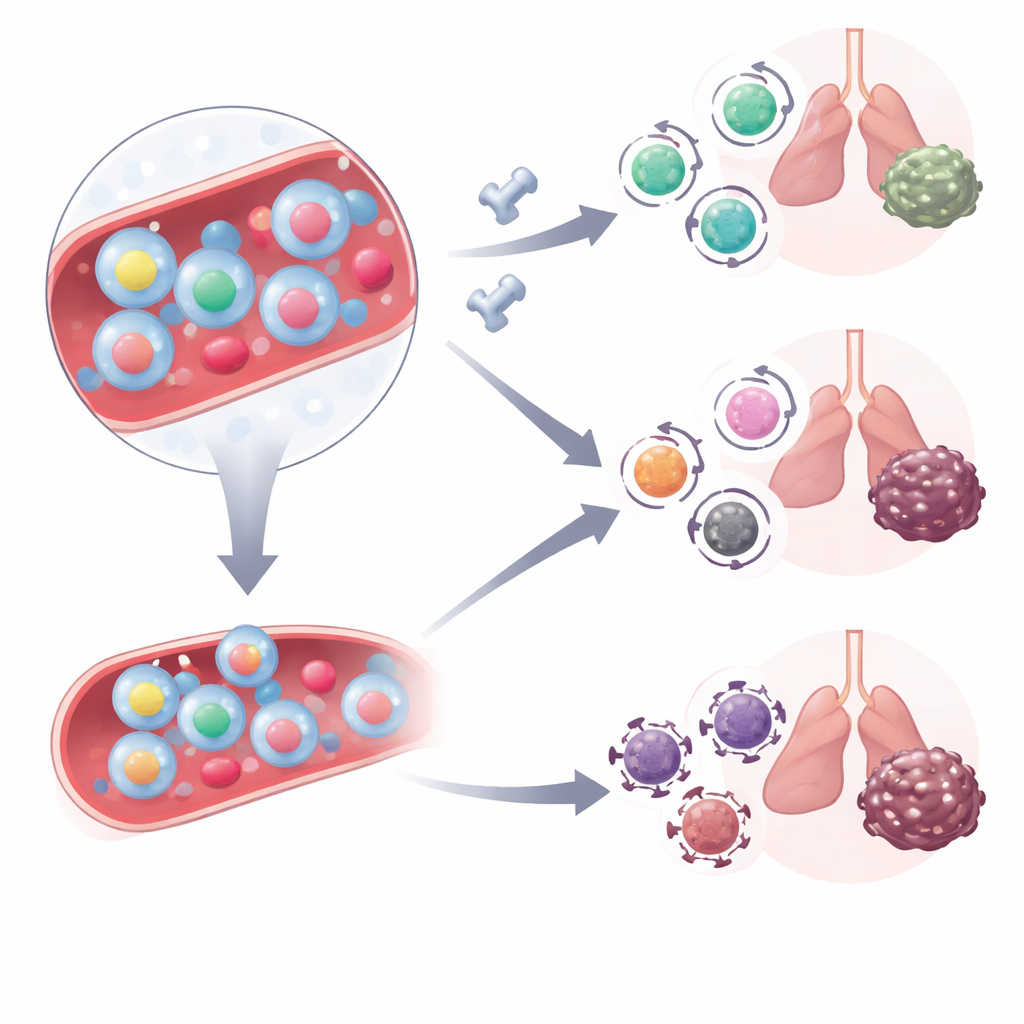
Das Team untersuchte anschließend, wie sich diese blutgetragenen Krebsjäger verhalten, wenn Patienten Immun-Checkpoint‑Inhibitoren erhalten, die den PD‑1‑Signalweg blockieren. Sie analysierten Blut‑T‑Zellen einer weiteren Gruppe von Lungenkrebspatienten vor und kurz nach Beginn einer Kombination aus PD‑1‑Blockade und Chemotherapie. Vor der Behandlung hatten sowohl Responder als auch Non‑Responder ähnliche Zahlen zirkulierender tumorreaktiver Zellen, doch deren Qualität unterschied sich. Bei Non‑Respondern trugen diese Zellen häufiger hohe Mengen an CD38, einem Molekül, das mit metabolischem Stress und Resistenz gegenüber PD‑1‑Therapie in Verbindung steht. Nach der ersten Behandlungssitzung verschoben sich bei Respondern die tumorreaktiven Zellen hin zu einem stammzellähnlichen Effektor‑Gedächtnis‑Zustand – Zellen, die Tötungsfähigkeit mit Persistenz kombinieren –, während sie bei Non‑Respondern in einem stärker aktivierten Zustand verblieben.
Tierexperimente und Validierung an Patientendaten
Um zu bestätigen, dass diese Marker tatsächlich krebsspezifische Zellen kennzeichnen, verwendeten die Wissenschaftler ein Maus‑Melanommodell, das so konstruiert war, dass es ein künstliches Ziel exprimiert, das mit einer molekularen „Tetramer“-Sonde verfolgt werden kann. In diesen Mäusen waren die T‑Zellen im Blut, die das künstliche Ziel erkannten, stark angereichert unter den Zellen mit demselben Oberflächenmarker‑Trio wie bei menschlichen Patienten. Nach PD‑L1‑Blockade verloren diese mauslichen tumorreaktiven Zellen einige ihrer Aktivierungsmarker, blieben jedoch funktionell engagiert, was die Verschiebung widerspiegelt, die bei menschlichen Respondern beobachtet wurde. Schließlich zeigten in einer größeren Kohorte von 70 Lungenkrebspatienten, die eine Checkpoint‑Therapie erhielten, zwei Blutmessungen besondere Vorhersagekraft: Patienten, die die Behandlung mit weniger CD38‑starken tumorreaktiven Zellen begonnen hatten und bei denen die durch Aktivierungsmarker definierte Population nach der ersten Dosis zurückging, hatten deutlich längere Zeiträume bis zum Fortschreiten ihres Krebses.
Was das für Patienten bedeutet
Vereinfacht gesagt zeigt diese Arbeit, dass eine winzige Gruppe „elitärer“ krebsjägender T‑Zellen im Blut wichtige Hinweise darauf liefert, wie eine Person auf Immuntherapie reagieren wird. Entscheidend ist nicht primär die Anzahl dieser Zellen, sondern ob sie metabolisch gesund sind und, sobald die Checkpoint‑Medikamente die Bremsen lösen, in der Lage sind, in einen langlebigen, stammzellähnlichen Zustand zu wechseln. Einfache Bluttests, die das Oberflächenmuster und den Aktivierungszustand dieser seltenen Zellen untersuchen, könnten mit weiterer Verfeinerung Ärzten helfen vorherzusagen, wer am ehesten von Immun-Checkpoint‑Inhibitoren profitiert, und die Entwicklung neuer, direkt aus dem Blut gewonnener T‑Zell‑Therapien lenken.
Zitation: Ito, K., Iida, K., Hirano, T. et al. Phenotype of circulating tumor-reactive T cells predicts immune checkpoint inhibitor response in non-small cell lung cancer. Nat Commun 17, 2856 (2026). https://doi.org/10.1038/s41467-026-69680-x
Schlüsselwörter: tumorreaktive T‑Zellen, Immun-Checkpoint-Therapie, nicht‑kleinzelliger Lungenkrebs, Blut-Biomarker, T‑Zell‑Erschöpfung