Clear Sky Science · de
Molekularer Determinant der Niederspannungsabhängigkeit der Inaktivierung von humanem Nav1.7, aufgedeckt durch einen wirkungsbasierten Nav1.7-selektiven Inhibitor
Den Schmerzpegel herunterdrehen
Warum empfinden manche Menschen bei einer leichten Berührung qualvolle Schmerzen, während andere kaum etwas spüren? Ein großer Teil der Antwort liegt in winzigen Proteintoren in unseren Nervenzellen, die elektrische Signale steuern. Diese Studie zeigt, wie eine subtile strukturelle Eigenheit eines solchen Tors, genannt Nav1.7, dessen besondere Bedeutung für die Auslösung von Schmerz erklärt — und wie eine natürliche Verbindung, Uvarigranol D, es selektiv ausschalten kann. Die Arbeit deutet auf eine neue Strategie zur Entwicklung von Schmerzmitteln hin, die überaktive Schmerznerven dämpfen, ohne Herz oder Gehirn zu bremsen. 
Ein besonderer Torwächter für Schmerz
Unsere Nerven erzeugen elektrische Impulse mit Hilfe von Natriumkanälen, mikroskopischen Poren, die sich kurz öffnen, damit positiv geladene Natriumionen in die Zelle strömen. Beim Menschen gibt es neun Hauptvarianten dieser Kanäle, jede auf unterschiedliche Gewebe wie Gehirn, Muskel, Herz oder schmerzempfindende Nerven abgestimmt. Nav1.7 ist die Variante, die in peripheren Schmerznerven reichlich vorkommt. Sie ist ungewöhnlich, weil sie bei niedrigeren Spannungen an- und abschaltet als ihre Verwandten und daher schon auf sehr kleine Spannungsänderungen reagiert. Dadurch wirkt Nav1.7 als starker Verstärker schwacher, schmerzauslösender Signale. Genetische Studien zeigen, dass überaktive Nav1.7 schwere vererbbare Schmerzsyndrome verursacht, während vollständig funktionslose Nav1.7 dazu führt, dass Betroffene keine Schmerzen empfinden können.
Einen schmerzselektiven Blocker finden
Arzneimittelentwickler versuchen seit Langem, Nav1.7 gegen chronische Schmerzen anzuvisieren, doch der Kanal ähnelt stark anderen Natriumkanälen, die für Herzschlag und Gehirnfunktion lebenswichtig sind. Die meisten experimentellen Wirkstoffe binden an viele Kanaltypen, was Nebenwirkungen verursacht oder in klinischen Studien scheitert. Die Forscher untersuchten über 1.500 natürliche Verbindungen in einem zellbasierten Test, der Änderungen der Membranspannung erkennt. Sie identifizierten eine Molekülfamilie aus der Pflanze Uvaria grandiflora und konzentrierten sich auf eine Verbindung namens Uvarigranol D (UGD). UGD dämpfte Natriumströme in mehreren Kanaltypen, schaltete jedoch Nav1.7 nahezu vollständig aus, während andere Natriumkanäle selbst bei hohen Dosen nur zur Hälfte blockiert wurden. Das bedeutet, dass seine Selektivität nicht aus stärkerer Bindung resultiert, sondern aus einem viel stärkeren Wirkeffekt nach der Bindung. 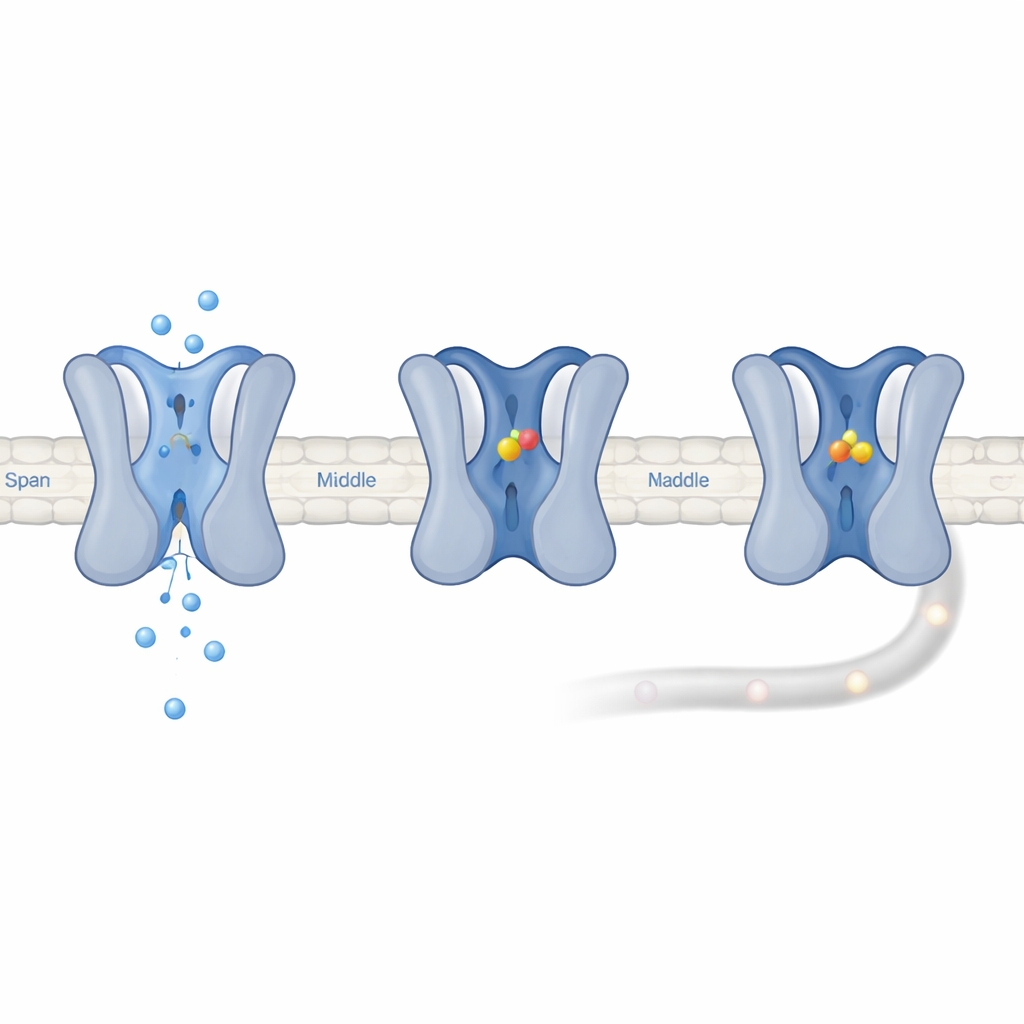
Eine atomgroße Änderung macht Nav1.7 einzigartig
Um zu verstehen, warum UGD an Nav1.7 so wirksam ist, bauten die Forscher chimäre Kanäle, die Teile zwischen Nav1.7 und einem eng verwandten Hirnkanal, Nav1.2, austauschten. Das zeigte, dass eine kleine Region nahe der äußeren Pore, zwischen zwei Struktursegmenten S5 und S6 in Domäne III, der entscheidende Faktor für UGDs volle Blockierwirkung ist. Der Vergleich der Aminosäuresequenzen ergab, dass Nav1.7 an Position 1398 eine Threonin trägt, während alle anderen menschlichen Natriumkanäle dort eine sperrigere Methionin aufweisen. Ersetzten die Forscher das Threonin in Nav1.7 durch Methionin, konnte UGD den Kanal nicht mehr vollständig abschalten; umgekehrt machte der Austausch von Methionin gegen Threonin in Nav1.2 diesen Kanal Nav1.7-ähnlich. Diese einzelne Substitution verschob auch die Spannungsabhängigkeit des Öffnens und Inaktivierens: Threonin bewirkte, dass der Kanal sich bei negativeren Spannungen öffnet und inaktiviert und dies schneller tut — Eigenschaften, die begünstigen, dass Nav1.7 auch nahe dem normalen Ruhepotenzial von Schmerzneuronen in einem nicht-ruhenden Zustand vorliegt.
Den Kanal in einem ruhenden-gedämpften Modus verriegeln
Elektrische Aufzeichnungen zeigten, dass UGD nicht an Nav1.7 bindet, wenn dieser geschlossen oder nur kurz geöffnet ist. Stattdessen bevorzugt es Kanäle, die in einen langanhaltenden "slow inactivated"-Zustand eingetreten sind, in dem die Pore geschlossen ist und Hunderte Millisekunden oder länger zur Erholung benötigt. In Gegenwart von UGD dauerten die Kanäle etwa zehnmal länger, um aus diesem Zustand zu entkommen, was bedeutet, dass UGD ihn stabilisiert. Computersimulationen legen nahe, dass UGD sich in eine Tasche einnistet, die dort entsteht, wo eine Schleife von Domäne III auf eine Helix in Domäne IV trifft, und dabei Schlüsselkontakte mit fünf Aminosäuren eingeht. Die Mutation einer dieser Reste schwächte UGDs Wirkung ab und bestätigte so die Bedeutung der Tasche. Da Nav1.7 durch seine threoninreiche Struktur leichter in inaktivierte Zustände gleitet, befinden sich mehr seiner Kanäle in genau dem Zustand, an den UGD bevorzugt bindet — das erklärt, warum Nav1.7 funktionell viel stärker unterdrückt wird als seine Verwandten, obwohl ihre Bindungsstärke ähnlich ist.
Von Ionenporen zur Schmerzlinderung
Entscheidend ist letztlich, wie sich diese molekularen Vorgänge in echten Zellen auswirken. In Ratten-Schmerzneuronen aus dem Dorsalwurzelganglion reduzierte UGD die Anzahl der Aktionspotenziale — die schnellen Spannungsspitzen, die Schmerzinformationen tragen — stark und stoppte sie schließlich ganz bei niedrigen mikromolaren und submikromolaren Konzentrationen. Im Gegensatz dazu waren menschliche herzähnliche Zellen aus Stammzellen, die überwiegend einen anderen Natriumkanal (Nav1.5) nutzen und bei etwas niedrigerer Spannung ruhen, etwa 60-mal weniger empfindlich. Das legt nahe, dass ein "wirksamkeitsselektiver" Blocker wie UGD Schmerzbahnen deutlich stärker dämpfen kann als kardiale oder andere erregbare Gewebe, allein aufgrund der Häufigkeit, mit der Nav1.7 in seinem inaktivierten, vom Wirkstoff bevorzugten Zustand vorliegt.
Was das für zukünftige Schmerzbehandlungen bedeutet
Die Studie zeigt, dass ein kleines strukturelles Detail — ein einzelnes Threonin — Nav1.7s besondere Niederspannungs-Eigenschaften und seine Fähigkeit, sogenannte Schwellenströme zu erzeugen, bestimmt: die winzigen Signale, die entscheiden, ob ein Schmerzneuron feuert. Indem UGD die inaktivierte Form dieses Kanals bindet und stabilisiert, nutzt es diese eingebaute Neigung und unterdrückt Nav1.7 deutlich stärker als andere Natriumkanäle. Für Laien bedeutet das: Die Autoren haben eine präzise Verwundbarkeit im körpereigenen Schmerz-Torwächter kartiert und einen Weg gezeigt, sie zu treffen, ohne Herz- oder Gehirnkanäle stark zu stören. Dieser Befund öffnet einen Weg zur Entwicklung neuer Schmerzmittel, die überaktive Schmerznerven dämpfen, indem sie das Spannungsverhalten und den Kanalzustand anvisieren, statt nur nach engerer Bindung an Nav1.7 zu suchen.
Zitation: Zhao, F., Xi, C., Li, J. et al. Molecular determinant of low-voltage dependence of human Nav1.7 inactivation revealed by efficacy-based Nav1.7 selective inhibitor. Nat Commun 17, 2559 (2026). https://doi.org/10.1038/s41467-026-69184-8
Schlüsselwörter: Nav1.7 Natriumkanal, chronische Schmerzen, Uvarigranol D, zustandsabhängige Hemmung, spannungsgesteuerte Natriumkanäle