Clear Sky Science · de
Neoadjuvante modifizierte FOLFIRINOX plus Nivolumab bei grenzständig resektablem duktalem Pankreaskarzinom: eine Pilotphase‑1‑Studie
Warum diese Forschung wichtig ist
Pankreaskrebs gehört zu den tödlichsten Krebsarten, unter anderem weil Tumoren oft vitalen Blutgefäßen anliegen und dadurch Operationen riskant sind und Rückfälle häufig auftreten. Ärztinnen und Ärzte verfügen über potente Chemotherapien und neue immunstärkende Medikamente, doch bislang haben die meisten Kombinationen nicht dazu beigetragen, das Überleben von Patienten mit Pankreaskrebs deutlich zu verlängern. In dieser Studie wurde eine vielversprechende Kombination aus einer intensiven Chemotherapie und einer Immuntherapie vor der Operation geprüft; außerdem wurden die Tumorproben der Patientinnen und Patienten eingehend untersucht, um zu verstehen, warum das Immunsystem diese Krankheit weiterhin schwer kontrollieren kann.
Ein neuer Behandlungsplan vor der Operation
Die Forschenden konzentrierten sich auf Menschen mit „grenzständig resektablem“ Pankreaskarzinom, bei dem der Tumor große Blutgefäße berührt, aber potenziell noch entfernt werden kann. Die Standardversorgung umfasst bereits mehrere Monate Chemotherapie vor der Operation, um den Tumor zu verkleinern und versteckte Krebszellen anderswo im Körper anzugehen. In dieser Pilotstudie erhielten 28 Patientinnen und Patienten eine modifizierte Version eines starken Vier‑Wirkstoff‑Chemotherapieregimes, genannt FOLFIRINOX, zusammen mit Nivolumab, einem Medikament, das die Bremsen von Immunzellen löst. Die Medikamente wurden bis zu sechs Zyklen verabreicht, woraufhin die Chirurgen erneut beurteilten, ob eine Operation möglich war.
Sicherheit und frühe klinische Ergebnisse
Eine wichtige Frage war, ob die Zugabe der Immuntherapie die Behandlung oder die Operation zu gefährlich machen würde. Die Studie zeigte, dass die Kombination insgesamt gut verträglich war. Fast 80 % der Patientinnen und Patienten konnten planmäßig operiert werden, und es gab keine schweren immunvermittelten Nebenwirkungen, die Nivolumab zugeschrieben wurden. Schwere behandlungsbedingte Probleme standen stattdessen im Zusammenhang mit der Chemotherapie, etwa einem starken Abfall der weißen Blutkörperchen. Im Operationssaal konnten Chirurginnen und Chirurgen den Tumor bei den meisten Patientinnen und Patienten vollständig entfernen, und schwere chirurgische Komplikationen, wie ausgedehnte Pankreasfisteln, waren selten.
Bei der mikroskopischen Untersuchung der entfernten Tumoren zeigten die meisten Patientinnen und Patienten deutliche Hinweise auf eine durch die Behandlung verursachte Tumorschädigung. Etwa 9 % wiesen im chirurgischen Präparat keinerlei nachweisbare Krebszellen mehr auf, weitere 9 % hatten nur winzige Reste; die Mehrheit zeigte eine starke, aber unvollständige Reaktion. Messwerte der Krebsaktivität im Blut und in bildgebenden Untersuchungen verbesserten sich häufig, und die typische Zeit ohne Wiederauftreten nach der Operation lag bei rund anderthalb Jahren. Verglichen mit dem, was üblicherweise bei alleiniger Chemotherapie beobachtet wird, fanden die Forschenden jedoch keine überzeugenden Hinweise darauf, dass die Zugabe von Nivolumab das Überleben der gesamten Gruppe signifikant verlängerte.
Was sich in den Tumoren abspielte
Um zu verstehen, warum die Immuntherapie keinen größeren Nutzen brachte, analysierte das Team Tumorproben vor und nach der Behandlung und verglich sie mit Proben ähnlicher Patientinnen und Patienten, die nur eine Chemotherapie erhalten hatten. Mit modernen Genlese‑Techniken und detaillierten Färbungen von Gewebeschnitten fanden sie heraus, dass Tumoren, die Nivolumab plus Chemotherapie ausgesetzt waren, mehr von zwei wichtigen Immunzelltypen enthielten: cytotoxische T‑Zellen (die Krebszellen direkt angreifen können) und Plasmazellen (die Antikörper produzieren). Oberflächlich betrachtet wirkte das ermutigend, denn in anderen Krebsarten sagt ein Anstieg von cytotoxischen T‑Zellen nach einer Immuntherapie häufig bessere Ergebnisse voraus.
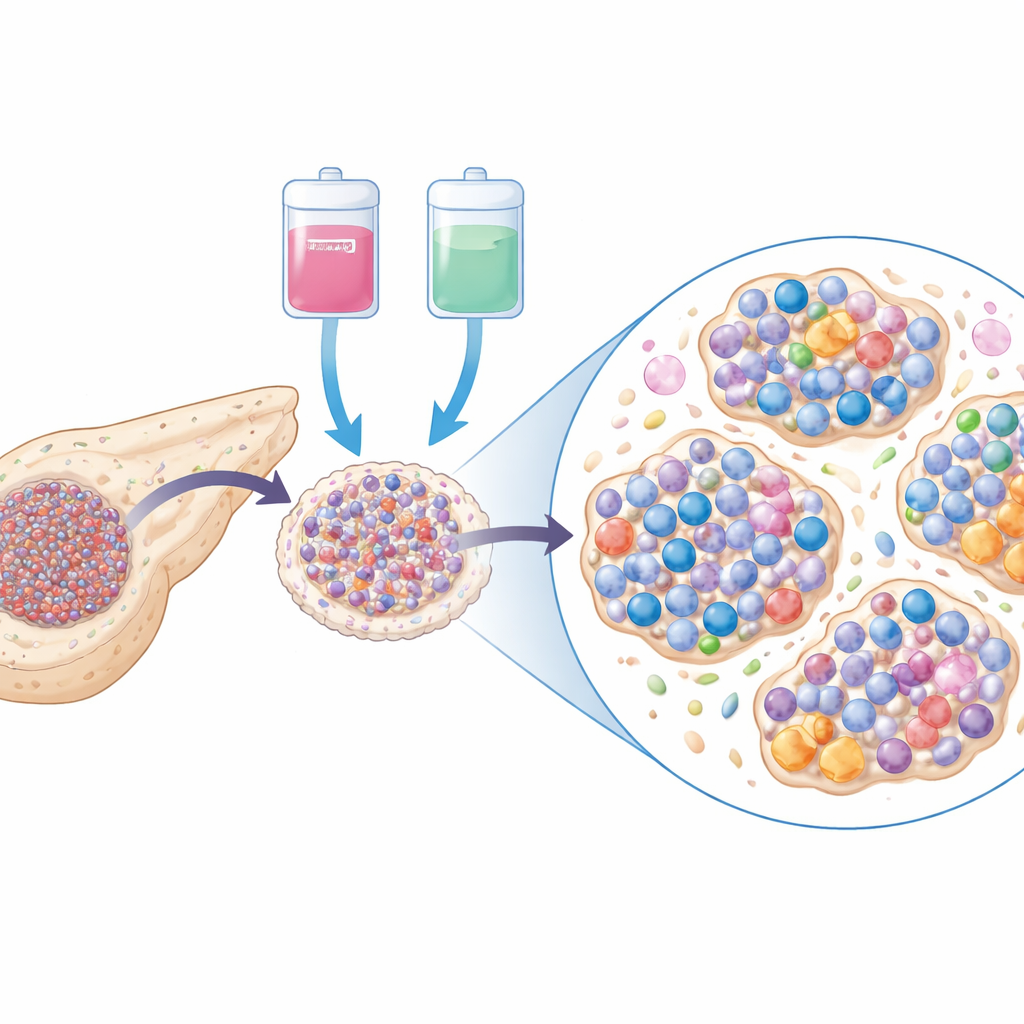
Desorganisierte immunologische „Nachbarschaften”
Die tiefergehende Analyse zeigte jedoch ein beunruhigenderes Bild. Viele der zusätzlichen Plasmazellen waren in kleinen immunologischen „Nachbarschaften“ innerhalb des Tumors konzentriert, sogenannten lymphoiden Aggregaten. In anderen Krebsarten helfen gut organisierte Ausprägungen dieser Strukturen dabei, sowohl T‑ als auch B‑Zellen darauf vorzubereiten, Tumoren zu erkennen und zu bekämpfen. In dieser Studie wirkten die lymphoiden Aggregate im Tumor jedoch oft desorganisiert, mit ungewöhnlich hohen Verhältnissen von Plasmazellen zu ihren B‑Zell‑Vorläufern. Diese plasmazelllastigen Cluster wiesen tendenziell einen Mangel an zentralen Gedächtnis‑ und frühen „progenitorisch erschöpften“ T‑Zellen auf — gerade jene Untergruppen, die durch PD‑1‑Blockade wie mit Nivolumab wieder aktiviert werden können. Stattdessen waren sie angereichert mit „terminal erschöpften“ T‑Zellen, die ausgebrannt erscheinen und weniger fähig sind, Krebszellen anzugreifen.
Was das für Patientinnen und Patienten bedeutet
Insgesamt erschien die Kombination aus Nivolumab und intensiver Chemotherapie vor der Operation sicher und führte zu guter Tumorverkleinerung, brachte aber nicht eindeutig einen Überlebensvorteil für die Mehrheit der Patientinnen und Patienten mit diesem Pankreastumortyp gegenüber alleiniger Chemotherapie. Eine kleine Gruppe von Patientinnen und Patienten machte jedoch außergewöhnlich gute Erfahrungen mit vollständigen oder nahezu vollständigen Ansprechen und Jahren ohne Rezidiv, was darauf hindeutet, dass es eine Untergruppe von Tumoren geben könnte, die von diesem Ansatz profitiert. Die Immunkartierungsarbeit legt nahe, dass bei vielen Patientinnen und Patienten die PD‑1‑Blockade die Immunlandschaft im Tumor in einer nachteiligen Weise umgestalten könnte — sie fördert Antikörper produzierende Zellen und erschöpfte T‑Zellen, anstatt eine dauerhafte, koordinierte Angriffskraft aufzubauen. Zukünftige Therapien müssen möglicherweise die gesunden immunologischen „Nachbarschaften“ im Tumor erhalten oder wiederherstellen, damit T‑ und B‑Zellen effektiver zusammenarbeiten und Immuntherapien zu einem stärkeren Verbündeten gegen Pankreaskrebs werden können.
Zitation: Wainberg, Z.A., Link, J.M., Premji, A. et al. Neoadjuvant modified FOLFIRINOX plus nivolumab in borderline-resectable pancreatic ductal adenocarcinoma: a pilot phase 1 trial. Nat Commun 17, 2232 (2026). https://doi.org/10.1038/s41467-026-68976-2
Schlüsselwörter: Pankreaskrebs, Immuntherapie, Chemotherapie, Tumormikroumgebung, klinische Studie