Clear Sky Science · de
Kombinatorische Differenzierung humaner induzierter pluripotenter Stammzellen erzeugt funktionales thymisches Epithel, das dendritische Zellen und CD4/CD8-T‑Zell‑Entwicklung antreibt
Ein Trainingsgelände für Immunzellen aufbauen
Das menschliche Immunsystem hängt von einem kleinen, empfindlichen Organ ab, dem Thymus, in dem neue T‑Zellen lernen, Krankheitserreger zu erkennen, ohne den eigenen Körper anzugreifen. Mit zunehmendem Alter oder bei bestimmten genetischen Erkrankungen schrumpft der Thymus oder versagt, sodass Menschen anfälliger für Infektionen und Krebs werden. Diese Studie zeigt, wie Forschende wichtige Teile des Thymus im Labor mithilfe umprogrammierter Stammzellen nachbilden können und damit den Weg zu maßgeschneiderten Immunsystemen und sichereren, kontrollierbaren T‑Zell‑Therapien öffnet.
Warum der Thymus wichtig ist
Der Thymus fungiert als Schule für T‑Zellen, eine Art von weißen Blutkörperchen, die den Körper nach infizierten oder krebsartigen Zellen durchsuchen. Im Thymus werden sich entwickelnde T‑Zellen geprüft: Diejenigen, die korrekt auf fremde Zielstrukturen reagieren, werden behalten, während solche, die den Körper angreifen könnten, eliminiert werden. Diese Ausbildung wird von spezialisierten Stützzellen orchestriert, den sogenannten thymischen Epithelzellen (TEC), die sich in unterschiedliche Bereiche gliedern, bekannt als Cortex und Medulla. TECs außerhalb des Körpers nachzubilden war schwierig, und die meisten bisherigen Versuche erzeugten unreife Zellen, die in Tiere transplantiert werden mussten, um sich weiterzuentwickeln.
Schrittweises Steuern von Stammzellen
Um dies zu überwinden, begannen die Forschenden mit humanen induzierten pluripotenten Stammzellen, die aus adultem Gewebe gewonnen und dann in nahezu jeden Zelltyp geleitet werden können. Sie entwarfen eine sorgfältig geplante, zweiwöchige „Straßenkarte“, die nachahmt, wie sich der Thymus in der frühen Entwicklung bildet. Mithilfe einer statistischen Strategie namens Design of Experiments, kombiniert mit umfassenden Genaktivitätsmessungen, testeten sie viele Kombinationen von Wachstumssignalen parallel. Indem sie zentrale Signalwege zu genau bestimmten Zeiten ein‑ oder ausschalteten, führten sie die Stammzellen durch mehrere Zwischenstadien hin zu thymischen epithelialen Vorläufern — unreifen TEC‑ähnlichen Zellen, die charakteristische Gene wie FOXN1 und PAX9 tragen und frühen kortikalen Thymuszellen ähneln.
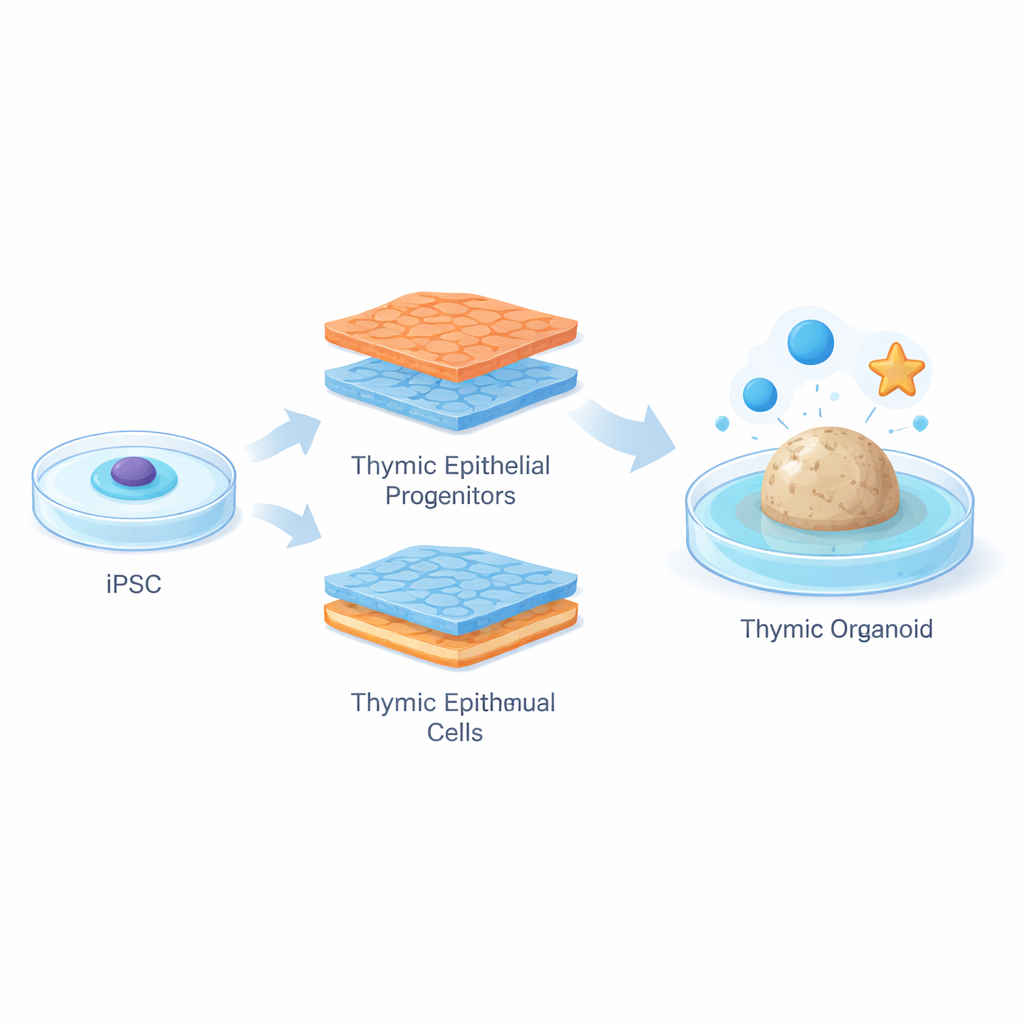
Zusammenbau miniaturisierter Thymus‑Organoide
Nachdem sie große Mengen dieser Vorläuferzellen erzeugt hatten, mischte das Team sie mit seltenen, blutbildenden Vorläuferzellen, die frisch aus humanem Thymusgewebe isoliert worden waren. Die Mischung wurde zu kleinen Klumpen komprimiert und in ein weiches Fibrin‑Gel an einer Luft‑Flüssig‑Grenzfläche eingebettet, wodurch dreidimensionale „humanen thymische Organoide“ entstanden. Innerhalb weniger Tage wuchsen die Organoide zu komplexen Kugeln mit Ausläufern, die durch das Gel ragten. Detaillierte Bildgebungen und Genanalysen zeigten, dass viele Epithelzellen in diesen Organoiden zu medulla‑ähnlichen Zellen ausreiften, die hohe Mengen an HLA‑DR exprimierten — einem Molekül, das benötigt wird, um Selbstantigene entwickelnden T‑Zellen zu präsentieren. Die Organoide begannen zudem, ein breites Spektrum gewebeähnlicher Gene zu exprimieren, was dem entspricht, wie echte medulläre Thymuszellen dazu beitragen, die Toleranz gegenüber vielen verschiedenen Organen durchzusetzen.
Ausbildung mehrerer Typen von Immunzellen
Die Organoide sahen nicht nur nach Thymusgewebe aus — sie funktionierten auch so. Als die Forschenden die blutabgeleiteten Zellen nach mehreren Wochen untersuchten, stellten sie fest, dass frühe Vorläufer ihre Stammzellidentität verloren und sich zu T‑Zellen mit vollständigen T‑Zell‑Rezeptoren entwickelt hatten. Beide Hauptzweige der T‑Zellen erschienen: konventionelle alpha–beta‑T‑Zellen und gamma–delta‑T‑Zellen. Darunter fanden sich reife CD4‑ und CD8‑Einzelpositiv‑T‑Zellen mit Oberflächenmarkern (CCR7 und CD62L), die typisch für kürzlich aus dem Thymus ausgewanderte Zellen sind und bereit, ins Blut einzutreten. Einzelzellprofilierungen zeigten außerdem, dass einige Vorläufer innerhalb der Organoide einen anderen Weg einschlugen und zu dendritischen Zellen wurden — einem weiteren wichtigen Immunzelltyp, der mit TECs zusammenarbeitet, um ein sicheres T‑Zell‑Repertoire zu formen.
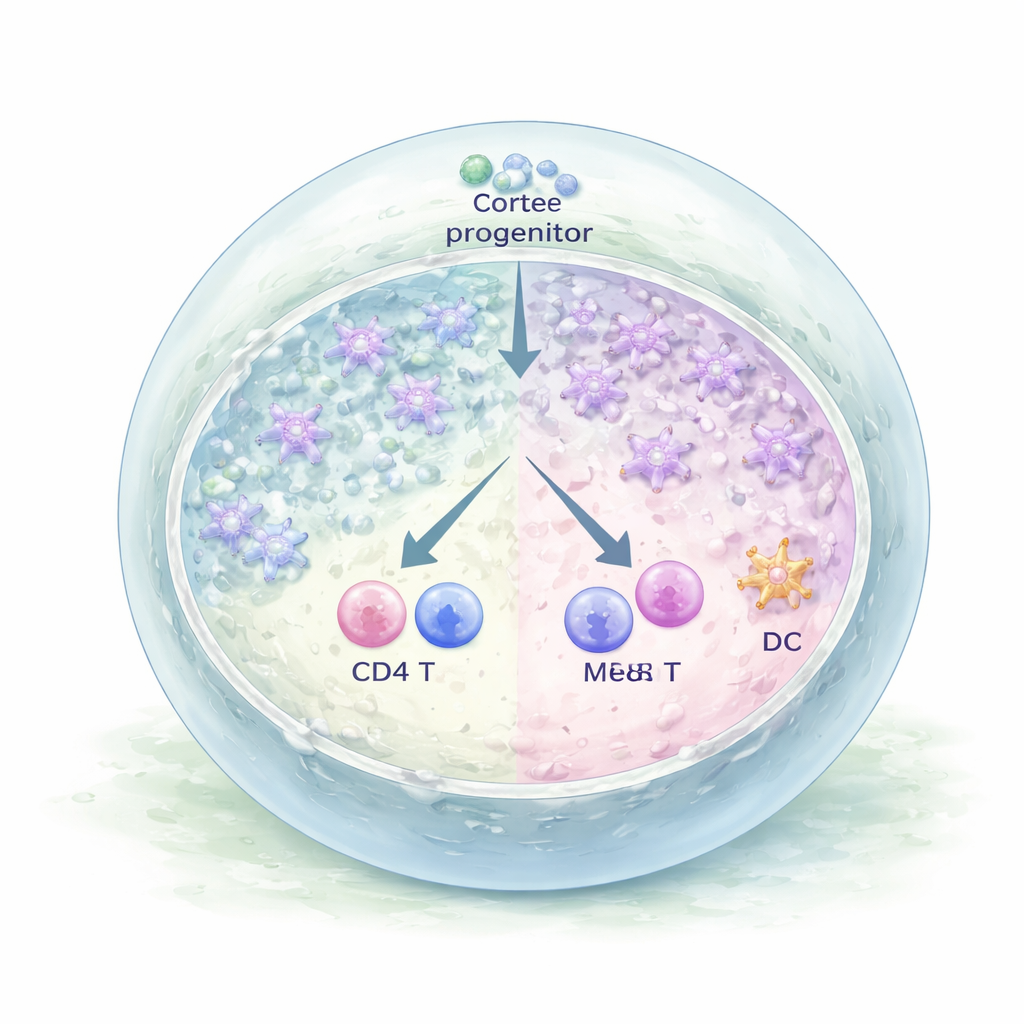
Vom Labor‑Modell zu künftigen Therapien
Insgesamt liefert diese Arbeit ein vollständig in vitro hergestelltes, menschliches thymusähnliches Organoid, das aus pluripotenten Stammzellen aufgebaut ist und unreife Blutzellen in vielfältige, funktionale T‑Zellen und dendritische Zellen lenken kann. Für Laien lautet die Schlussfolgerung, dass Forschende lernen, den Thymus in einer Schale wiederaufzubauen — sowohl seine Struktur als auch seine Lehrfunktion. Mit weiteren Verfeinerungen könnten solche Organoide helfen, geschädigte Immunsysteme bei Kindern ohne funktionalen Thymus zu reparieren, die T‑Zell‑Produktion bei älteren Erwachsenen zu verjüngen und eine kontrollierte Produktionsplattform für maßgeschneiderte T‑Zellen für die Krebsimmuntherapie und andere zellbasierte Behandlungen bereitzustellen.
Zitation: Provin, N., d’Arco, M., Le Bozec, A. et al. Combinatory differentiation of human induced pluripotent stem cells generates functional thymic epithelium driving dendritic cell and CD4/CD8 T cell development. Nat Commun 17, 1969 (2026). https://doi.org/10.1038/s41467-026-68675-y
Schlüsselwörter: thymische Organoide, induzierte pluripotente Stammzellen, T‑Zell‑Entwicklung, thymische Epithelzellen, regenerative Immunologie