Clear Sky Science · de
In situ selbstassemblierendes Zell-Reservoir-Hydrogel zur Steuerung mehrstufiger Radioimmuntherapie
Strahlung als cleverere Waffe gegen Krebs
Die Strahlentherapie ist eine der am weitesten verbreiteten Behandlungen gegen Krebs, doch Tumoren überleben häufig, indem sie sich dem Immunsystem entziehen und in sauerstoffarmen (hypoxischen) Verhältnissen wachsen, welche die Wirkung der Strahlung abschwächen. Diese Studie beschreibt ein injizierbares „intelligentes“ Hydrogel, das sich direkt im Tumor bildet und als winzige Wirkstofffabrik und Sauerstoffgenerator fungiert. Indem es dem Tumor sowohl Strahlung als auch zeitlich abgestimmte immunstimulierende Signale zuführt, zielt das System darauf ab, schwer behandelbare Tumoren in solche zu verwandeln, die vom körpereigenen Abwehrsystem erkannt und zerstört werden können.
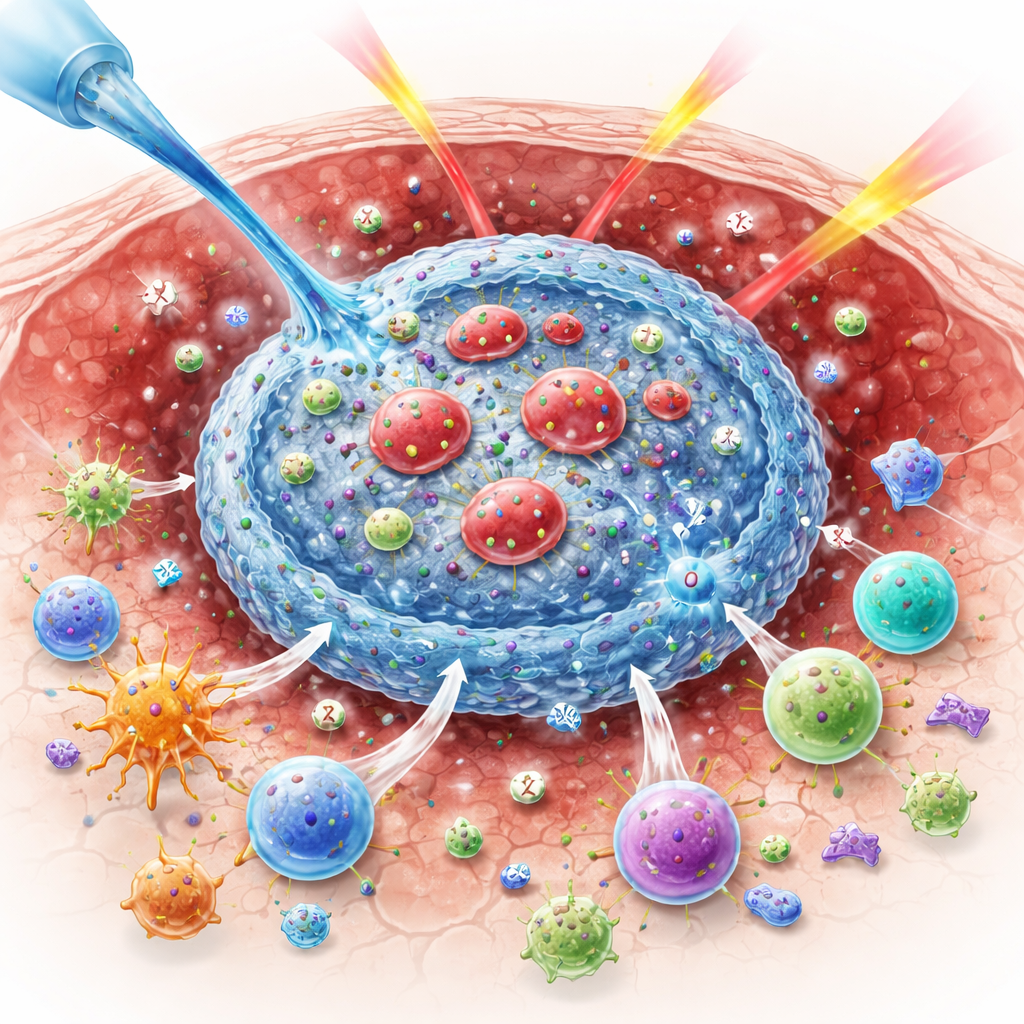
Warum Sauerstoff für das Besiegen von Tumoren wichtig ist
Strahlung tötet Krebszellen zum Teil dadurch, dass hochreaktive Sauerstoffmoleküle entstehen, die DNA zerstören. Sind Tumoren jedoch sauerstoffarm, ist diese Chemie weniger effektiv, sodass mehr Krebszellen überleben. Gleichzeitig sendet Strahlung gemischte Signale an das Immunsystem. Sie kann Tumorproteine freilegen, die den Krebs als gefährlich markieren, aber auch Bremsen auf Immunzellen verstärken, etwa das Checkpoint-Protein CTLA-4, und regulatorische T‑Zellen begünstigen, die Angriffe unterdrücken. Diese gegensätzlichen Effekte erklären mit, warum die Kombination von Strahlung und Immuntherapien beim Menschen nicht immer so erfolgreich war wie in Mausmodellen.
Ein lebendes Gel, das im Tumor entsteht
Die Forschenden entwickelten ein Material, das sich nur in der sauren Umgebung eines Tumors selbst zusammensetzt. Es besteht aus drei Schlüsselelementen: einem natürlichen, zuckerbasierten Polymer namens Alginat, einem anorganischen Pulver (Bariumperoxid) und roten Blutkörperchen, die schonend so modifiziert wurden, dass sie zwei Immunwirkstoffe tragen. Nach Injektion in den Tumor führen die sauren Bedingungen zum Abbau von Bariumperoxid und zur Freisetzung von Bariumionen und Wasserstoffperoxid. Die Bariumionen vernetzen sofort das Alginat zu einem weichen Hydrogel, das die modifizierten roten Blutkörperchen einfängt und verhindert, dass die Wirkstoffe weggespült werden. Gleichzeitig wandeln Enzyme in den roten Blutkörperchen das Wasserstoffperoxid in Sauerstoff um, was die Tumorhypoxie lindert und den Tumor für eine effektivere Bestrahlung vorbereitet.
Zeitlich gestaffelte Freisetzung zweier Immunsignale
Die wirkliche Stärke des Systems liegt in der gestaffelten Freisetzung zweier Immunwirkstoffe: eines Antikörpers, der CTLA-4 blockiert, und eines Zytokins namens Interleukin‑12 (IL‑12). Der Antikörper ist innerhalb der roten Blutkörperchen geladen, während IL‑12 an deren Oberfläche verankert ist. Sobald Sauerstoff entsteht, bilden sich Poren in der Membran der roten Blutkörperchen, sodass der CTLA‑4‑blockierende Antikörper schnell entweichen kann. Dieser frühe Ausstoß hebt die Immunsuppression auf, fördert, dass dendritische Zellen Tumorantigene zu benachbarten Lymphknoten bringen, und hilft, tumorspezifische T‑Zellen zu aktivieren. IL‑12 dagegen tritt langsam aus, während sich die Hydrogelstruktur allmählich lockert. Dieses spätere Signal treibt T‑Zellen und natürliche Killerzellen zur Produktion von Interferon‑gamma an, fördert die Rekrutierung weiterer effektorischer Immunzellen in den Tumor und verstärkt eine positive Rückkopplung zwischen immunologischen Wächterzellen und Effektorzellen.
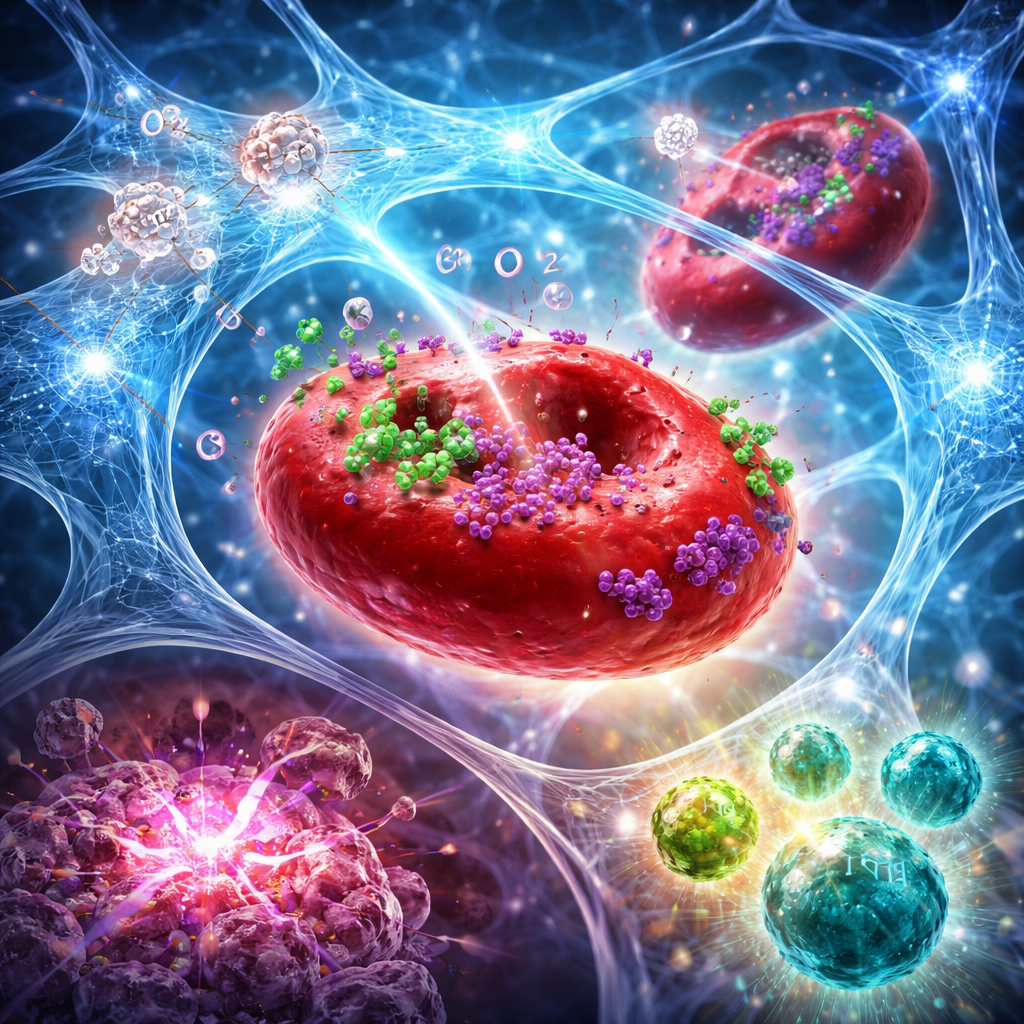
Von der lokalen Injektion zur systemischen Immunantwort
In Mausmodellen aggressiver Brust‑ und Bauchspeicheldrüsenkrebsarten führte die Kombination dieses Hydrogels mit fokussierter Bestrahlung nicht nur zur Verkleinerung des behandelten Tumors. Der Ansatz erhöhte die Sauerstoffkonzentration in Tumoren über mehrere Tage, verstärkte strahlungsbedingte DNA‑Schäden und löste eine ausgeprägtere Form des Zelltods aus, die Tumoren natürlicherweise für die Immunerkennung kennzeichnet. Durchflusszytometrie und Gewebefärbungen zeigten eine deutliche Verschiebung in der Tumormikroumgebung: mehr zytotoxische CD8‑T‑Zellen und natürliche Killerzellen, weniger regulatorische T‑Zellen und ein höheres Verhältnis von „Effektor“ zu „Suppressor“-Zellen. Spezialisierte dendritische Zellen in Lymphknoten nahmen ebenfalls zu, was auf eine verbesserte Antigenpräsentation hinweist. Viele Mäuse zeigten vollständige Tumorregression, und einige waren gegen ein Wiederauftreten geschützt, wenn Wochen später erneut Krebszellen eingebracht wurden, was auf die Bildung langlebiger Immunerinnerung hindeutet.
Sicherheit, Praktikabilität und Ausblick
Da sich das Gel lokal bildet und seine Fracht zurückhält, gelangen nur geringe Mengen von IL‑12 und Anti‑CTLA‑4 in den Blutkreislauf, wodurch das Risiko schwerer Nebenwirkungen wie Zytokinstürme oder Organschäden, die den Einsatz dieser Wirkstoffe in der Vergangenheit eingeschränkt haben, verringert wird. Die Bausteine – Alginat, rote Blutkörperchen und Bariumperoxid – sind vergleichsweise preiswert und skalierbar, was Hoffnung weckt, dass diese Strategie für verschiedene Tumorarten adaptiert werden könnte. Trotz verbleibender Herausforderungen bei Herstellung, Qualitätskontrolle und der Applikation des Gels in tief gelegene oder weitverbreitete Tumoren zeigt die Arbeit einen vielversprechenden Weg, Strahlung mit präzise getimter Immunaktivierung zu synchronisieren und eine physikalische Krebsbehandlung in einen starken Auslöser für eine körpereigene, systemische Antitumorimmunität zu verwandeln.
Was das für Patientinnen und Patienten bedeuten könnte
Anschaulich gesagt legt diese Forschung nahe, dass man statt Strahlung und Immunwirkstoffe getrennt zu verabreichen und auf ihre Kooperation zu hoffen, beides in ein intelligentes Material verpacken kann, das im Tumor sitzt, eigenen Sauerstoff produziert und Immunsignale in einer sorgfältig choreografierten Reihenfolge freisetzt. Im Tiermodell machte dieser Ansatz die Strahlung nicht nur tödlicher für Krebszellen, sondern schulte auch das Immunsystem darin, den Tumor zu erkennen und sich zu erinnern, wodurch ein Wiederauftreten verhindert wurde. Falls sich ähnliche Ergebnisse beim Menschen erzielen lassen, könnten solche Hydrogele eines Tages schwer behandelbare Tumoren in Ziele verwandeln, die die eigenen Abwehrkräfte zuverlässig finden und vernichten können.
Zitation: Chen, Y., Chen, Q., Ma, Y. et al. In situ self-assembled cell reservoir hydrogel for maneuvering multistage radioimmunotherapy. Nat Commun 17, 1784 (2026). https://doi.org/10.1038/s41467-026-68490-5
Schlüsselwörter: Radioimmuntherapie, Hydrogel, Krebsimmuntherapie, Tumormikroumgebung, Strahlentherapie