Clear Sky Science · de
Frauen mit polyzystischem Ovarialsyndrom zeigen eingeschränkte Endometriumrezeptivität mit erhöhtem ERα und Histon-Lactylierung
Warum die Gebärmutterschleimhaut bei einer häufigen Hormonstörung wichtig ist
Das polyzystische Ovarialsyndrom (PCOS) ist eine der häufigsten hormonellen Erkrankungen bei Frauen und eine führende Ursache für Unfruchtbarkeit. Viele nehmen an, dass PCOS hauptsächlich deshalb unfruchtbar macht, weil es den Eisprung stört. Diese Studie blickt über die Eierstöcke hinaus auf die Gebärmutter selbst und stellt eine zentrale Frage: Selbst wenn ein hochwertiger Embryo vorhanden ist, ist die Gebärmutterschleimhaut bei Frauen mit PCOS bereit, ihn aufzunehmen und das Wachstum zu ermöglichen?
Vom Ei zum „Boden“
Um Probleme mit Eizellen von Problemen mit der Gebärmutter zu trennen, analysierten die Forschenden mehr als 4.200 Zyklen mit transferierten kryokonservierten Embryonen, bei denen je ein hochwertiger Blastozystus übertragen wurde. Durch sorgfältiges Abgleichen von Frauen mit PCOS mit ähnlichen Frauen ohne PCOS (nach Alter, Body‑Mass‑Index, Dauer der Infertilität und weiteren Faktoren) konnten sie Unterschiede in der uterinen Umgebung isolieren. Selbst nach dieser strengen Anpassung hatten Frauen mit PCOS geringere Implantations-, Schwangerschafts‑ und Lebendgeburtenraten, was darauf hindeutet, dass die Gebärmutterschleimhaut selbst für Embryonen weniger einladend ist.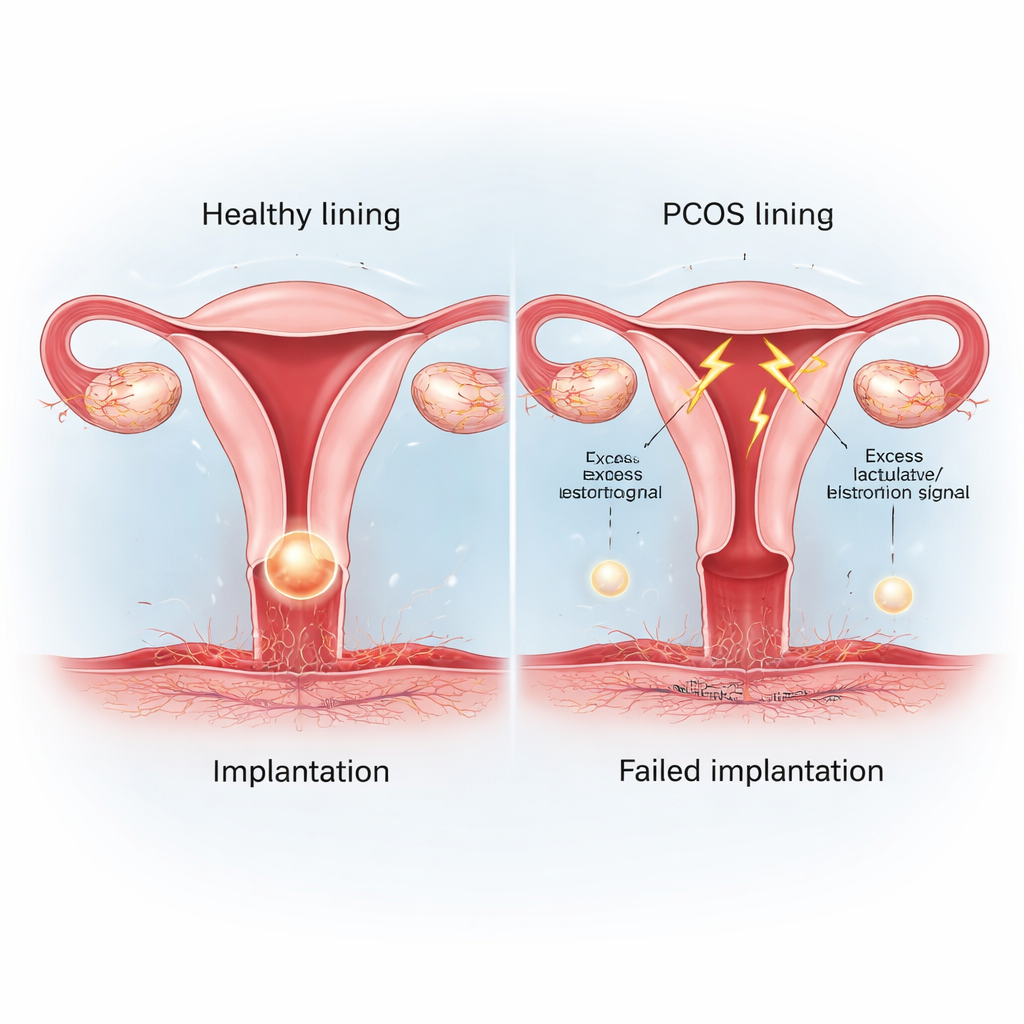
Wenn die Schleimhaut sich nicht richtig vorbereitet
Das Team untersuchte anschließend Proben des Endometriums, des Gewebes, das die Gebärmutter auskleidet und sich monatlich verändern muss, um einen Embryo aufzunehmen. Bei Frauen mit PCOS waren die Oberflächenzellen übermäßig in der Zellteilung aktiv, während die tieferliegenden Stütz‑Zellen nicht richtig decidualisierten – eine Umwandlung, die normalerweise ein nährendes Bett für die Implantation schafft. Schlüsselgene und -proteine, die eine rezeptive Schleimhaut kennzeichnen, wie COX2 und HOXA10, waren reduziert. Zusammengenommen deuten diese Veränderungen auf eine Schleimhaut hin, die zwischen Wachstum und Bereitschaft feststeckt und das sogenannte „Fenster der Implantation“ verengt oder zeitlich verschiebt.
Zu starke Östrogen‑Signale und ein neuer chemischer Marker
Hormone steuern diese monatlichen Veränderungen, und Balance ist entscheidend. Die Forschenden fanden, dass beim PCOS der Östrogenrezeptor ERα im Endometrium der Zyklusmitte ungewöhnlich reichlich vorhanden war, während der Progesteronrezeptor nicht signifikant verändert schien. Östrogen‑antwortende Gene waren ebenfalls überaktiv, was nahelegt, dass die Schleimhaut durch östrogenähnliche Signale zu stark angetrieben wird. Gleichzeitig entdeckte das Team hohe Werte an „Histon‑Lactylierung“, einem kürzlich beschriebenen chemischen Modifikationszeichen an DNA‑verpackenden Proteinen, das durch Lactat — ein Nebenprodukt des Zuckerabbaus — gespeist wird. Sowohl bei Frauen mit PCOS als auch bei Mäusen mit PCOS‑ähnlichen Symptomen waren diese Lactylierungsmarken – besonders eine namens H3K18la – im Uterus erhöht und in der Nähe von Genen angereichert, die an Hormonantworten und Zellwachstum beteiligt sind.
Ein schädlicher Rückkopplungszyklus zwischen Signalen und Stoffwechsel
Tiefergehende Untersuchungen mit humanen Uteruszellen und Mausmodellen zeigten, wie diese Faktoren zusammenwirken. Wenn sie ERα in Zellen künstlich erhöhten, stiegen die Lactatwerte und die Histon‑Lactylierung nahm zu. Das wiederum verstärkte die ERα‑Aktivität und erzeugte eine positive Rückkopplungsschleife: Mehr Östrogen‑Signal führt zu mehr Lactylierung, die die Östrogenwirkung weiter verstärkt. Bei PCOS‑Mäusen zeigte sich dasselbe Muster – verringerte Rezeptivität, erhöhtes ERα und vermehrte Histon‑Lactylierung. Wichtig ist, dass durch Blockade von ERα oder durch lokale Reduktion der Lactatproduktion in der Gebärmutter die Uterusstruktur sich verbesserte, Implantationsstellen auftraten und Implantations‑bezogene Gene wieder in Richtung Normalwerte zurückkehrten.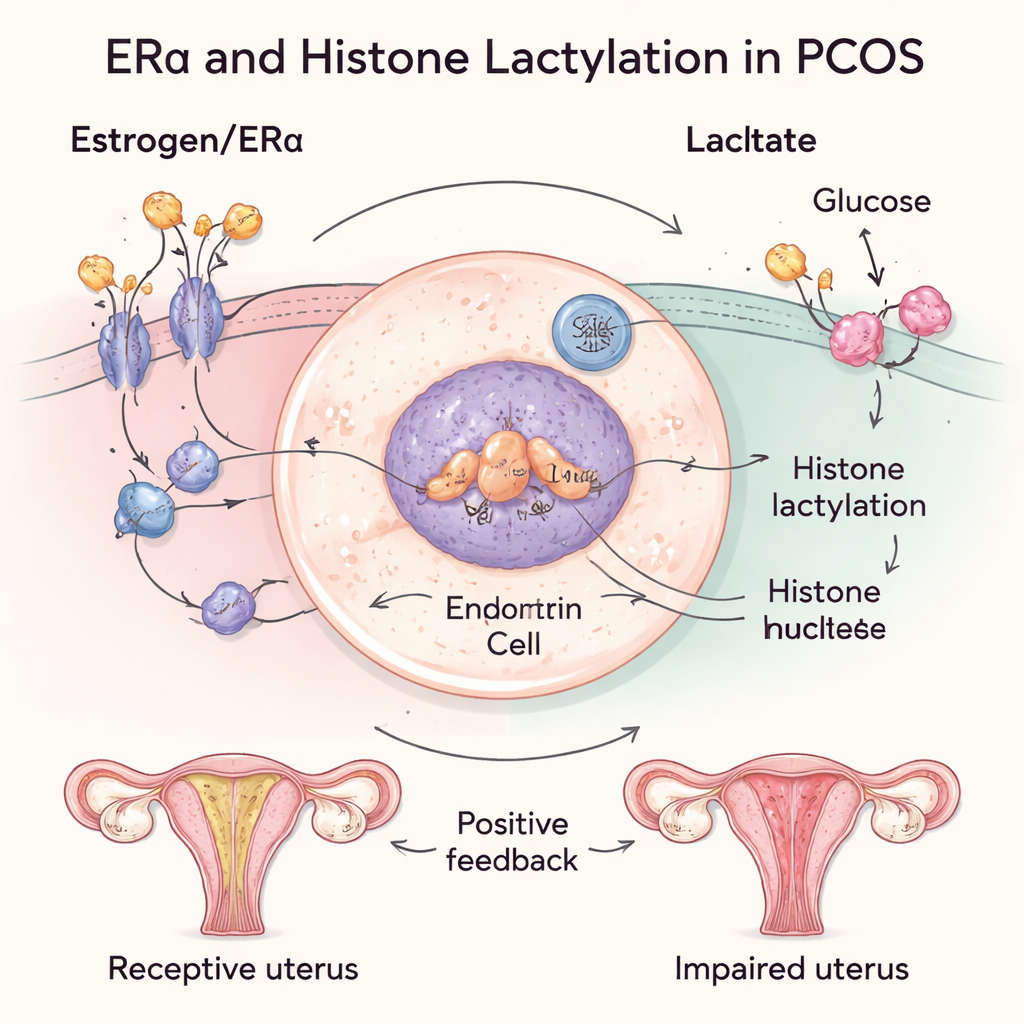
Was das für Frauen mit PCOS bedeutet
Für Nichtfachleute lautet die Kernaussage: Bei PCOS geht es bei der Unfruchtbarkeit nicht nur darum, eine gute Eizelle zu produzieren. Der „Boden“ – die Gebärmutterschleimhaut – kann ebenfalls aus dem Gleichgewicht geraten. Diese Studie zeigt, dass ein überaktiver Östrogenrezeptor und ein Übermaß an lactat‑getriebenen Histonmarken gemeinsam die Schleimhaut weniger empfänglich für Embryonen machen. Durch das Dämpfen dieser Signale oder des Lactats, das sie antreibt, konnten zumindest bei Mäusen Implantation und frühe Schwangerschaft gerettet werden. Zukünftig könnten Behandlungen, die diese Hormon‑Stoffwechsel‑Schleife in der Gebärmutter feinjustieren, bestehende ovulationsbasierte Therapien ergänzen und neue Hoffnung zur Verbesserung der Fertilität bei Frauen mit PCOS bieten.
Zitation: Shan, H., Wang, Y., Liao, B. et al. Women with polycystic ovary syndrome exhibit impaired endometrial receptivity with excessive ERα and histone lactylation. Nat Commun 17, 1739 (2026). https://doi.org/10.1038/s41467-026-68441-0
Schlüsselwörter: polyzystisches Ovarialsyndrom, Endometriumrezeptivität, Östrogenrezeptor Alpha, Histon-Lactylierung, Unfruchtbarkeit