Clear Sky Science · de
Variationen in der natürlichen Geschichte hochriskanter HPV-Typen nach bivalenter HPV‑16/18-Impfung bei Frauen im Alter von 18–45 Jahren
Warum diese Studie für die alltägliche Gesundheit wichtig ist
Gebärmutterhalskrebs gehört zu den am besten vermeidbaren Krebserkrankungen, dank Impfungen und regelmäßiger Vorsorgeuntersuchungen. Das verursachende Virus — das humane Papillomavirus (HPV) — existiert jedoch in vielen Typen, und nicht alle sind durch Impfstoffe abgedeckt. Diese Studie begleitete mehr als 7.000 Frauen in China über etwa zehn Jahre, um zu untersuchen, wie ein auf zwei Haupttypen (HPV‑16 und HPV‑18) zielender Impfstoff nicht nur diese spezifischen Infektionen veränderte, sondern auch das Verhalten anderer hochriskanter HPV-Typen. Die Ergebnisse deuten darauf hin, dass mit zunehmender Durchimpfung auch die Regeln für das Gebärmutterhals-Screening angepasst werden müssen.
Frauen über ein Jahrzehnt hinweg begleitet
Die Forschenden führten eine große randomisierte klinische Studie mit einem bivalenten HPV‑16/18-Impfstoff durch, der mit E. coli hergestellt wurde. Frauen im Alter von 18–45 Jahren wurden randomisiert entweder mit dem HPV-Impfstoff oder einem Kontrollimpfstoff (Hepatitis‑E) geimpft und anschließend bis zu zehn Jahre, einschließlich einer Verlängerungsstudie, nachbeobachtet. Bei regelmäßigen Untersuchungen entnahmen Ärzte Zervixproben, um auf hochriskante HPV-Typen zu testen und nach abnormalen Zellen oder präkanzerösen Veränderungen zu suchen, die als CIN2+ (zervikale intraepitheliale Neoplasie Grad 2 oder höher) bezeichnet werden. Da die Zuteilung zufällig erfolgte, können spätere Unterschiede mit hoher Wahrscheinlichkeit der Impfung und nicht Lebensstil- oder Hintergrundfaktoren zugeschrieben werden.
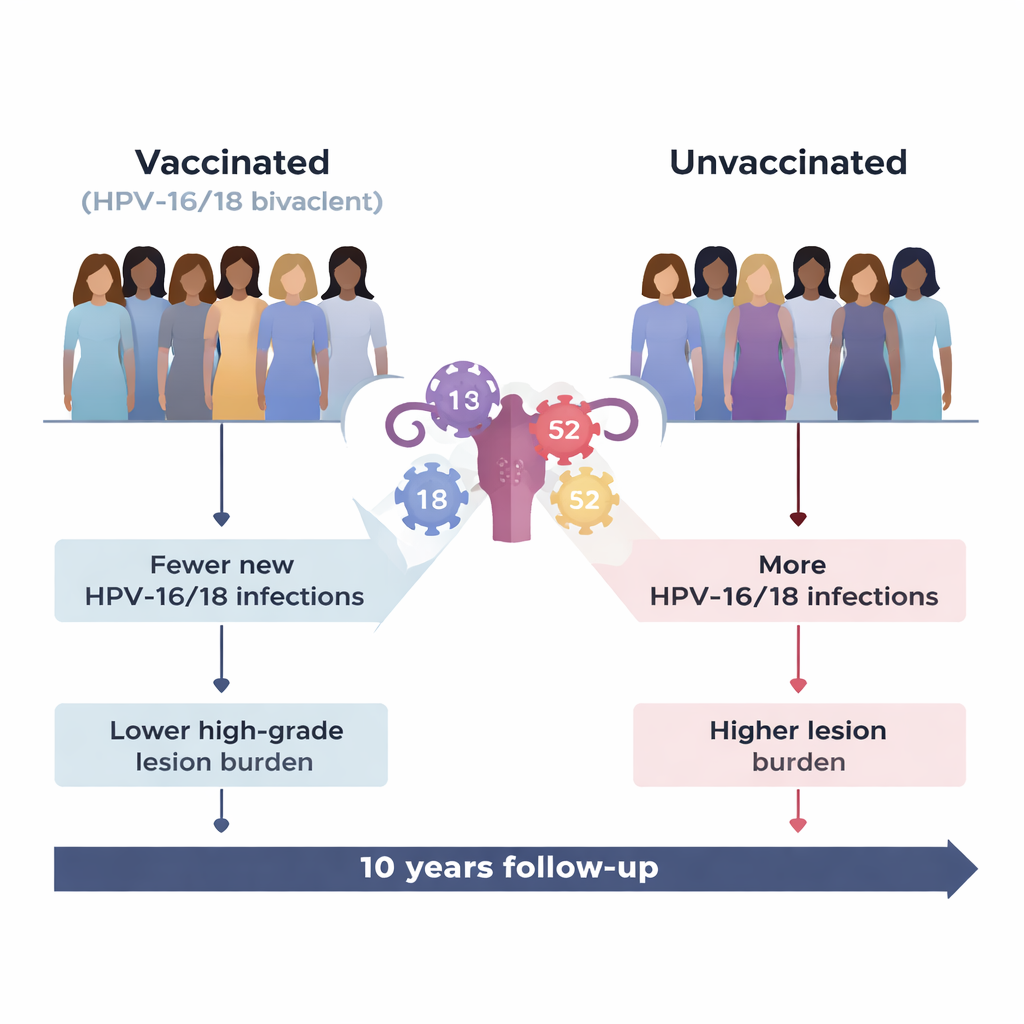
Was der Impfstoff wie erwartet bewirkte
Der Impfstoff wirkte sehr gut gegen die Typen, für die er entwickelt wurde, HPV‑16 und HPV‑18, die zusammen den Großteil der Gebärmutterhalskrebserkrankungen weltweit verursachen. Geimpfte Frauen hatten deutlich weniger Neuinfektionen mit diesen Typen und deutlich weniger damit verbundene hochgradige präkanzeröse Läsionen im Vergleich zu ungeimpften Frauen. Selbst wenn es bei einer geimpften Frau zu einer Durchbruchsinfektion mit HPV‑16/18 kam, klärte diese Infektion eher spontan und führte seltener zu schweren zervikalen Veränderungen. Insgesamt wurde die Belastung durch HPV‑16/18-assoziierte CIN2+-Läsionen in der geimpften Gruppe um nahezu 90 Prozent reduziert.
Ein unerwarteter Anstieg eines anderen Risikotyps
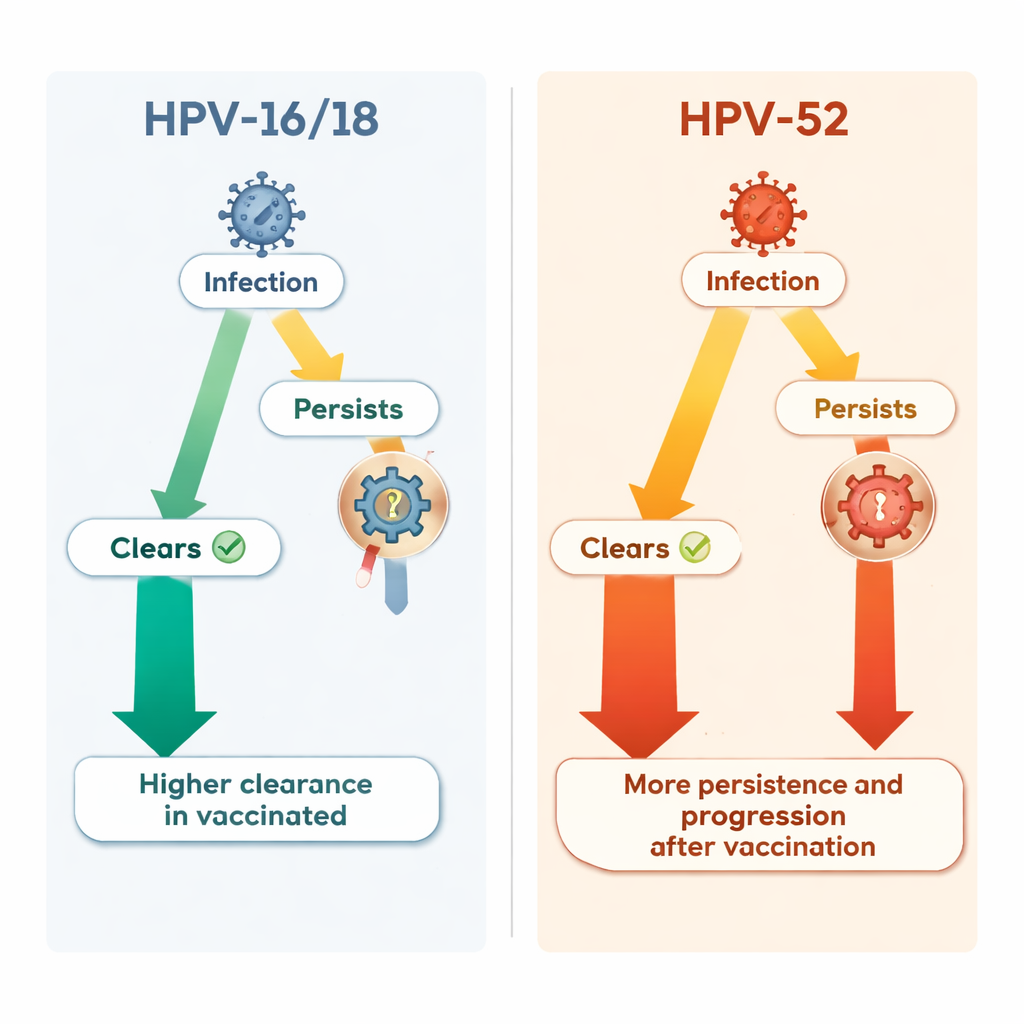
Als die Forschenden über die impfstoffgezielten Typen hinausblickten, zeigte sich ein komplexeres Bild. Ein nicht im Impfstoff enthaltener hochriskanter Typ, HPV‑52, gewann bei geimpften Frauen relativ an Bedeutung. Die Gesamtwahrscheinlichkeit, überhaupt eine HPV‑52-Infektion zu erwerben, war in beiden Gruppen ähnlich. Sobald eine Frau jedoch mit HPV‑52 infiziert war, schien der Impfschutz den Verlauf dieser Infektion zu verändern. Bei geimpften Frauen klärte HPV‑52 seltener von selbst, hielt länger an und führte wahrscheinlicher zu hochgradigen präkanzerösen Läsionen als bei ungeimpften Frauen. Im Verlauf der Studie wurde HPV‑52 zur häufigsten einzelnen Ursache schwerer zervikaler Läsionen in der geimpften Gruppe und machte fast zwei von fünf neuen hochgradigen Fällen aus.
Einfachen Erklärungen widersprechen
Wissenschaftler diskutieren seit langem, ob die Unterdrückung bestimmter HPV-Typen durch Impfstoffe eine ökologische „Lücke“ hinterlässt, die anderen Typen das Ausbreiten erleichtert, oder ob Interaktionen zwischen Typen bei Koinfektionen deren Verhalten verändern. Diese Studie fand keine klaren Hinweise darauf, dass HPV‑52 insgesamt häufiger wurde, noch dass Koinfektionen mit anderen Typen sein Verhalten erklären. Stattdessen legen die Daten nahe, dass die Impfung subtil beeinflussen kann, wie sich einige nicht im Impfstoff enthaltene HPV-Typen persistieren und fortschreiten — durch Mechanismen, die noch nicht verstanden sind. Wichtig ist, dass trotz dieser Verschiebung die Gesamtzahl schwerer Läsionen aller hochriskanten Typen zusammen bei den Geimpften immer noch geringer war als bei den Kontrollen.
Was das für Screening und Impfstoffe bedeutet
Für alle, die sich fragen, was sie heute tun sollten, bleibt die Botschaft beruhigend: Die Impfung gegen HPV‑16 und HPV‑18 bietet einen großen Schutz und reduziert das Gesamtrisiko gefährlicher zervikaler Veränderungen deutlich. Allerdings könnten Tests, die nur HPV‑16/18 für eine dringende Nachverfolgung kennzeichnen, nicht mehr ausreichen, wenn zunehmend geimpfte Generationen in Screeningprogramme eintreten. Da HPV‑52 bei geimpften Frauen jetzt eine größere Rolle spielt, müssten Leitlinien für HPV-Tests und Nachverfolgung möglicherweise aktualisiert werden, damit hochriskante, nicht im Impfstoff enthaltene Typen erkannt und angemessen behandelt werden. Die Autorinnen und Autoren plädieren dafür, dass künftige Impfstoffe mehr hochriskante HPV-Typen abdecken sollten, während Gesundheitssysteme ihre Screening-Strategien an die postimpfstoffliche Realität anpassen.
Zitation: Chen, Q., Quan, J., Zhu, K. et al. Variations in the Natural History of High-Risk HPV Types Following HPV-16/18 Bivalent Vaccination in Females Aged 18-45 Years. Nat Commun 17, 1677 (2026). https://doi.org/10.1038/s41467-026-68379-3
Schlüsselwörter: HPV-Impfung, Gebärmutterhalskrebs-Screening, HPV‑16/18 bivalenter Impfstoff, HPV‑52, zervikale Präkanzerose