Clear Sky Science · de
Durch maschinelles Lernen vorhergesagte Insulinresistenz ist ein Risikofaktor für 12 Krebsarten
Warum diese Forschung für die tägliche Gesundheit wichtig ist
Die meisten Menschen wissen, dass Übergewicht und Typ‑2‑Diabetes das Krebsrisiko erhöhen können, doch die verborgene Verbindung dazwischen — wie gut der Körper auf Insulin reagiert — wird bei Routineuntersuchungen selten gemessen. Diese Studie zeigt, dass ein computergenerierter Wert für „Insulinresistenz“, der nur auf gängigen Blutwerten und grundlegenden Gesundheitsdaten beruht, Personen identifizieren kann, die nicht nur ein erhöhtes Risiko für Diabetes und Herz‑Kreislauf‑Erkrankungen haben, sondern auch für mehrere wichtige Krebsarten. Sie legt nahe, dass die Daten, die Ärztinnen und Ärzte bereits sammeln, intelligenter kombiniert werden könnten, um Hochrisikopersonen früher zu erkennen und gezieltere Screening‑Strategien zu steuern.
Ein digitales Profil der Insulinresistenz
Insulin ist ein Hormon, das dabei hilft, Zucker aus dem Blut in Organe wie Muskeln, Leber und Fettgewebe zu transportieren. Wenn diese Gewebe nicht mehr richtig reagieren — das nennt man Insulinresistenz — kompensiert der Körper durch vermehrte Insulinproduktion, was langfristig zu Typ‑2‑Diabetes und Herzkrankheiten führen kann. Die Goldstandard‑Labormethode zur Messung der Insulinresistenz ist komplex, zeitaufwendig und nicht für große Bevölkerungsgruppen geeignet. Selbst einfachere Forschungsmaße erfordern Nüchterninsulinwerte, die im Alltag selten bestimmt werden. Um dieses Hindernis zu umgehen, hatten die Forscher zuvor ein Modell des maschinellen Lernens trainiert, das vorhersagt, ob eine Person insulinresistent ist, basierend auf neun routinemäßigen Messgrößen: Alter, Geschlecht, ethnische Zugehörigkeit, Body‑Mass‑Index (BMI), Nüchternglukose, Langzeitblutzucker (HbA1c), Triglyceride, Gesamtcholesterin und das „gute“ HDL‑Cholesterin. Der daraus resultierende Wert wird als KI‑abgeleitete Insulinresistenz oder AI‑IR bezeichnet.
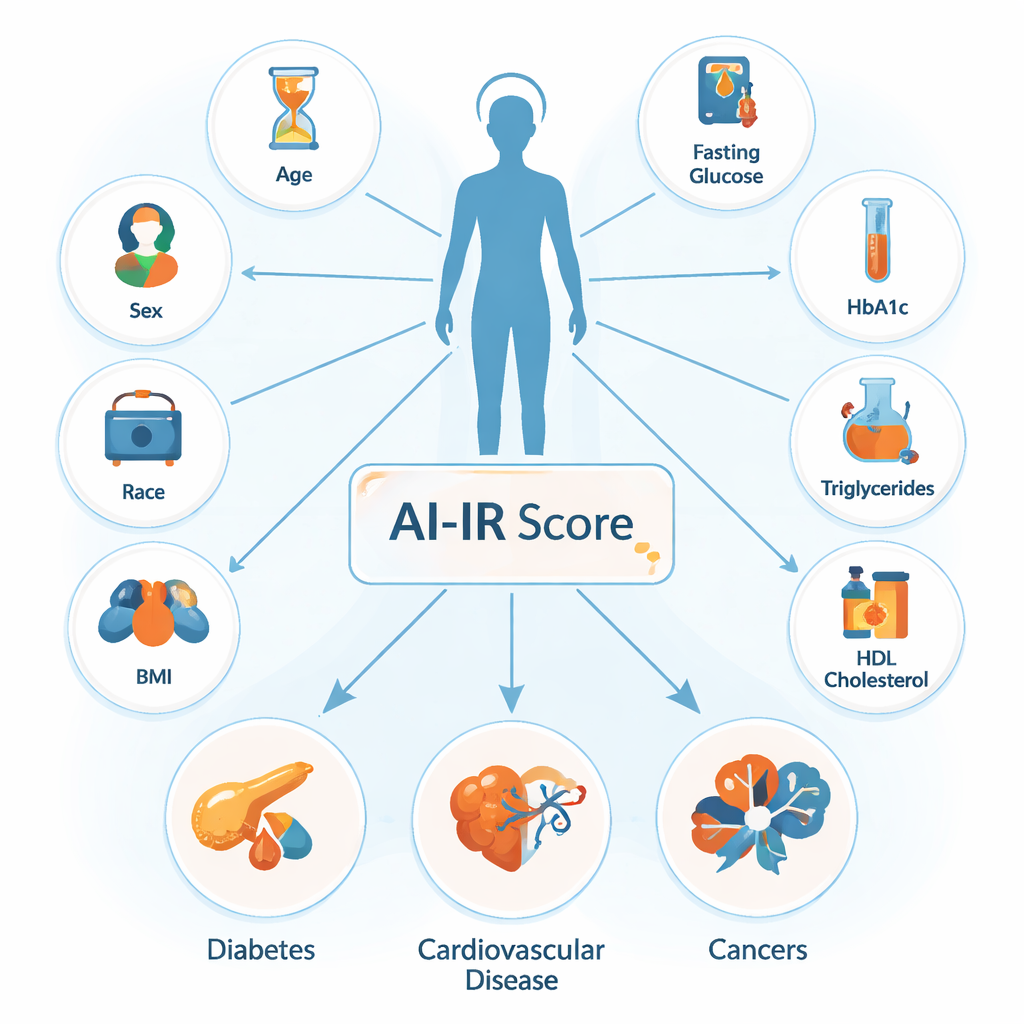
Test des Scores bei Hunderttausenden von Menschen
In der neuen Studie wendete das Team AI‑IR auf Daten von mehr als 370.000 Teilnehmenden der UK Biobank an, einer Langzeit‑Gesundheitsstudie von Erwachsenen im Alter von 40 bis 69 Jahren. Zunächst prüften sie, ob der Score vorhersagen konnte, wer im weiteren Verlauf an Diabetes, Herzleiden erkranken oder versterben würde. Menschen ohne Diabetes, die AI‑IR‑positiv waren, hatten ein etwa siebenfach erhöhtes Risiko, später Diabetes zu entwickeln, verglichen mit AI‑IR‑negativen Personen gleichen Alters und Geschlechts — selbst nach Anpassung für Alter und Geschlecht. Sie hatten außerdem ein höheres Risiko für Krankenhausaufenthalte wegen Diabetes, für schwere Herz‑ und Gefäßereignisse sowie für kardiovaskuläre und Gesamtmortalität. Im direkten Vergleich mit einfacheren Maßen wie BMI, metabolischem Syndrom und zwei cholesterin‑/triglycerid‑basierten Indizes lieferte AI‑IR die genauesten Vorhersagen für zukünftigen Diabetes.
Die Verbindung zwischen Insulinresistenz und Krebs
Die Forscher richteten ihren Blick anschließend auf Krebs. Unter Teilnehmenden ohne Krebsvorgeschichte zu Beginn verfolgten sie mithilfe verknüpfter Datensätze des National Health Service, wer im Verlauf verschiedene Tumorarten entwickelte. Betrachtet man alle Krebserkrankungen zusammen, veränderte AI‑IR das Gesamtrisiko nicht. Bei Aufschlüsselung nach Tumororten zeigte sich jedoch ein klareres Muster. Menschen ohne Diabetes, die AI‑IR‑positiv waren, hatten ein erhöhtes Risiko für Gebärmutter‑, Nieren‑, Speiseröhren‑, Pankreas‑, Darm‑ und Brustkrebs. Hinweise auf erhöhte Risiken zeigten sich auch für Tumoren des Nierenbeckens, Dünndarms, Magens, der Leber und Gallenblase, Leukämie sowie für Bronchus‑ und Lungenkrebs. Gleichzeitig war das Risiko für Hautkrebs reduziert. Wenn man die Krebsarten mit erhöhtem Risiko zu einem „kompositen“ Ergebnis zusammenfasste, hatten AI‑IR‑positive Personen ein etwa 25 % höheres Risiko als AI‑IR‑negative Gleichaltrige gleichen Geschlechts — ein Unterschied, der auch nach Anpassung für den BMI bestehen blieb, wenn auch abgeschwächt.
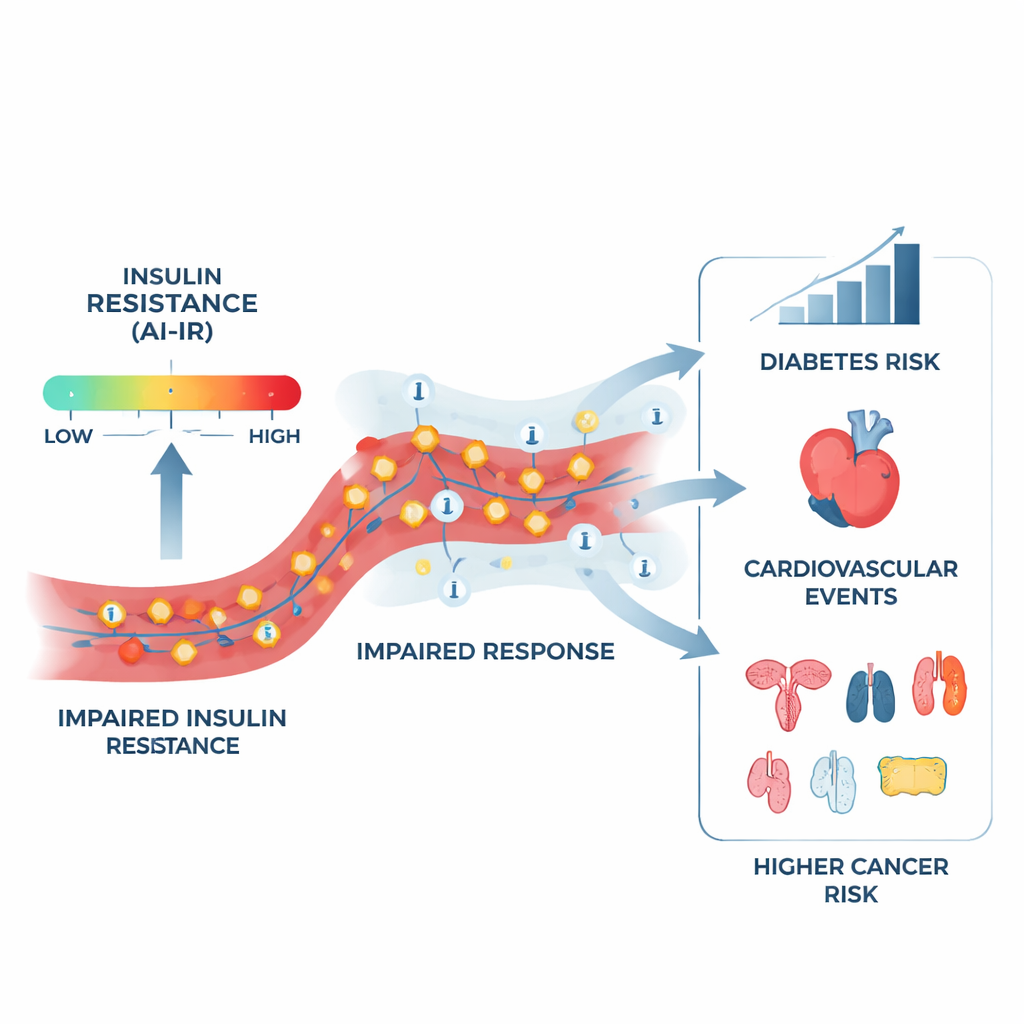
Gewichtsabhängige und gewichtsunabhängige Effekte
Da das Körpergewicht die Insulinresistenz stark beeinflusst, untersuchten die Autoren, ob AI‑IR lediglich ein Stellvertreter für Adipositas ist. Sie fanden, dass ein Teil der erhöhten Krebsrisiken — etwa für Magen, Leber und Gallenblase, Pankreas, Darm, Leukämie und Brustkrebs — weitgehend mit dem Effekt des BMI überlappte. Andere Risiken schienen jedoch etwas Spezifischeres an der Insulinresistenz selbst widerzuspiegeln. Bemerkenswert war, dass der Zusammenhang zwischen AI‑IR und Lungen‑ beziehungsweise Bronchialkarzinom nach Anpassung für den BMI sogar stärker wurde und auch bedeutend blieb, wenn der Tabakkonsum berücksichtigt wurde. Ehemalige Raucher mit positivem AI‑IR‑Score hatten ein besonders hohes Risiko für lungenerkrankungsbezogene Tumoren und für die insgesamt mit Insulinresistenz assoziierten Krebsarten. Insgesamt bot AI‑IR eine bessere Stratifizierung des Krebsrisikos als BMI und ein weiterer fettbasierter Blutindex, und war vergleichbar mit dem metabolischen Syndrom und dem Triglycerid‑zu‑HDL‑Verhältnis, während es gleichzeitig das beste Werkzeug zur Vorhersage von Diabetes blieb.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
Die Studie legt nahe, dass ein „digitaler Biomarker“ der Insulinresistenz, berechnet aus Informationen, die in den meisten Praxen bereits erhoben werden, Personen mit erhöhtem Risiko sowohl für Diabetes als auch für eine Gruppe von Krebsarten identifizieren kann. AI‑IR ist zwar noch kein eigenständiger Screeningtest, könnte aber Klinikerinnen und Klinikern helfen zu entscheiden, wer von häufigeren Blutzuckerkontrollen, intensiveren Lebensstil‑ oder Medikamentenstrategien sowie früherem oder gezielterem Krebs‑Screening — insbesondere für Gebärmutter, Niere, Darm, Lunge, Brust und Pankreas — profitieren könnte. Die Arbeit hebt zudem die Insulinresistenz als biologische Verbindung hervor, die Übergewicht, gestörte Blutfettwerte und chronische Entzündung mit Krebs verknüpft, und spricht für weitere Forschung dazu, ob eine Verbesserung der Insulinsensitivität — durch Ernährung, Bewegung oder Medikamente — neben der Diabetesprävention auch das Krebsrisiko senken könnte.
Zitation: Lee, CL., Yamada, T., Liu, WJ. et al. Machine learning-predicted insulin resistance is a risk factor for 12 types of cancer. Nat Commun 17, 1396 (2026). https://doi.org/10.1038/s41467-026-68355-x
Schlüsselwörter: Insulinresistenz, maschinelles Lernen, Diabetesrisiko, Krebsrisiko, UK Biobank