Clear Sky Science · de
Ein Rückkopplungsmechanismus von Prostatakrebszellen zu Makrophagen, verstärkt durch STAT1, reguliert Tumorprogression und Radioresistenz
Warum diese Forschung wichtig ist
Strahlentherapie ist eine zentrale Behandlungsform beim Prostatakrebs, doch viele Tumoren sprechen mit der Zeit nicht mehr darauf an, sodass die Krankheit zurückkehrt oder sich ausbreitet. Diese Studie enthüllt eine verborgene chemische „Unterhaltung“ zwischen Prostatakrebszellen und den benachbarten Immunzellen, den Makrophagen, die den Tumoren hilft, der Bestrahlung zu trotzen. Durch das Entschlüsseln dieser Schleife weisen die Forschenden auf neue Wirkstoffziele hin, die die Strahlentherapie bei Männern mit fortgeschrittenem Prostatakrebs wirksamer machen könnten.
Krebszellen, die Zucker anders verbrennen
Prostatakrebszellen verlassen sich, wie viele Tumoren, auf eine veränderte Form des Zuckerabbaus, bekannt als aerobe Glykolyse. Statt den Zucker vollständig mit Sauerstoff abzubauen, wählen sie einen schnelleren, aber weniger effizienten Weg, der große Mengen an Milchsäure (Laktat) erzeugt. Das Team identifizierte ein Protein in Tumorzellen, STAT1, als einen zentralen Schalter, der diesen zuckerhungrigen Zustand aktiviert. STAT1 steigert die Aktivität dreier Schlüsselenzyme der Glykolyse und erhöht sowohl die Zuckeraufnahme als auch die Laktatproduktion. In Zellkulturen und Mausmodellen wuchsen Tumoren mit höherem STAT1 schneller und zeigten eine größere Strahlenresistenz, während das Blockieren der Glykolyse diese aggressiven Eigenschaften abschwächte. 
Wie Abfallprodukte des Tumors Immunzellen umformen
Laktat wird oft als metabolisches „Abfallprodukt“ betrachtet, wirkt in der Nachbarschaft des Tumors aber eher als Signal. Die Forschenden zeigten, dass von Prostatakrebszellen freigesetztes Laktat von Makrophagen über einen Membrantransporter namens MCT1 aufgenommen wird. Einmal im Inneren aktiviert diese Säure ein internes Alarmsystem, den NFκB-Signalweg, der Makrophagen in einen unterstützenden Zustand namens M2 drängt. Statt den Krebs anzugreifen, neigen M2-Makrophagen dazu, Immunantworten zu dämpfen und das Tumorwachstum zu fördern, zum Beispiel durch Unterstützung der Gefäßneubildung. Wenn die Wissenschaftler die Glykolyse in Krebszellen blockierten, die Laktatproduktion hemmten oder dessen Eintritt in Makrophagen unterbanden, verschoben sich diese Immunzellen weg vom tumorfördernden M2-Zustand hin zu einem defensiveren Profil.
Makrophagen senden Wachstums-Signale zurück an Tumoren
Die Geschichte endet nicht damit, dass Makrophagen einfach ihren Charakter verändern. Sobald Laktat NFκB in ihnen aktiviert, beginnen Makrophagen ein starkes Signalmolekül namens MCP-1 zu produzieren und freizusetzen. Dieses Molekül diffundiert zurück zu Prostatakrebszellen und bindet an einen Oberflächenrezeptor namens CCR2. Diese Bindung schaltet wiederum einen internen Signalweg in den Krebszellen ein, an dem JAK-Proteine und STAT1 beteiligt sind. Mit anderen Worten: Dasselbe STAT1, das zunächst den übermäßigen Zuckerstoffwechsel angetrieben hat, wird erneut durch ein Signal aktiviert, das letztlich auf das von ihm mitverursachte Laktat zurückgeht. Als das Team MCP-1 zu Prostatakrebszellen hinzugab, stieg die Glykolyse, die Zellen wuchsen und bewegten sich leichter und reparierten strahleninduzierte DNA-Schäden effizienter. Das Blockieren von CCR2 oder JAK verhinderte diese Effekte.
Eine sich selbst verstärkende Überlebensschleife
Zusammengefasst zeigen die Ergebnisse eine sich selbst verstärkende Schleife zwischen Krebszellen und Makrophagen. STAT1 in Prostatakrebszellen fördert den Zuckerabbau und die Freisetzung von Laktat. Dieses Laktat wird in Makrophagen aufgenommen, wo es NFκB aktiviert und sie in den tumorfördernden M2-Zustand drängt sowie die Produktion von MCP-1 auslöst. MCP-1 gelangt daraufhin zurück zu den Krebszellen, aktiviert CCR2 und den JAK/STAT1-Signalweg und stärkt so weiter die Glykolyse und die Resistenz gegen Strahlentherapie. Tierexperimentelle Daten zeigten, dass Medikamente, die CCR2 oder JAK blockieren — besonders in Kombination mit Strahlung — das Tumorwachstum verlangsamten und die Präsenz von M2-Makrophagen verringerte, was das klinische Potenzial der gezielten Unterbrechung dieser Schaltung unterstreicht. 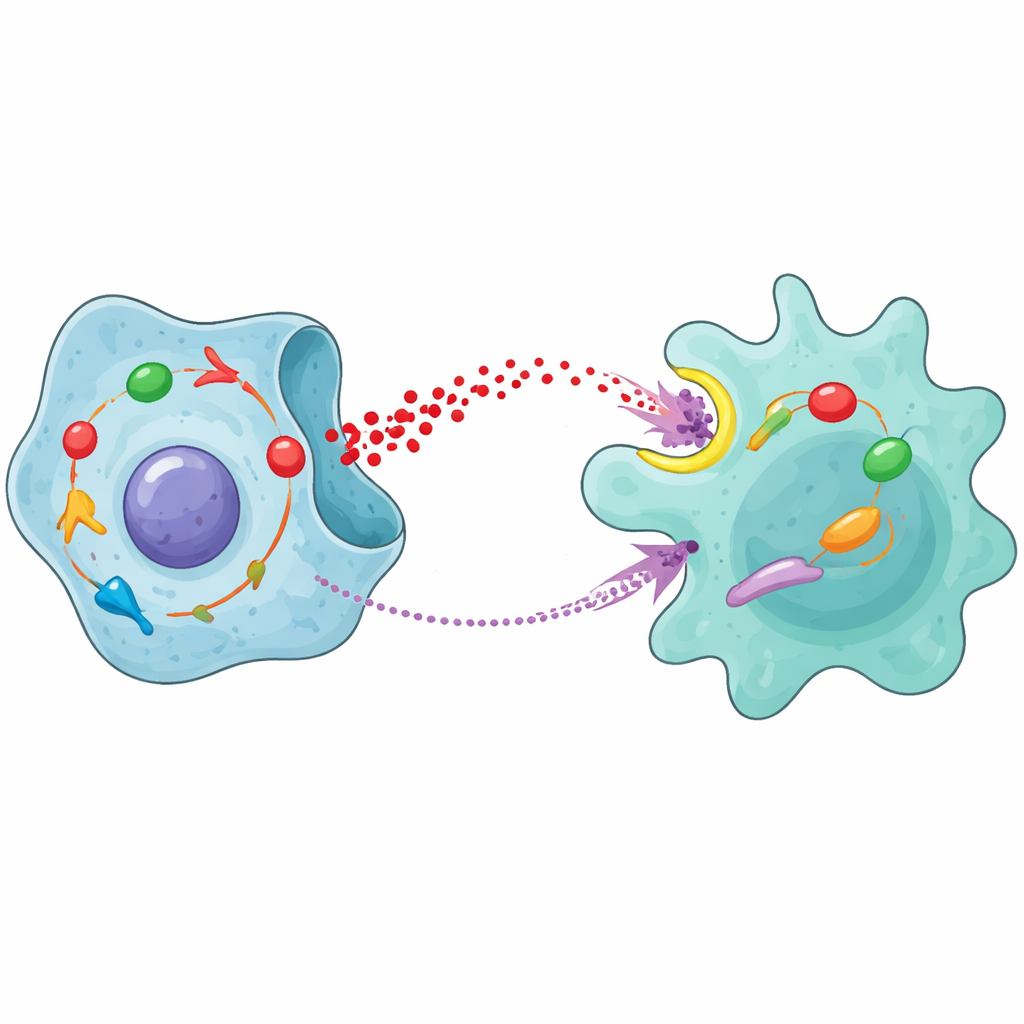
Was das für Patientinnen und Patienten bedeutet
Für Laien ist die zentrale Botschaft: Prostatatumoren und bestimmte Immunzellen bilden eine chemische Partnerschaft, die dem Krebs hilft, Strahlentherapie zu überstehen. Tumorzellen verändern ihren Zuckerstoffwechsel und produzieren Laktat, das benachbarte Makrophagen in Verbündete statt Feinde umprogrammiert. Diese umprogrammierten Zellen senden dann Signale zurück, die Tumoren widerstandsfähiger und schwerer zu beseitigen machen. Durch die Unterbrechung dieser Schleife — etwa beim Umgang mit Laktat, beim MCP-1-Signal oder beim nachgeschalteten JAK/STAT1-Weg — könnten künftige Therapien die Abwehr des Tumors schwächen und die Wirksamkeit der Strahlentherapie erhöhen, was neue Hoffnung für Männer mit schwer behandelbarem Prostatakrebs bietet.
Zitation: Chen, JY., Xue, YT., Lin, B. et al. A feedback mechanism from prostate cancer cells to macrophages, reinforced by STAT1, regulates tumor progression and resistance to radiotherapy. Cell Death Dis 17, 282 (2026). https://doi.org/10.1038/s41419-026-08577-5
Schlüsselwörter: Prostatakrebs, Resistenz gegen Strahlentherapie, Tumormikroumgebung, Makrophagen, Laktatstoffwechsel