Clear Sky Science · de
Deubiquitinase UCH-L1 vermittelt Paclitaxel-Resistenz durch Stabilisierung von PKM2 zur Förderung der Glykolyse bei triple-negativem Brustkrebs
Warum diese Forschung für Patientinnen und Patienten wichtig ist
Chemotherapie ist nach wie vor eine der wenigen Behandlungsoptionen für Menschen mit triple-negativem Brustkrebs, einer aggressiven Form der Erkrankung ohne übliche Arzneimittelziele. Dennoch lernen viele Tumoren im Laufe der Zeit, starke Wirkstoffe wie Paclitaxel zu tolerieren, sodass der Krebs zurückkehrt und gestreut wird. Diese Studie deckt eine verborgene Schaltung in Krebszellen auf, die ihnen hilft, Paclitaxel zu widerstehen, indem sie ihre Zuckerverbrennung umprogrammiert, und zeigt eine potenzielle Schwachstelle auf, die künftige Therapien ausnutzen könnten, um die Wirksamkeit der Chemotherapie länger zu erhalten.
Ein schwer zu behandelnder Brustkrebs
Triple-negativer Brustkrebs wird über das definiert, was ihm fehlt: Er trägt keine Rezeptoren für Östrogen, Progesteron oder den Wachstumsfaktor HER2, auf die viele moderne Medikamente abzielen. Daher bleiben Standard-Chemotherapeutika die Hauptstütze der Behandlung. Paclitaxel ist ein solches Arbeitstier, das weltweit eingesetzt wird. Ein beträchtlicher Anteil der Patientinnen und Patienten spricht jedoch entweder von Anfang an schlecht an oder entwickelt im Verlauf eine Resistenz, was zu Rückfällen und schlechterem Überleben führt. Ärztinnen und Ärzte beobachten dieses Muster seit Langem, doch es fehlen verlässliche Marker, die vorhersagen könnten, welche Tumoren Paclitaxel widerstehen werden, und welche molekularen Schalter diese Resistenz antreiben.
Ein Nervenprotein taucht in Brusttumoren auf
Die Forschenden fokussierten sich auf ein Protein namens UCH-L1, das vor allem für seine Rolle in Nervenzellen und bei Erkrankungen des Gehirns bekannt ist. Durch Auswertung öffentlicher Krebsdatenbanken und Untersuchung von Tumorproben von Patientinnen mit triple-negativem Brustkrebs fanden sie heraus, dass die UCH-L1-Spiegel in diesen Tumoren deutlich höher waren als im normalen Brustgewebe. Patientinnen, deren Tumoren höhere UCH-L1-Werte zeigten, hatten tendenziell eine kürzere Überlebenszeit und profitierten seltener von Chemotherapie, insbesondere von Paclitaxel oder verwandten Wirkstoffen. In in vitro gezüchteten Krebszelllinien machte eine Erhöhung von UCH-L1 die Zellen widerstandsfähiger gegen Paclitaxel, während eine Reduktion von UCH-L1 das Gegenteil bewirkte — sowohl in Zellkultur als auch in Maus-Tumormodellen. 
Zuckerhunger der Krebszellen und Medikamentenresistenz
Krebszellen bevorzugen oft einen schnellen aber ineffizienten Weg, Zucker zu verwerten, bekannt als aerobe Glykolyse oder Warburg-Effekt. Dieser Zuckerrausch liefert rasch Energie und Bausteine für Wachstum und wurde mit Resistenz gegen viele Therapien in Verbindung gebracht. Beim Vergleich von Krebszellen mit und ohne UCH-L1 zeigten sich deutliche Änderungen dieses Stoffwechselverhaltens. Zellen mit weniger UCH-L1 nahmen weniger Glukose auf, produzierten weniger Laktat und erzeugten weniger zelluläre Energie, während Zellen mit zusätzlichem UCH-L1 das entgegengesetzte Muster und ein stärkeres Ansäuerungssignal im Zusammenhang mit Glykolyse zeigten. Wichtig ist, dass die Blockade der Glykolyse mit einer Verbindung namens 2-DG den schützenden Effekt von UCH-L1 gegenüber Paclitaxel weitgehend aufhob. Das zeigte, dass UCH-L1 Krebszellen zu einem großen Teil dadurch beim Überleben unter Chemotherapie unterstützt, dass es ihre Zuckerverbrennungsmaschinerie hochfährt.
Eine Proteinpartnerschaft, die den Tumortreibstoff schützt
Bei tiefergehenden Untersuchungen suchten die Forschenden nach direkten Partnern von UCH-L1 in der Zelle und konzentrierten sich auf PKM2, ein Schlüsselenzym an einer zentralen Stelle des Glykolysewegs. Normalerweise werden PKM2-Spiegel durch ein zelluläres Recycling-Tag namens Ubiquitin reguliert, das Proteine für den Abbau markiert. UCH-L1 ist ein „Ent-Tagging“-Enzym, das Ubiquitin entfernen kann. Die Studie zeigte, dass UCH-L1 physisch an die C-Terminalregion von PKM2 bindet und spezifisch eine Art von Ubiquitin-Kette entfernt, die PKM2 zum Abbau markiert. Indem UCH-L1 diese Ketten an einer bestimmten Stelle von PKM2 abschneidet, verhindert es dessen Zerstörung und stabilisiert das Enzym. Mit mehr PKM2 läuft die Glykolyse intensiver, nährt den Tumor und hilft ihm, den Stress einer Paclitaxel-Exposition besser zu überstehen. 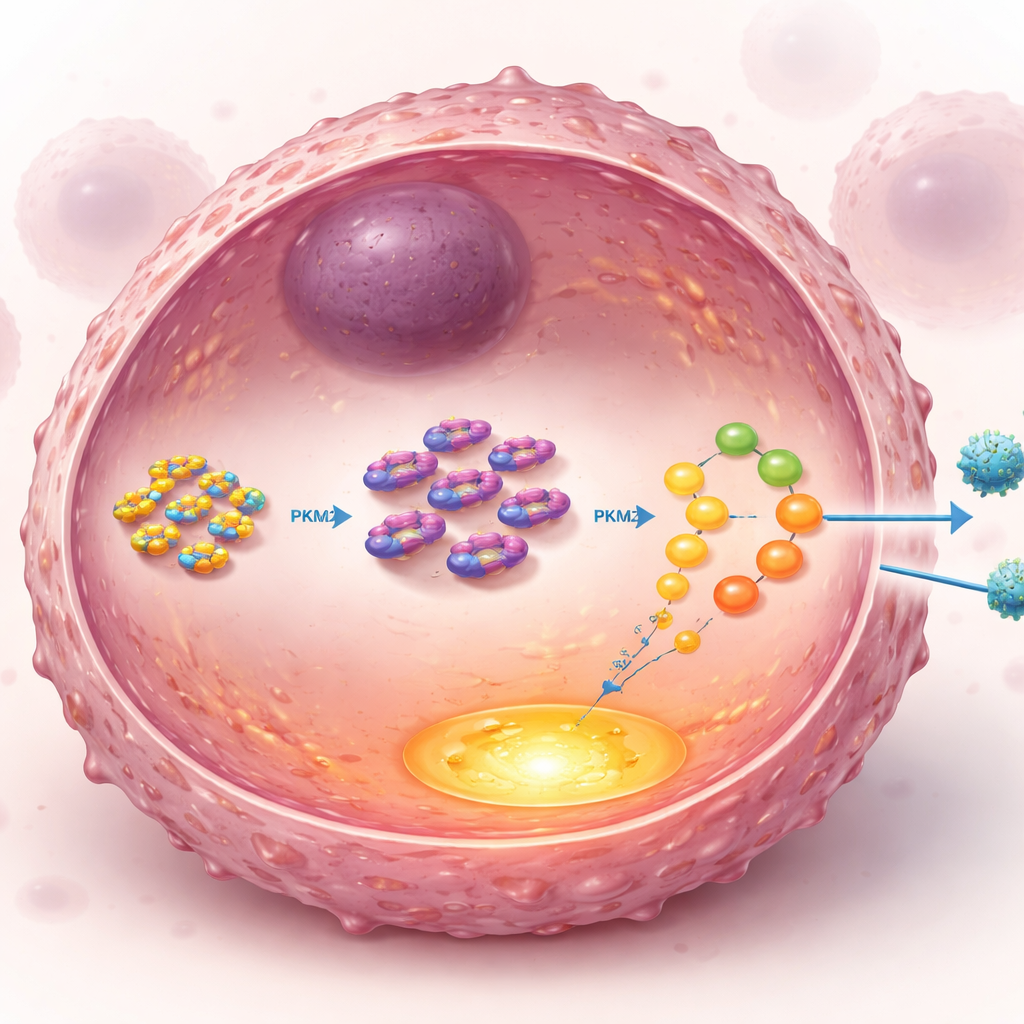
Die Umkehrung der Resistenz in hartnäckigen Tumoren
Das Team richtete den Blick anschließend auf Paclitaxel-resistente triple-negative Brustkrebszellen, sowohl aus patientenabgeleiteten Datensätzen als auch aus Labor-Modellen. In diesen resistenten Zellen waren UCH-L1- und PKM2-Spiegel beide erhöht, und die Glykolyse war verstärkt. Das Ausschalten von UCH-L1 oder PKM2 oder die chemische Hemmung der Glykolyse machte diese gehärteten Zellen wieder empfindlich gegenüber Paclitaxel, stellte den Zelltod wieder her und ließ Tumoren in Mäusen schrumpfen. Die Wiedereinführung von PKM2 in UCH-L1-depletierte Tumoren beseitigte einen Großteil dieses Vorteils, was unterstreicht, dass PKM2 der zentrale nachgeschaltete Akteur in diesem Resistenzkreis ist. In Patientenproben traten hohe UCH-L1- und PKM2-Werte häufig gemeinsam auf, und hohe PKM2-Spiegel standen ebenfalls mit schlechteren Ergebnissen nach Chemotherapie in Verbindung.
Was das für zukünftige Behandlungen bedeutet
Für Nicht-Spezialisten lautet die Botschaft: Einige triple-negative Brustkrebse überstehen Paclitaxel, indem sie einen zuckerverbrennenden Motor hochfahren, der durch die Partnerschaft von UCH-L1 und PKM2 angetrieben wird. UCH-L1 wirkt wie ein schützender Mechaniker, der PKM2 vor dem Abbau bewahrt, wodurch Krebszellen mehr Energie erzeugen und Schäden durch Chemotherapie besser trotzen können. Das Messen von UCH-L1 oder PKM2 in Tumoren könnte helfen vorherzusagen, wie gut eine Patientin oder ein Patient auf Paclitaxel anspricht, und Wirkstoffe, die UCH-L1, PKM2 oder die Glykolyse blockieren, könnten eines Tages mit Standard-Chemotherapie kombiniert werden, um Resistenz zu überwinden oder zu verhindern und die Ergebnisse für Menschen mit dieser schweren Krebsform zu verbessern.
Zitation: Chen, X., Zhou, X., Meng, Y. et al. Deubiquitinase UCH-L1 confers paclitaxel resistance via stabilizing PKM2 to promote glycolysis in triple-negative breast cancer. Cell Death Dis 17, 261 (2026). https://doi.org/10.1038/s41419-026-08521-7
Schlüsselwörter: triple-negativer Brustkrebs, Paclitaxel-Resistenz, Tumorstoffwechsel, Glykolyse, PKM2