Clear Sky Science · de
ΔNp63α treibt die Serinbiosynthese voran und fördert Carboplatin‑Resistenz bei NSCLC
Warum das Verknappen einer „nicht‑essenziellen“ Nährstoffs für Krebszellen wichtig ist
Die meisten von uns denken bei Krebsbehandlung an starke Medikamente, die Tumorzellen direkt abtöten. Diese Studie zeigt, dass auch die Ernährung von Krebszellen ebenso entscheidend sein kann. Die Forschenden fanden heraus, dass bestimmte Lungenkrebsarten ihre Herstellung und Nutzung der Aminosäure Serin umprogrammieren, was ihnen hilft, dem häufig eingesetzten Chemotherapeutikum Carboplatin zu widerstehen. Wenn man diesen versteckten metabolischen Trick versteht und gezielt angreift, könnten Standardtherapien künftig wirksamer werden — indem man Medikamente mit Strategien kombiniert, die den Tumoren den Zugang zu bestimmten Nährstoffen entziehen.
Eine Versorgungsleitung, die hartnäckige Lungentumoren nährt
Lungenkrebs ist weltweit die häufigste krebsbedingte Todesursache, und nicht‑kleinzelliger Lungenkrebs (NSCLC) macht etwa 85 % der Fälle aus. Innerhalb des NSCLC hat ein Subtyp, das Lungenplattenepithelkarzinom (LUSC), deutlich weniger gezielte Behandlungsoptionen als andere Formen und ist weiterhin stark auf Carboplatin‑basierte Chemotherapie angewiesen. Die Autor:innen konzentrierten sich auf Serin, eine Aminosäure, die Krebszellen als Baustein für DNA, Proteine und Lipide sowie als Schlüsselkomponente ihrer antioxidativen Abwehr nutzen. Obwohl der Körper Serin selbst herstellen kann, scheinen aggressive Tumoren sowohl die Produktion als auch die Aufnahme zu steigern, was darauf hindeutet, dass sie für Wachstum und Überleben besonders abhängig von diesem Nährstoff sind.
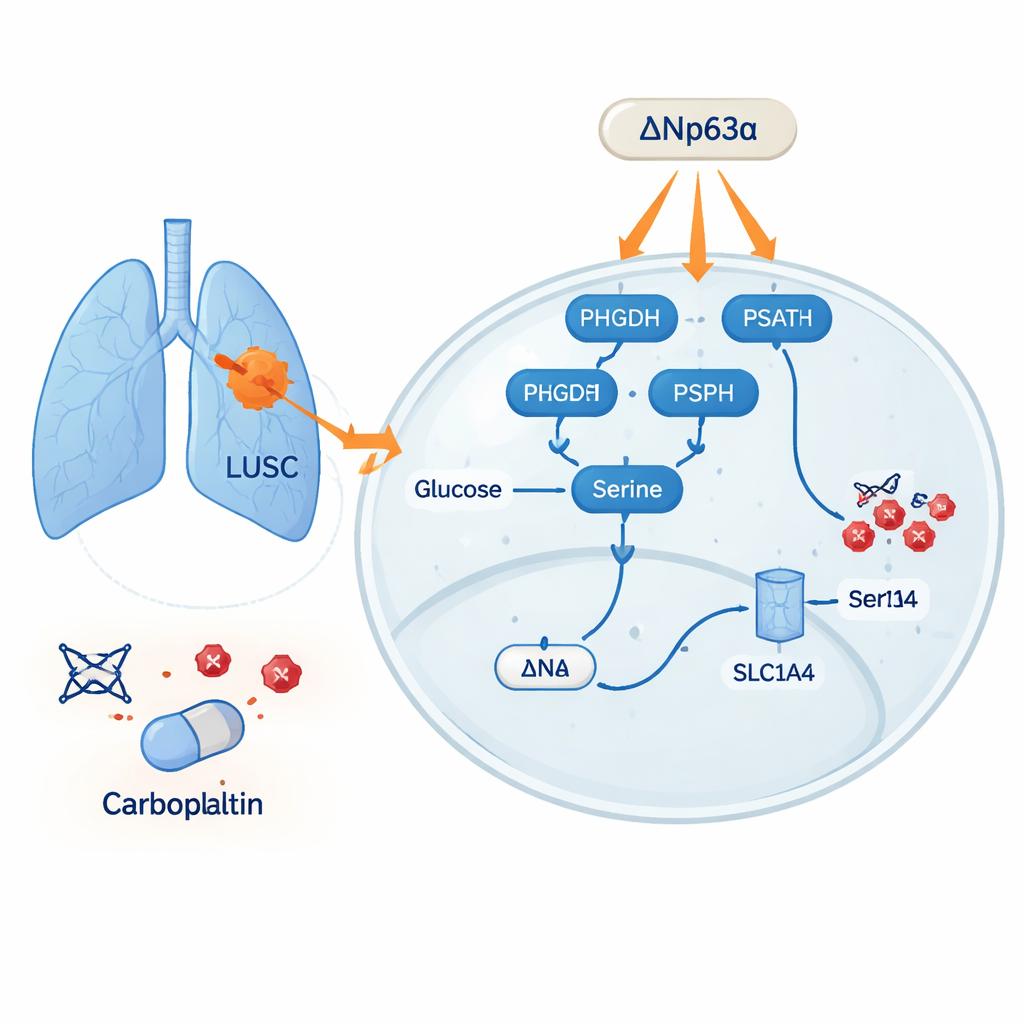
Der Stoffwechselweg hinter der Resistenz
Anhand großer Patientendatensätze und Tumorproben zeigte das Team, dass mehrere Proteine, die an der Serinproduktion und ‑aufnahme beteiligt sind — PHGDH, PSAT1, PSPH und der Transporter SLC1A4 — in Lungenkrebs im Vergleich zu gesundem Lungengewebe durchgehend erhöht sind. Hohe Werte dieser serinbezogenen Gene waren mit schlechterem Überleben verbunden. Der Effekt war besonders ausgeprägt beim LUSC, das mehr dieser Enzyme und einen höheren Seringehalt als das Lungenadenokarzinom aufwies. In Zellkulturen waren Krebszellen mit mehr Serin weniger empfindlich gegenüber Carboplatin, und zusätzliches Serin half ihnen, die Wirkung des Medikaments zu überstehen. Bei Mäusen zeigten Tumoren in Tieren mit einer serinreichen Ernährung Resistenz gegen Carboplatin, während Tumoren bei serinarmer Kost unter derselben Behandlung stärker schrumpften.
Ein Linien‑Gen, das die Serinproduktion hochfährt
Die Forschenden fragten dann, warum LUSC‑Zellen so gut Serin herstellen können. Sie konzentrierten sich auf ΔNp63α, ein Protein, das als „lineage“‑Regulator in Plattenepithelkarzinomen wirkt und oft zur Diagnose von LUSC herangezogen wird. Durch Auswertung öffentlicher Genexpressionsdaten und molekulare Experimente fanden sie, dass Tumoren mit hohem ΔNp63α‑Spiegel auch eine hohe Expression der vier zentralen Serinweg‑Gene zeigten. In Zelllinien führte eine Erhöhung von ΔNp63α zu mehr intrazellulärem Serin, während eine Reduktion von ΔNp63α dieses verringerte. Weitere Tests zeigten, dass ΔNp63α direkt an die Kontrollregionen der Serinweg‑Gene bindet und sie einschaltet und damit als zentraler Regler wirkt, der Serinproduktion und ‑aufnahme in Plattenepithel‑Lungenkrebszellen erhöht.
Wie zusätzliches Serin Krebszellen vor Chemotherapie schützt
Carboplatin tötet Krebszellen hauptsächlich durch DNA‑Schädigung und durch Erhöhung schädlicher sauerstoffbasierter Moleküle, sogenannter reaktiver Sauerstoffspezies (ROS). Serin hilft den Zellen auf zwei entscheidende Weisen: Es liefert Vorstufen für die Synthese von DNA‑Bausteinen und treibt die Produktion von Glutathion an, einem wichtigen Antioxidans, das ROS neutralisiert. Wenn die Wissenschaftler Serin und seine nahe Verwandte Glycin aus dem Kulturmedium entfernten, führte Carboplatin zu mehr DNA‑Brüchen und deutlich höheren ROS‑Werten. Die Zugabe von Formiat (ein aus Serin stammendes Produkt, das für die DNA‑Synthese verwendet wird) oder eines Antioxidans rettete die Zellen teilweise, und die kombinierte Zugabe beider Substanzen stellte ihr Überleben nahezu wieder her. In Plattenepithel‑Lungenkrebszellen, die bereits viel Serin produzieren, machte das Hemmen des Enzyms PHGDH mit einem Wirkstoff (NCT‑503) Carboplatin deutlich wirksamer — sowohl in Zellkulturen als auch in Maus‑Tumoren.
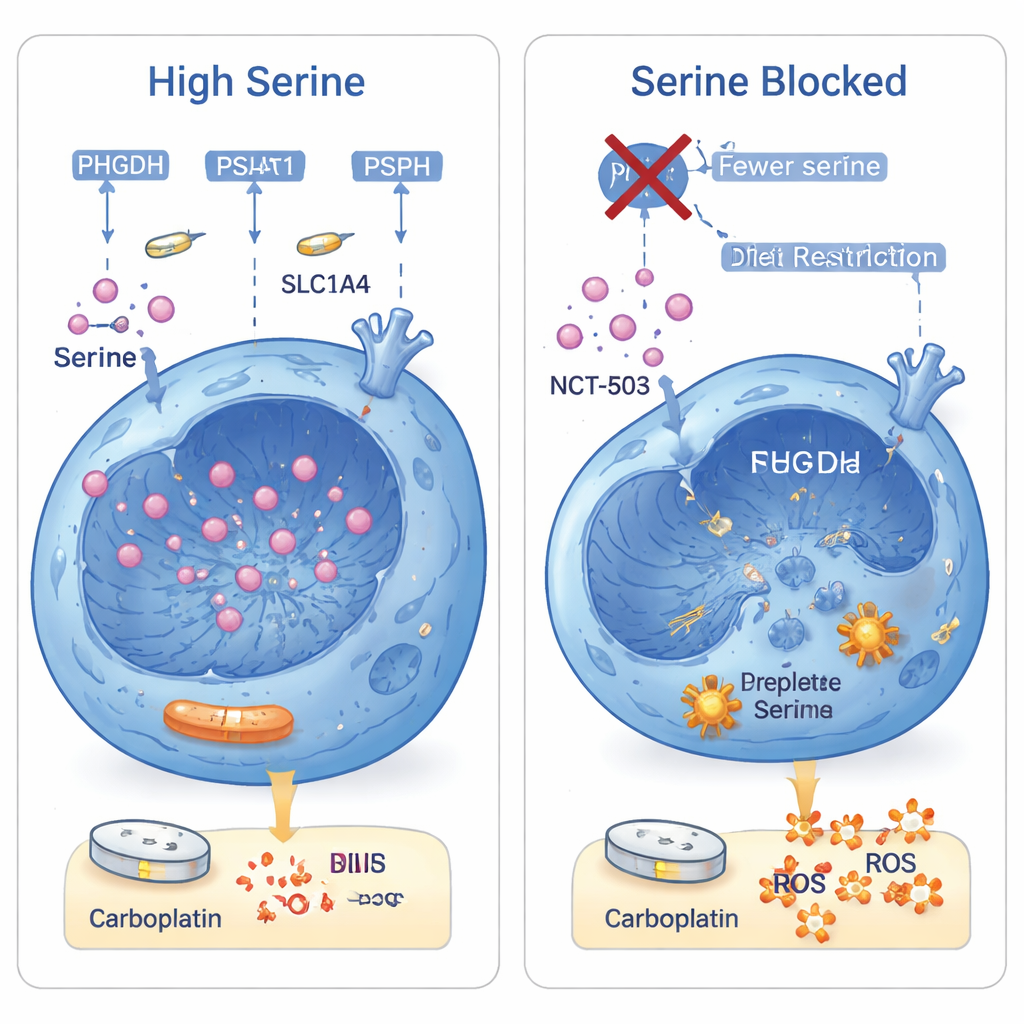
Eine Schwäche in eine Behandlungschance verwandeln
Für eine nicht‑fachkundige Leserschaft lautet die Hauptbotschaft: Einige Plattenepithel‑Lungenkrebse überleben die Chemotherapie, indem sie unter Kontrolle des Gens ΔNp63α eine einzelne Aminosäure, Serin, überproduzieren. Dieses zusätzliche Serin ermöglicht den Tumorzellen, Carboplatin‑verursachte DNA‑Schäden zu reparieren und toxische Moleküle zu neutralisieren, die sie sonst töten würden. Die Studie zeigt, dass Carboplatin deutlich besser wirkt, wenn man sowohl die interne „Fabrik“ zur Serinproduktion als auch die externe „Versorgungsleitung“ über die Ernährung unterbricht. Anders gesagt: Durch die Kombination der Standardchemotherapie mit Medikamenten, die die Serinproduktion blockieren, und gezielten diätetischen Maßnahmen könnten Ärzt:innen eines Tages einen wichtigen Resistenzmechanismus in einer schwer behandelbaren Form von Lungenkrebs aushebeln.
Zitation: Deng, L., Yang, X., Zhang, J. et al. ΔNp63α drives serine synthesis to promote carboplatin resistance in NSCLC. Cell Death Dis 17, 227 (2026). https://doi.org/10.1038/s41419-026-08497-4
Schlüsselwörter: Serin‑Stoffwechsel, Plattenepithelkarzinom der Lunge, Carboplatin‑Resistenz, ΔNp63α, Therapie des Krebsstoffwechsels