Clear Sky Science · de
Hin zu einer Heilung von multiplem Myelom innerhalb eines Jahrzehnts
Warum das für Patientinnen, Patienten und Familien wichtig ist
Jahrzehntelang galt das multiple Myelom als lebenslange, letztlich tödliche Blutkrebserkrankung. Dieser Übersichtsartikel argumentiert, dass wir nun in eine neue Ära eintreten, in der ein bedeutender Teil der Patientinnen und Patienten innerhalb des nächsten Jahrzehnts faktisch geheilt werden könnte. Durch frühere Diagnosen, klügeren Einsatz leistungsstarker neuer Medikamente und Zelltherapien sowie sorgfältiges Verfolgen kleinster Krankheitsreste lernen Ärztinnen und Ärzte, wie sie Myelom in tiefe, lang anhaltende Remission drücken können – und bei manchen Menschen über viele Jahre ohne kontinuierliche Behandlung fernhalten.
Die Erkrankung erfassen, bevor sie sich vollständig zeigt
Die Autorinnen und Autoren erklären, dass die beste Chance, das Myelom zu kontrollieren, in sehr frühen Stadien liegt, bevor Krebszellen Zeit hatten, sich weiterzuentwickeln, zu streuen und das Immunsystem zu überlisten. Viele Menschen durchlaufen eine „schwelende“ Phase, in der abnorme Plasmazellen vorhanden sind, aber noch kein schwerer Organschaden eingetreten ist. Traditionell wurden diese Patientinnen und Patienten lediglich beobachtet. Neue klinische Studien zeigen nun, dass bei besonders hohem Progressionsrisiko eine frühe Behandlung mit modernen Antikörperkombinationen das Auftreten der Vollerkrankung verzögern oder sogar verhindern kann und in einigen Fällen das Überleben verlängert. Die zentrale Herausforderung besteht darin, zu entscheiden, wer tatsächlich früh behandelt werden muss und wer jahrelang ohne potenziell toxische Therapie sicher abgewartet werden kann.
Mit klugen Werkzeugen entscheiden, wann behandelt werden sollte
Um diese Entscheidung zu verfeinern, gehen Ärztinnen und Ärzte über einfache Bluttests und Röntgenaufnahmen hinaus. Der Artikel beschreibt, wie Risikomodelle heute genetische Veränderungen innerhalb der Krebszellen, das Muster der Zellen im Knochenmark und Merkmale der umgebenden Immunumgebung kombinieren. Fortschrittliche Bildgebung kann versteckte Herde in Knochen und Organen aufdecken. Aufkommende Systeme der künstlichen Intelligenz können diese komplexen Informationen auswerten, um vorherzusagen, wer mit hoher Wahrscheinlichkeit wann progredient wird. Dieser Ansatz zielt darauf ab, gerade früh genug zu behandeln, um Organschäden und aggressive Rückfälle zu verhindern, ohne Menschen zu überbehandeln, deren Erkrankung sonst ruhig geblieben wäre.
Die Krebslast auf nahezu null drücken
Ein zentrales Konzept in der Arbeit ist die Bedeutung der „minimalen Resterkrankung“ oder MRD – die winzige Anzahl an Krebszellen, die verbleiben kann, selbst wenn Standardtests eine Remission anzeigen. Hochsensible Methoden können inzwischen eine Myelomzelle unter einer Million normaler Zellen nachweisen, und wenn auf diesem Niveau kein Krebs gefunden wird, bleiben Betroffene tendenziell deutlich länger wohl. Die Autorinnen und Autoren heben hervor, dass das Aufrechterhalten dieses tiefen, MRD-negativen Zustands für etwa zwei Jahre bei Standardrisiko-Patientinnen und -Patienten und drei Jahre oder länger bei Hochrisiko-Patientinnen und -Patienten starke Prädiktoren für sehr lange relapsefreie Intervalle sind. Intensive Erstlinienbehandlungen, oft mit Vierfachkombinationen, Stammzelltransplantationen bei geeigneten Patientinnen und Patienten sowie maßgeschneiderte Erhaltungstherapien zielen darauf ab, dieses extrem niedrige Restkrankheitsniveau zu erreichen und zu halten, bestätigt durch sowohl Knochenmarkstests als auch Ganzkörper-Scans.
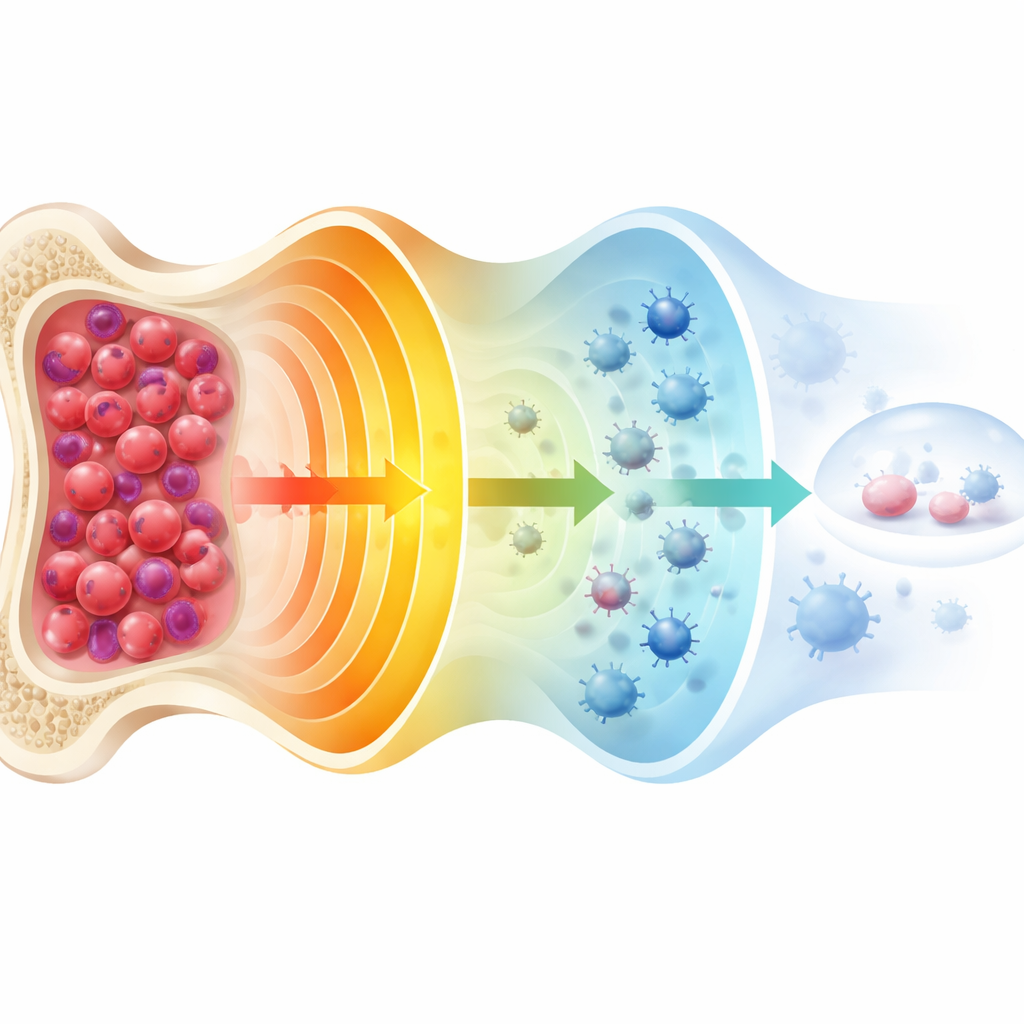
Das Immunsystem und neue Therapien nutzen
Der Artikel betont, dass Heilung nicht immer bedeutet, dass jede einzelne Krebszelle ausgelöscht werden muss. Bei einigen Menschen verhält sich ein stabiler, geringfügiger Befund abnormer Zellen eher wie ein harmlose Vorstufe, die von einem „reset“ des Immunsystems in Schach gehalten wird. Kraftvolle neue Behandlungen – etwa monoklonale Antikörper, bispezifische Antikörper, die Immunzellen mit Myelomzellen verbinden, und CAR‑T‑Zelltherapien, die die eigenen Immunzellen der Patientinnen und Patienten umprogrammieren – können sowohl die Tumorlast stark reduzieren als auch die Immunüberwachung wiederaufbauen. Frühe Ergebnisse aus Studien zu zellulären Therapien zeigen, dass ein beträchtlicher Anteil stark vorbehandelter Patientinnen und Patienten jahrelang ohne fortlaufende Behandlung und ohne Rückfall bleiben kann, was auf eine langfristige Kontrolle hinweist, die in fortgeschrittenen Stadien zuvor undenkbar war.
Intensität, Sicherheit und Zugänglichkeit ausbalancieren
Während aggressive Behandlungsstrategien die Ansprechraten vertiefen können, bringen sie auch mehr Nebenwirkungen, Kosten und praktische Herausforderungen mit sich. Die Autorinnen und Autoren betonen, dass jeder Vorstoß in Richtung Heilung die Lebensqualität der Patientinnen und Patienten schützen muss. Die Behandlungsintensität sollte an Alter, Gebrechlichkeit und Begleiterkrankungen angepasst und Nebenwirkungen engmaschig behandelt werden. Sie fordern zudem standardisierte Testverfahren, MRD-geführte klinische Studien, um zu entscheiden, wann eine Therapie sicher gestoppt werden kann, sowie globale Anstrengungen, damit Fortschritte über einige reiche Zentren hinaus zugänglich werden. Mit koordinierter Forschung und patientenzentrierter Entscheidungsfindung argumentieren die Autorinnen und Autoren, dass sich das multiple Myelom innerhalb der nächsten fünf bis zehn Jahre von einer chronischen, lebensverkürzenden Erkrankung zu einer oft kontrollierbaren – und zunehmend funktional heilbaren – Erkrankung wandeln kann.
Zitation: Mohty, M., Malard, F., Facon, T. et al. Toward a cure for multiple myeloma within a decade. Blood Cancer J. 16, 33 (2026). https://doi.org/10.1038/s41408-026-01461-7
Schlüsselwörter: multiples Myelom, minimaler Restkrankheit, frühes Eingreifen, zelluläre Immuntherapie, langfristige Remission