Clear Sky Science · de
Mechanismen der Immunflucht und therapeutische Fortschritte bei virusassoziierten hämatologischen Malignomen
Viren und verborgene Krebsarten im Blut
Die meisten von uns denken bei Viren an kurzzeitige Erkrankungen wie Erkältungen oder Grippe. Doch eine Handvoll Viren kann langfristig unbemerkt im Körper verbleiben und Jahre später zur Entstehung schwerer Blutkrebserkrankungen wie Lymphomen und Leukämien beitragen. Dieser Übersichtsartikel fasst zusammen, was Forschende heute über die Mechanismen wissen, mit denen diese Viren unseren Immunschutz umgehen, und wie dieses Wissen den Weg zu präziseren, weniger toxischen Behandlungen öffnet.
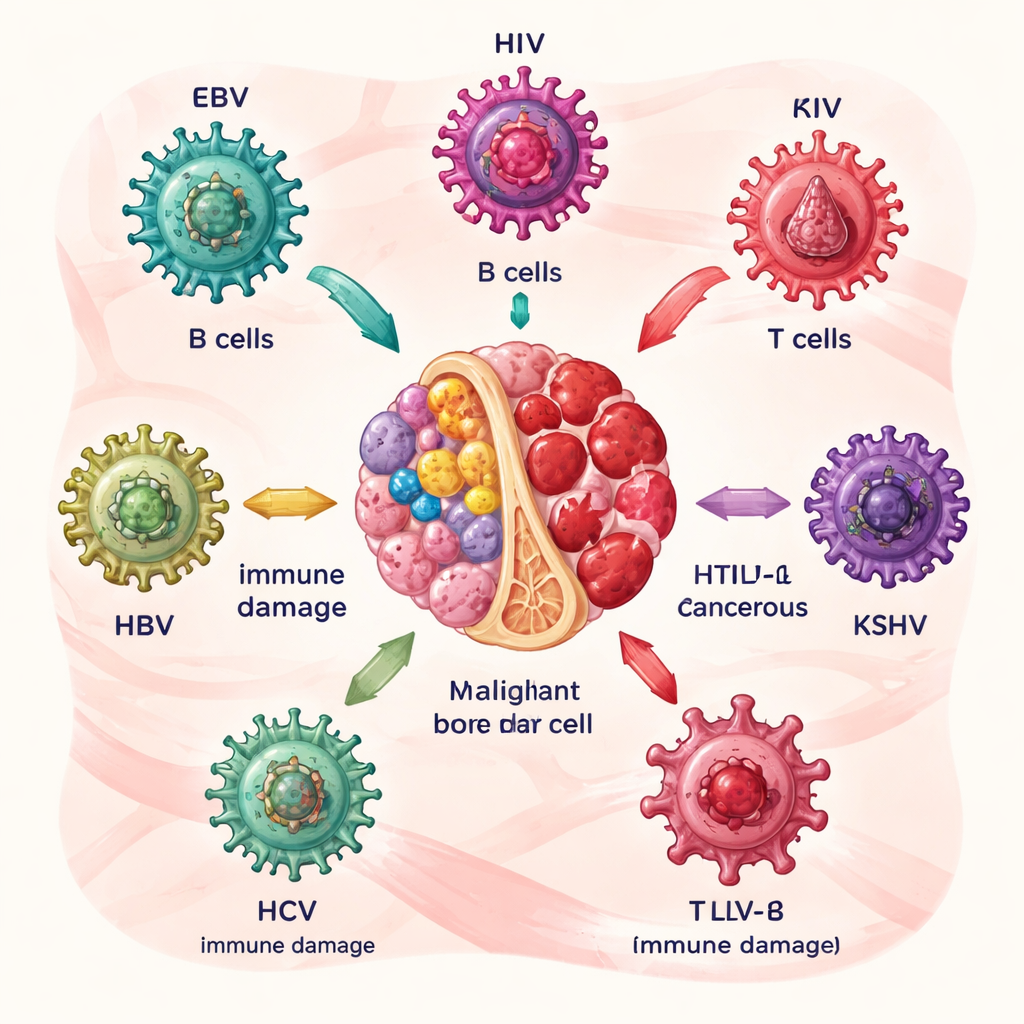
Wie bestimmte Viren den Nährboden für Blutkrebs bereiten
Die Autorinnen und Autoren beschreiben zunächst sechs Hauptverursacher: Epstein-Barr-Virus (EBV), humanes Immunschwächevirus (HIV), humanes T‑Zell-Leukämie-Virus Typ 1 (HTLV‑1), mit dem Kaposi-Sarkom assoziiertes Herpesvirus (KSHV) sowie die Hepatitis-B- und Hepatitis-C-Viren (HBV und HCV). Jeder dieser Erreger befällt Blut- oder Immunzellen auf eigene Weise. EBV und HCV stören vorwiegend B‑Zellen, die Antikörper produzieren; HTLV‑1 greift T‑Zellen an; HIV schwächt das Gesamtsystem der Immunabwehr; KSHV fördert das abnorme Wachstum bestimmter weißer Blutkörperchen; und HBV sowie HCV können in Lymphozyten und Stammzellen verweilen. Über Jahre treiben virale Proteine infizierte Zellen zur Vermehrung, verhindern den normalen Zelltod und begünstigen die Ansammlung von DNA‑Schäden, wodurch das Risiko für Lymphome und verwandte Erkrankungen allmählich steigt.
Wie Krebszellen lernen, sich dem Immunsystem zu entziehen
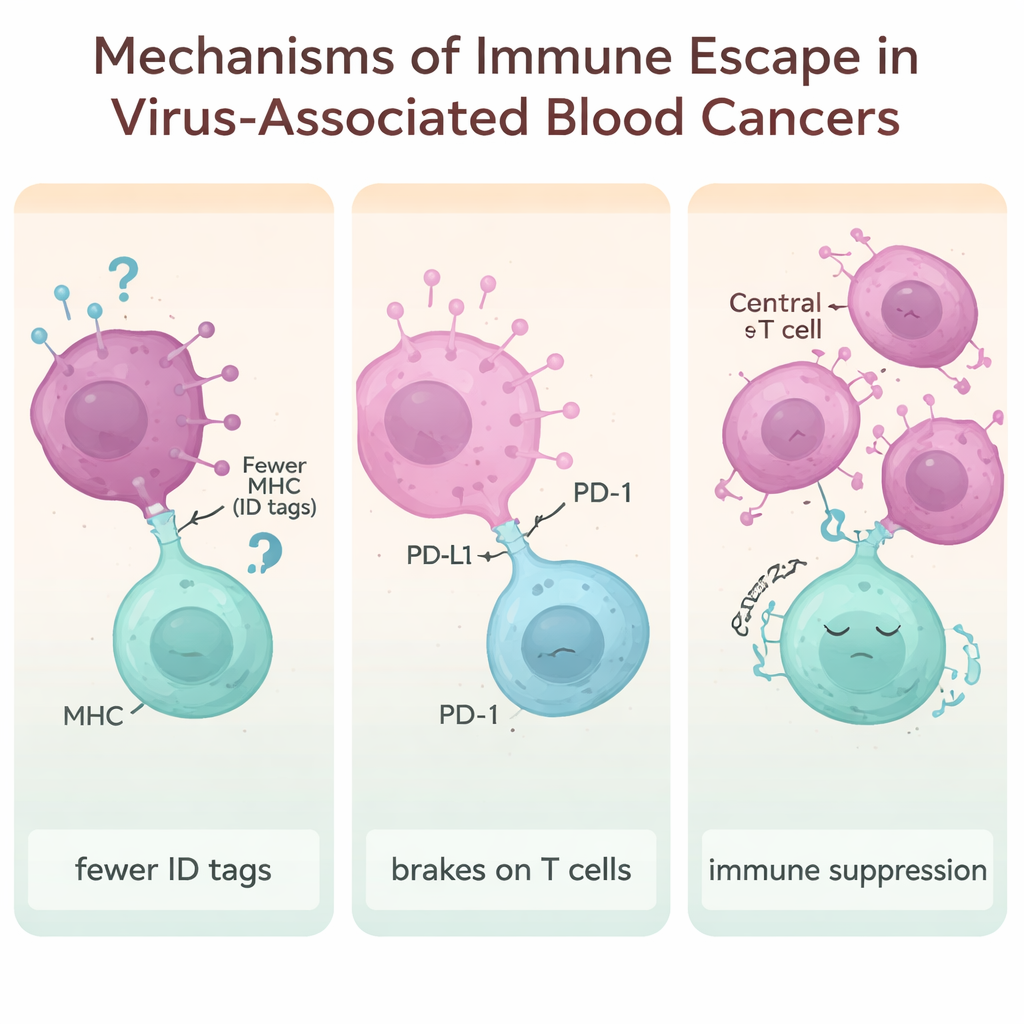
Ein zentrales Thema des Artikels ist die „Immunflucht“ – die Tricks, mit denen virusgetriebene Tumoren unsichtbar oder unangreifbar für die Abwehr werden. Eine Strategie besteht darin, die molekularen „Ausweisschilder“ (genannt MHC‑Moleküle) auf der Zelloberfläche zu reduzieren, die T‑Zellen normalerweise abscannen, um Gefahr zu erkennen. Virale Proteine von EBV, HTLV‑1, HIV und HBV können diese Ausweise herunterregeln, sodass abnorme Zellen weniger wahrscheinlich erkannt und attackiert werden. Eine andere Taktik ist die Ausnutzung von immunologischen „Bremsen“ wie PD‑1, PD‑L1, CTLA‑4, LAG‑3 und TIM‑3. Wenn diese Checkpoints überaktiv sind, werden T‑Zellen erschöpft und träge. Viele virusassoziierte Lymphome zeigen sehr hohe Spiegel dieser Bremsen, besonders bei Tumoren, die mit EBV und HBV in Verbindung stehen.
Immunzellen, die aus Kämpfern Friedenswächter machen
Die Übersichtsarbeit hebt auch eine subtilere Masche hervor: die Umgestaltung des Immunmilieus zugunsten des Tumors. Regulatorische T‑Zellen – eine Untergruppe von T‑Zellen, die normalerweise überschießende Entzündungen verhindern – können durch langanhaltende Virusinfektionen vermehrt und aktiviert werden. Botenstoffe wie IL‑10 und TGF‑β fördern die Vermehrung dieser regulatorischen Zellen und deren Unterdrückung der benachbarten „Killer“-T‑Zellen. Bei chronischen Infektionen wie HTLV‑1, HBV und HIV erzeugt dieses verschobene Gleichgewicht eine schützende Blase um entstehende Krebszellen, wodurch es für den Körper noch schwieriger wird, eine wirksame Abwehrreaktion zu entfalten.
Neue Behandlungsansätze, die auf viralen Schwachstellen aufbauen
Mit einem klareren Bild dieser Mechanismen entwickeln Forschende Therapien, die gezielt die virale Maschinerie oder das veränderte Immunumfeld angreifen. Kleine Molekülmedikamente werden entworfen, um zentrale virale Proteine von EBV und HTLV‑1 zu blockieren oder sie innerhalb der Zelle für den Abbau zu markieren. Immun-Checkpoint-Inhibitoren – Antikörper, die die PD‑1/PD‑L1‑ oder CTLA‑4‑Bremsen lösen – werden in verschiedenen virusassoziierten Lymphomen getestet, oft in Kombination mit Standardchemotherapien. Onkolytische Viren, die so konstruiert sind, dass sie selektiv Krebszellen infizieren und lysieren und zugleich eine neue Immunantwort anstoßen, treten in frühen Studien in Erscheinung. Parallel dazu zielen komplexere Ansätze wie virusspezifische T‑Zell-Infusionen, CAR‑T‑Zell‑Therapien und therapeutische Impfstoffe darauf ab, das Immunsystem wiederaufzubauen oder umzuschulen, damit es virale Zielstrukturen und Tumorzellen effizienter und längerfristig erkennt.
Was das für Patienten und die zukünftige Versorgung bedeutet
In der Summe argumentiert der Artikel, dass virusassoziierte Blutkrebserkrankungen nicht bloß gewöhnliche Tumoren mit einem angehängten Virus sind. Es handelt sich um Krankheiten, deren Existenz von einem langjährigen Tauziehen zwischen Viren, Blutzellen und dem Immunsystem abhängt. Indem man genau versteht, wie Viren Krebszellen beim Verstecken und Wachsen helfen, können Ärztinnen und Ärzte intelligentere Kombinationsbehandlungen entwerfen, die Fluchtwege blockieren, erschöpfte Immunzellen reaktivieren und infizierte Zellen gezielt beseitigen. Obwohl viele dieser Strategien noch in klinischen Studien geprüft werden, deuten sie auf eine Zukunft, in der Patienten mit diesen komplexen Krebserkrankungen personalisiertere, wirksamere Therapien erhalten – und in manchen Fällen eine langanhaltende Kontrolle oder sogar Heilung.
Zitation: Li, T., Wang, C., Xiao, Q. et al. Immune escape mechanisms and therapeutic advances in virus-associated hematological malignancies. Blood Cancer J. 16, 24 (2026). https://doi.org/10.1038/s41408-026-01453-7
Schlüsselwörter: virusassoziiertes Lymphom, Immunflucht, Immun-Checkpoint-Therapie, CAR-T- und T‑Zell-Therapie, therapeutische Krebsimpfstoffe