Clear Sky Science · de
Kartierung der Barrieren und Förderfaktoren beim Zugang zur zahnärztlichen Versorgung für schutzbedürftige Migrantinnen und Migranten in wohlhabenden Ländern: ein Scoping-Review
Warum gesunde Zähne für Menschen auf der Flucht wichtig sind
Für viele Menschen, die gezwungen sind, Grenzen zu überqueren – etwa Geflüchtete, Asylsuchende und gering bezahlte Wanderarbeiter – stehen starke Zahnschmerzen oder blutendes Zahnfleisch oft weit unten auf der Liste der Sorgen. Schlechte Mundgesundheit kann jedoch das Essen, Schlafen, Arbeiten und sogar Sprechen mit Zuversicht erschweren und ist mit ernsten Erkrankungen wie Herzproblemen und Diabetes verbunden. Dieses Review untersucht, was schutzbedürftigen Migrantinnen und Migranten in reichen Ländern den Zugang zur grundlegenden zahnärztlichen Versorgung erleichtert oder erschwert, und warum das Schließen dieser Lücken eine Frage der Gerechtigkeit ist, nicht nur der Füllungen.
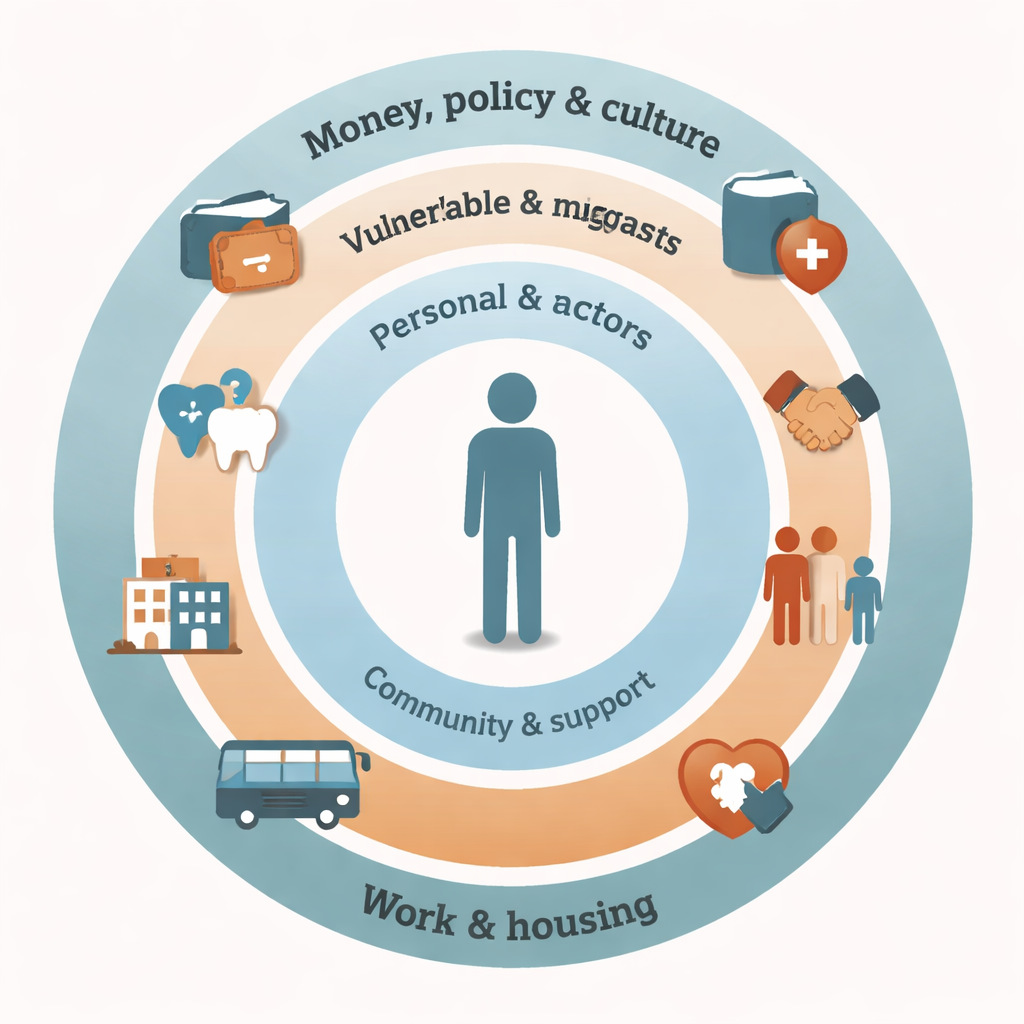
Die verborgene Belastung hinter einem einfachen Zahnschmerz
In hochentwickelten Ländern haben Migrantinnen und Migranten in prekären Lebenslagen – Personen, die Asyl suchen, undokumentierte Arbeitskräfte, unbegleitete Minderjährige und Opfer von Menschenhandel – durchweg schlechtere Zähne und Zahnfleisch als die Allgemeinbevölkerung. Studien aus Deutschland zeigen beispielsweise deutlich höhere Werte unbehandelter Karies bei Geflüchteten als bei Einheimischen. Zahnprobleme bedeuten nicht nur Schmerz: Sie beeinträchtigen Sprechen, Essen, Aussehen und Selbstwertgefühl und stehen in Verbindung mit chronischen Erkrankungen wie Herzkrankheiten und Diabetes. Für Menschen, die bereits Traumata, geringe Einkommen und unsicheren Wohnraum erleben, verstärkt schlechte Mundgesundheit die Benachteiligung.
Wie Geld, Regeln und Kultur die zahnärztliche Reise prägen
Die Autorinnen und Autoren werteten 17 Studien aus acht reichen Ländern aus und ordneten die Ergebnisse nach einem bekannten Public-Health-Modell, das Einfluss-Ebenen um die Person herum betrachtet. Auf der breitesten Ebene – Geld, Politik und soziale Verhältnisse – war Kostenbelastung das am häufigsten genannte Hindernis. Migrantinnen und Migranten beschrieben zahnärztliche Versorgung in den Aufnahmeländern oft als unbezahlbar, selbst wenn sie deren Bedeutung erkannten. Undurchsichtige oder eingeschränkte Versicherungsregelungen führten dazu, dass unklar war, was abgedeckt war, oder dass nur Zahnextraktionen statt erhaltender Behandlungen möglich waren. Finanzielle Belastung trieb Familien zudem zu günstigeren, zuckerreichen Lebensmitteln und erschwerte die Anschaffung von Zahnpasta, Bürsten oder die Fahrt zur Praxis.
Alltägliche Hindernisse: Sprache, Transport und Vertrauen
Auf der Ebene des täglichen Lebens spielten Sprachbarrieren eine große Rolle. Viele Migrantinnen und Migranten hatten Schwierigkeiten, Termine zu vereinbaren, Behandlungspläne zu verstehen oder Symptome zu erklären. Dolmetscherinnen und Dolmetscher konnten helfen, wenn sie zur Verfügung standen, doch manche Patientinnen und Patienten befürchteten, dass wichtige Informationen verloren gingen oder dass Dolmetschende stellvertretend sprachen. Praktische Probleme wie lange Anfahrten, unübersichtliche Verkehrssysteme, unsichere Praxisstandorte sowie das Jonglieren von Arbeit und Kinderbetreuung führten zu verpassten oder verspäteten Terminen. Erfahrungen von Krieg, Flucht und fortdauernder rechtlicher Unsicherheit drängten Zahnprobleme weit nach unten auf der Prioritätenliste. Hinzu kam, dass viele von respektlosem Verhalten, Vorurteilen oder Diskriminierung durch Praxispersonal berichteten oder frühere Fehler wie das Entfernen des falschen Zahns beschrieben. Solche Begegnungen schufen Misstrauen und Angst, sodass Menschen warteten, bis der Schmerz unerträglich wurde, bevor sie Hilfe suchten.
Familienrollen, Überzeugungen und die Kraft der Gemeinschaft
Persönliche und soziale Faktoren spielten ebenfalls eine wichtige Rolle. Frauen, insbesondere Schwangere und Mütter, stellten oft die Bedürfnisse ihrer Kinder voran und schoben die eigene Behandlung auf, selbst wenn sie deren Bedeutung erkannten. In manchen Kulturen wurde von Männern erwartet, Schmerzen zu verbergen und keine Versorgung aufzusuchen. Begrenztes Wissen über Prävention – etwa über den Wert regelmäßiger Kontrollen oder Fluorid – führte dazu, dass Menschen auf Hausmittel oder Notfallbesuche statt auf Routinen setzten. Das Review zeigte jedoch auch hoffnungsvolle Zeichen: Kulturelle und religiöse Praktiken wie die Nutzung von Miswak unterstützten bei einigen Gruppen die tägliche Mundreinigung, und Spiritualität gab Menschen emotionale Stärke, mit Gesundheitsproblemen umzugehen. Gemeinschaftliche Netzwerke, Schulen, Migrantenzentren und unterstützende Zahnarztpraxen halfen, indem sie Dolmetschende, Hinweise zum Transport, kostenlose oder kostengünstige Kontrollen und maßgeschneiderte Gesundheitsaufklärung anboten, die das Navigieren im lokalen System erleichterten.
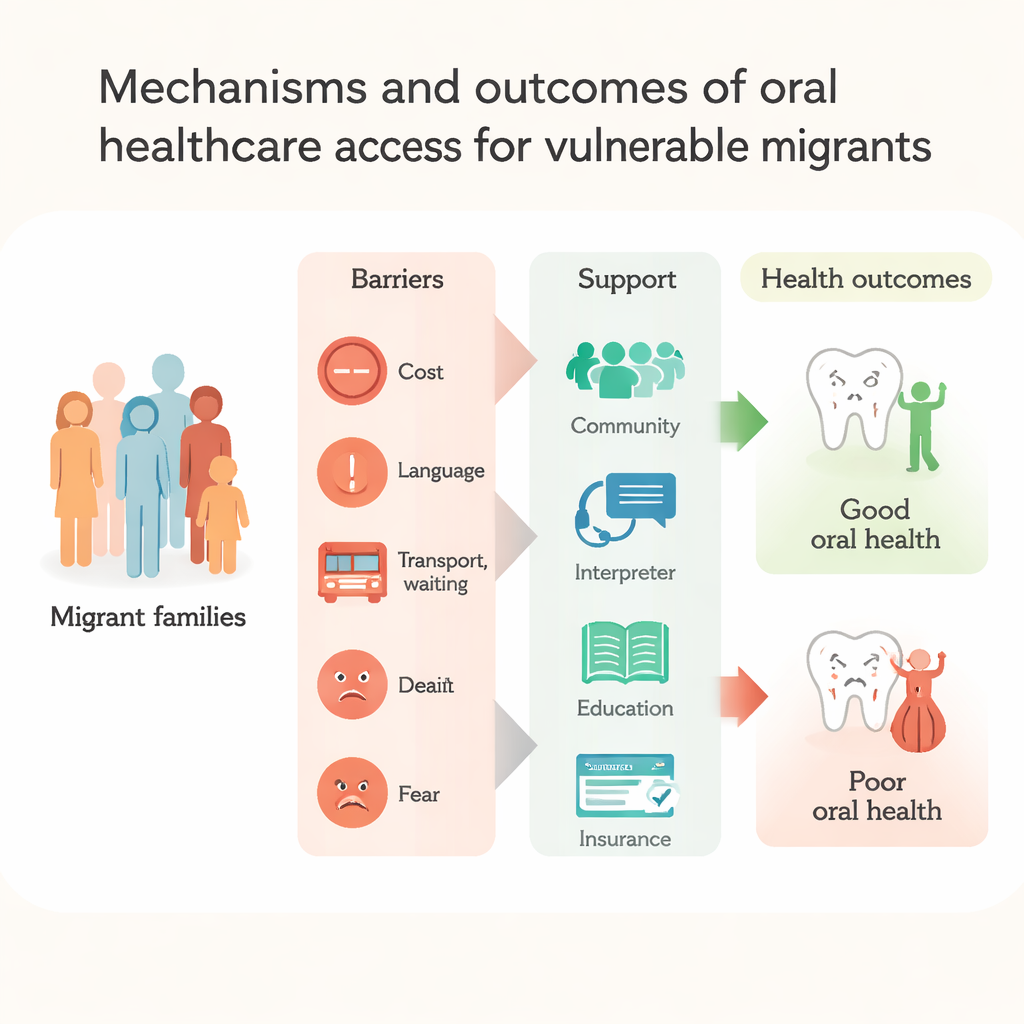
Weg von der Schuldzuweisung an Einzelne hin zur Systemreparatur
Insgesamt macht das Review deutlich, dass schlechte Zahn- und Mundgesundheit bei schutzbedürftigen Migrantinnen und Migranten nicht allein auf individuelles Versäumnis zurückzuführen ist. Sie entsteht aus einem Geflecht struktureller Barrieren – hohe Kosten, lückenhafte Versicherungen, komplexe Regeln, Sprachdefizite, Diskriminierung und die Belastung, in einem neuen Land neu anzufangen. Die Autorinnen und Autoren argumentieren, dass Lösungen über das reine Anleiten zum Zähneputzen hinausgehen müssen. Regierungen und Gesundheitssysteme sollten Mundgesundheit als öffentliche Gesundheitspriorität behandeln, eine faire Abdeckung zahnärztlicher Leistungen ausweiten, Zugangsregeln vereinfachen und Leistungserbringer in kulturell sensibler, respektvoller Versorgung schulen. Wenn Praxen, Gemeinden und Politik zusammenarbeiten, um diese Hindernisse zu beseitigen, erhalten Migrantinnen und Migranten deutlich eher rechtzeitige, präventive zahnärztliche Versorgung – und ein gesunder Mund wird zu einem realistischen Teil des Aufbaus eines neuen Lebens.
Zitation: Lal, Z., Silva, L., Alam, N. et al. Mapping the barriers and facilitators of oral healthcare access for vulnerable migrants across high-income countries: a scoping review. BDJ Open 12, 17 (2026). https://doi.org/10.1038/s41405-026-00398-0
Schlüsselwörter: Mundgesundheit, Migrantinnen und Migranten, Zugang zu Gesundheitsdiensten, zahnärztliche Versorgung, gesundheitliche Ungleichheiten