Clear Sky Science · de
Untersuchung von PTSD, psychischen Störungen und Suizid durch Selbstvergleich: Eine Self‑Controlled Case Series über zwei Jahrzehnte
Warum diese Ergebnisse für den Alltag wichtig sind
Viele Menschen erleben erschreckende oder lebensbedrohliche Ereignisse, von Autounfällen über Naturkatastrophen bis hin zu Gewalt. Manche entwickeln später eine posttraumatische Belastungsstörung (PTBS), eine Erkrankung, die Schlaf stören, Beziehungen belasten und Beruf und Familienleben aus der Bahn werfen kann. Diese Studie begleitete Erwachsene in Taiwan über fast zwei Jahrzehnte, um eine einfache, aber entscheidende Frage zu stellen: Wie fügt sich PTBS in das größere Bild der psychischen Gesundheit im Zeitverlauf ein — verursacht sie überwiegend andere Probleme, ist sie deren Folge oder beides? Die Antworten helfen Ärzten und politischen Entscheidungsträgern zu entscheiden, wann gehandelt werden sollte und wo Versorgung konzentriert werden muss, damit Frühwarnzeichen nicht übersehen werden.
Ein langer Blick auf PTBS in der Realität
Die Forschenden nutzten die National Health Insurance‑Datenbank Taiwans, die fast die gesamte Bevölkerung abdeckt, um mehr als 16.000 Erwachsene zu verfolgen, bei denen zwischen 2000 und 2012 erstmals PTBS diagnostiziert wurde. Diese Personen wurden bis 2018 oder bis zu ihrem Tod nachbeobachtet. Statt einen Menschen mit einem anderen zu vergleichen, verglich die Studie jede Person mit sich selbst zu verschiedenen Zeitpunkten im Leben. Die Zeit rund um die erste PTBS‑Diagnose — das Jahr selbst sowie die fünf Jahre davor und danach — wurde als „Risiko‑Fenster“ betrachtet, und andere Jahre im Leben der Person dienten als persönlicher Bezugszeitraum. Dieses Design hilft, konstante Unterschiede wie Geschlecht, Genetik oder Aufwachsen auszufiltern und konzentriert sich darauf, wie sich das Timing von PTBS und anderen Erkrankungen zueinander verhält.
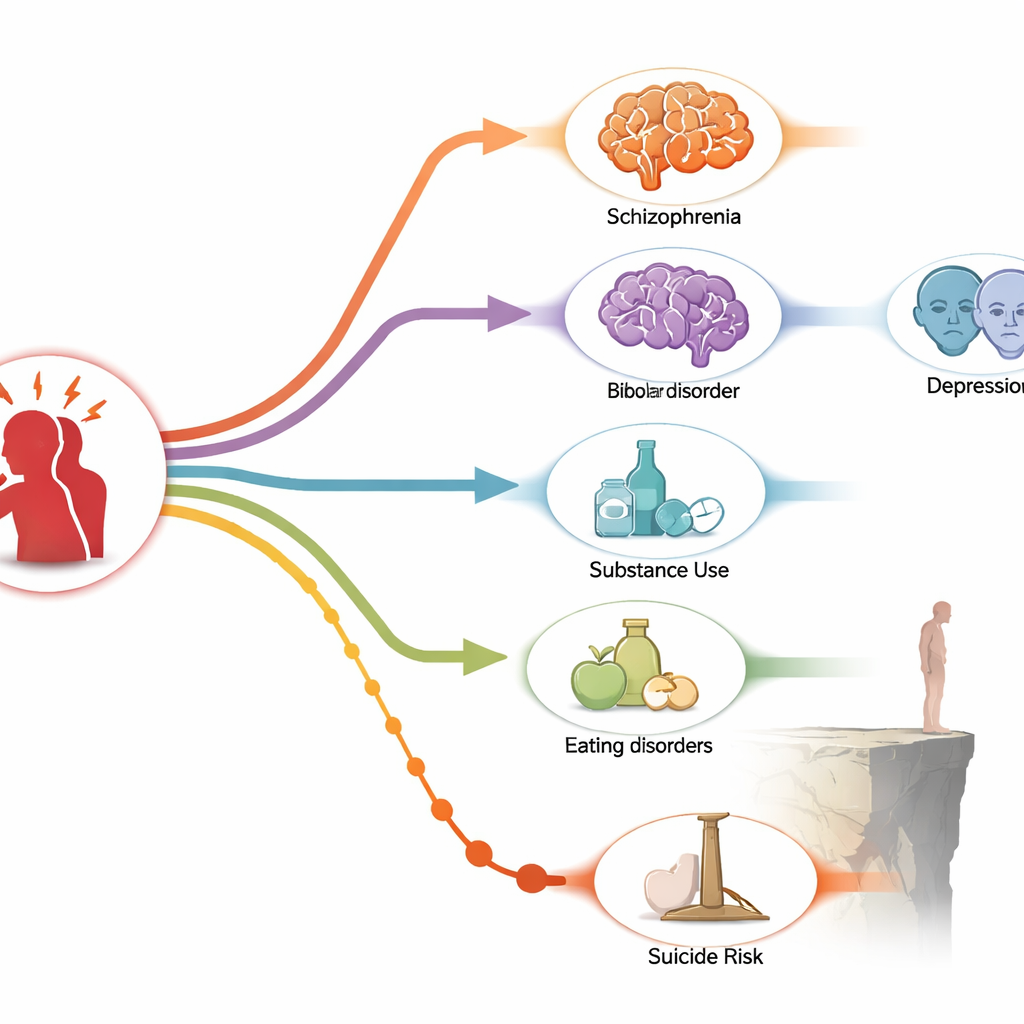
PTBS und andere psychische Probleme treten gemeinsam auf
Die Analyse zeigte, dass PTBS und mehrere andere psychische Störungen eng miteinander verflochten sind. Schizophrenie, bipolare Störung, Zwangsstörung, generalisierte Angststörung, Essstörungen und Substanzgebrauchsstörungen traten sowohl in den Jahren vor der PTBS als auch in den Jahren danach gehäuft auf. Mit anderen Worten: Diese Erkrankungen und PTBS neigen dazu, zeitlich zu clustern, was für eine wechselseitige Beziehung spricht, statt für eine einfache Einbahn‑Ursache‑Wirkung. Das Risiko war besonders hoch im selben Jahr wie die PTBS‑Diagnose und im Jahr davor, was ein enges Zeitfenster hervorhebt, in dem Menschen besonders verletzlich gegenüber mehreren gleichzeitig auftretenden Problemen sind.
Depression als frühes Warnzeichen
Die Major Depression hob sich als abweichend hervor. In dieser Studie trat Depression überwiegend vor der PTBS und nicht danach auf. Menschen erhielten deutlich häufiger eine Depressionsdiagnose in den Jahren vor der PTBS, mit besonders starken Zusammenhängen im unmittelbar vorangehenden Jahr. Dieses Muster stützt die Idee, dass Depression ein frühes Anzeichen tiefer liegender Probleme sein kann, möglicherweise indem sie Menschen anfälliger für Trauma macht, das zu PTBS führt, oder indem Betroffene erst Hilfe suchen, wenn beide Erkrankungen vorhanden sind. Es passt auch zu jüngeren genetischen Befunden, die nahelegen, dass PTBS bei manchen Menschen eine Unterform oder ein Ableger von Depression sein könnte und nicht unbedingt eine völlig eigenständige Erkrankung ist.
Suizidrisiko steigt Jahre nach PTBS
Bei der Betrachtung von Todesfällen zeigte sich ein beunruhigendes, aber spezifisches Muster. Die Gesamttodesfälle aus allen Ursachen zeigten in den ersten fünf Jahren nach einer PTBS‑Diagnose keinen klaren Anstieg. Suizidtodesfälle erzählten jedoch eine andere Geschichte. Das Risiko, durch Suizid zu sterben, war drei bis fünf Jahre nach dem ersten Auftreten der PTBS deutlich erhöht, mit einem Höhepunkt im vierten Jahr. Dieser verzögerte Anstieg deutet darauf hin, dass Menschen mit PTBS auch nach der initialen Krisenzeit rund um die Diagnose gefährdet bleiben und möglicherweise längerfristige Unterstützung benötigen statt nur kurzfristiger Nachsorge.
Was das für Versorgung und Prävention bedeutet
In der Summe zeichnen die Befunde ein Bild von PTBS nicht als einer isolierten Erkrankung, sondern als Teil eines dynamischen Netzwerks psychischer Probleme, die ihr vorausgehen und ihr folgen können. Für die Öffentlichkeit und für Kliniker bedeutet dies, dass die Diagnose einer schweren psychischen Störung — insbesondere einer Depression — eine sorgfältige Abklärung auf Trauma und PTBS auslösen sollte und umgekehrt. Das erste Jahr rund um eine PTBS‑Diagnose ist eine kritische Zeit, um nach zusätzlichen Störungen zu suchen, während der Zeitraum drei bis fünf Jahre danach entscheidend für Suizidprävention ist. Indem diese Risikofenster und die wechselseitigen Verbindungen zwischen Erkrankungen erkannt werden, können Gesundheitssysteme auf eine integriertere, langfristigere Versorgung hinarbeiten, die nicht nur PTBS behandelt, sondern auch das Ziel verfolgt, eskalierende Krisen in der Zukunft zu verhindern.
Zitation: Chen, YL. Investigating PTSD, mental disorders, and suicide through self-comparison: a self-controlled case series study over two decades. Transl Psychiatry 16, 206 (2026). https://doi.org/10.1038/s41398-026-03975-x
Schlüsselwörter: posttraumatische Belastungsstörung, Komorbidität, Depression, Suizidrisiko, Längsschnittstudie