Clear Sky Science · de
Die Wirksamkeit der kognitiven Verhaltenstherapie bei Insomnie auf EEG-Hypererregung im Schlaf: eine multizentrische polysomnographische Studie
Warum schlaflose Nächte dem Gehirn schaden
Chronische Insomnie ist mehr als nur Hin- und Herwälzen — sie ist ein 24-Stunden-Problem, bei dem das Gehirn Schwierigkeiten hat, herunterzufahren. Diese Studie stellt eine einfache, aber wichtige Frage: Beruhigt sich das Gehirn im Schlaf tatsächlich, wenn Menschen eine kognitive Verhaltenstherapie bei Insomnie (CBT-I) abgeschlossen haben — und nicht nur berichtsmäßig besser fühlen? Indem die Forschenden direkt die Gehirnströme im Schlaf untersuchen, zeigen sie, wie eine Gesprächstherapie mit verhaltensbezogenen Maßnahmen ein nächtlich „übererregtes“ Gehirn dämpfen kann und was das für die individuelle Anpassung der Behandlung unterschiedlicher Schlaftypen bedeuten könnte.
Ein Blick unter die Haube der Insomnie
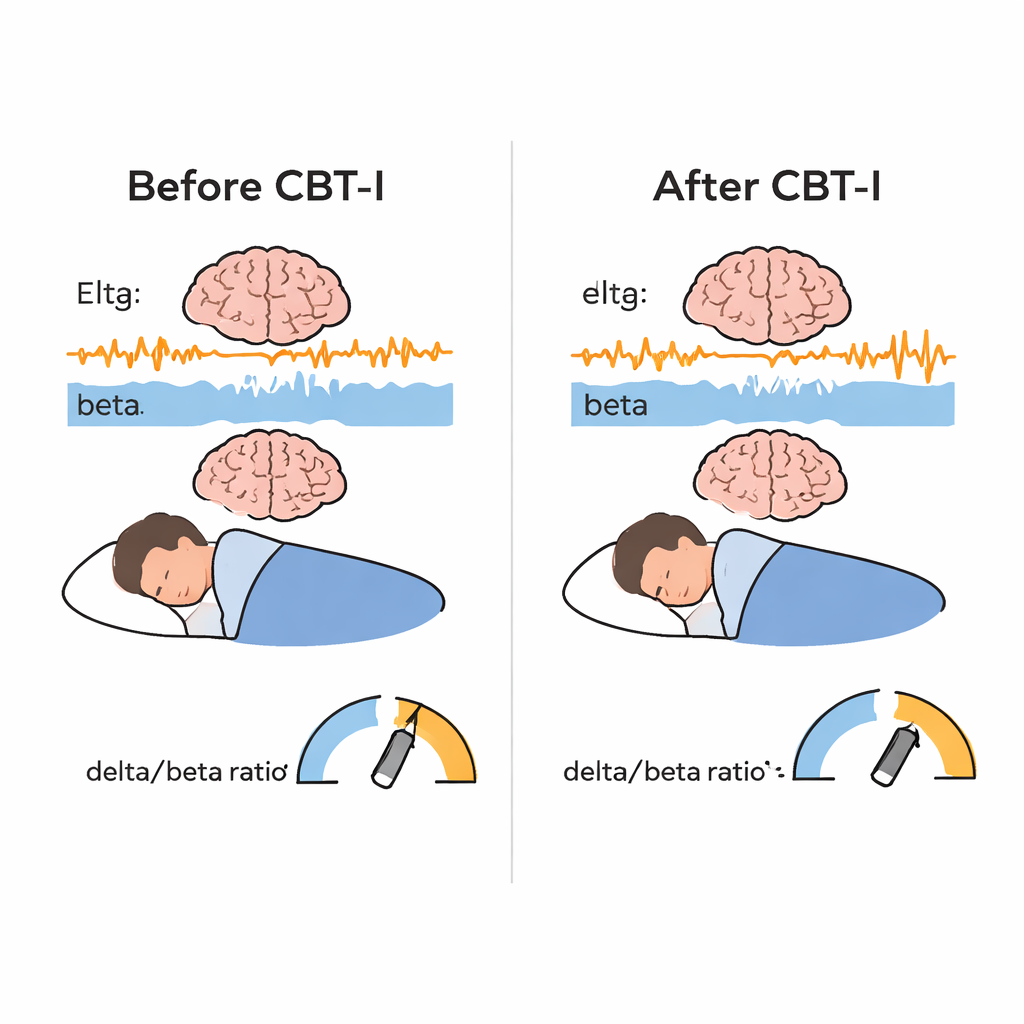
Menschen mit chronischer Insomnie leben häufig in einem Zustand der „Hypererregung“: Körper und Gehirn bleiben rund um die Uhr in Alarmbereitschaft. Das kann das Risiko für Depression, Herzkrankheiten, Unfälle und Leistungsprobleme erhöhen. CBT-I gilt als empfohlene Erstlinientherapie und hilft den meisten Betroffenen laut Selbstauskünften, schneller einzuschlafen und länger durchzuschlafen. Die meisten Studien bleiben jedoch bei diesen Berichtsdaten stehen. Sie untersuchen nicht, ob sich das schlafende Gehirn selbst verändert hat oder ob verschiedene Insomnie‑„Typen“ unterschiedlich reagieren. Um diese Lücke zu schließen, konzentrierten sich die Autorinnen und Autoren auf elektrische Gehirnaktivität im Non‑REM‑Schlaf und verwendeten einen einfachen Index, das Delta/Beta‑Verhältnis, das langsame, tiefe Schlafwellen (Delta) mit schnelleren, aufmerksamkeitsbezogenen Wellen (Beta) vergleicht. Ein höheres Verhältnis steht für ein ruhigeres, weniger erregtes Gehirn.
Wie die Studie durchgeführt wurde
Das Team fasste Daten von 98 Erwachsenen mit langjähriger Insomnie zusammen, behandelt in fünf Schlafzentren in Kanada, den USA, der Tschechischen Republik und Italien. Alle Teilnehmenden durchliefen ein standardisiertes CBT‑I‑Programm über 6–8 Wochen, das Schlafrestriktion (weniger Zeit im Bett zur Erhöhung des Schlafdrucks), Stimulus‑Kontrolle (die Verknüpfung von Bett und Wachsein auflösen), kognitive Techniken (Hinterfragen schlafstörender Gedanken), Entspannung und Schlafhygiene‑Schulung beinhaltete. Vor und nach der Therapie absolvierten alle eine nächtliche Schlafstudie mit vollständiger EEG‑Aufzeichnung, führten eine Woche lang Schlaftagebücher und füllten den Insomnia Severity Index aus. Anschließend berechneten die Forschenden für jede Person das Delta/Beta‑Verhältnis im Non‑REM‑Schlaf sowie einen separaten Index zur Schlafstabilität, der widerspiegelt, wie wahrscheinlich das Gehirn dazu neigt, in tieferen Schlafphasen zu verbleiben, statt zwischen leichtem Schlaf, Tiefschlaf und Träumen hin und her zu springen.
Was sich im Schlaf und in der Gehirnaktivität änderte
Wie erwartet führte CBT‑I zu deutlichen Verbesserungen in der subjektiven Schlafwahrnehmung: Die Teilnehmenden berichteten, schneller einzuschlafen, weniger Zeit wach in der Nacht zu verbringen, weniger Zeit im Bett zu verbringen und insgesamt eine höhere Schlafeffizienz zu haben. Objektive Schlafmessungen zeigten ähnliche, jedoch schwächere Verbesserungen bei Einschlafzeit, nächtlicher Wachheit, Zeit im Bett und Schlafeffizienz, während die Gesamtschlafdauer sich kaum veränderte. Die überraschendste Erkenntnis stammt aus den EEG‑Daten: Nach CBT‑I nahm die langsame Delta‑Aktivität zu und die schnelle Beta‑Aktivität im Non‑REM‑Schlaf ab, was zu einem signifikanten Anstieg des Delta/Beta‑Verhältnisses führte. Alltagsbezogen sah das schlafende Gehirn weniger „alarmbereit“ und mehr „tief erholt“ aus. Dieser Effekt trat in allen Zentren auf, was darauf hindeutet, dass er nicht an eine einzelne Klinik oder ein bestimmtes Protokoll gebunden war. Auch die Schlafstabilität verbesserte sich: Die Gehirne blieben eher in stabilen Non‑REM‑ und REM‑Phasen statt zwischen den Stadien zu pendeln, obwohl diese Stabilitätsänderung nicht direkt mit dem Delta/Beta‑Schub korrelierte.
Verschiedene Arten der Insomnie, unterschiedliche Reaktionen
Insomnie ist nicht einheitlich. Die Forschenden teilten die Teilnehmenden anhand ihrer gemessenen Gesamtschlafdauer in zwei Gruppen: solche mit kurzer Schlafdauer und solche mit einer eher typischen Gesamtschlafdauer, obwohl sie sich schlaflos fühlten. Beide Gruppen wiesen zu Beginn eine ähnliche Insomnie‑Schwere auf, doch ihre Gehirnreaktionen unterschieden sich. Personen mit kurzer Schlafdauer zeigten eine größere Verbesserung des Delta/Beta‑Verhältnisses, hauptsächlich bedingt durch einen stärkeren Anstieg der langsamen Delta‑Aktivität. Sie erzielten außerdem größere Fortschritte in einigen standardmäßigen Polysomnographie‑Maßen, etwa weniger nächtliche Wachzeit und bessere Schlafeffizienz. Das deutet darauf hin, dass Menschen, deren Insomnie durch tatsächlich verkürzte Schlafzeit gekennzeichnet ist, eine ausgeprägtere Beruhigung der nächtlichen Überaktivität des Gehirns durch CBT‑I erfahren können, auch wenn sich ihre Gesamtschlafdauer nicht dramatisch erhöht.
Was das für Menschen mit Schlafproblemen bedeutet
Für Menschen mit chronischer Insomnie sind diese Ergebnisse tröstlich: CBT‑I bewirkt offenbar nicht nur ein besseres Befinden — sie verändert auch das Verhalten des Gehirns im Schlaf und verschiebt es von einem hohen Alarmzustand hin zu tieferer Erholung. Gleichzeitig zeigt die Studie, dass Gehirnberuhigung und Schlafstabilität teilweise unabhängig sind und dass unterschiedliche Insomnie‑Subtypen unterschiedlich reagieren. Mit einfachen EEG‑Markern wie dem Delta/Beta‑Verhältnis könnte künftige Forschung die Insomniebehandlung personalisieren, Patientinnen und Patienten mit Rückfallrisiko identifizieren und klären, welche CBT‑I‑Anteile für welche Betroffenen besonders wichtig sind.
Zitation: Sforza, M., Morin, C.M., Dang-Vu, T.T. et al. The effectiveness of Cognitive behavioral therapy for insomnia on sleep EEG hyperarousal: a multicentric polysomnographic study. Transl Psychiatry 16, 88 (2026). https://doi.org/10.1038/s41398-026-03882-1
Schlüsselwörter: Insomnie, kognitive Verhaltenstherapie, Schlaf-EEG, Hypererregung, Schlafstabilität