Clear Sky Science · de
Untargeted 1H NMR-basierte Metabolomik enthüllt unterschiedliche zirkulierende biochemische Signaturen zwischen therapieresistenten und nicht-therapieresistenten Schizophrenie-Patienten: eine Pilotstudie
Warum Blutchemie bei schwer behandelbarer Psychose wichtig ist
Viele Menschen mit Schizophrenie sprechen auf die üblichen Medikamente an, aber etwa jeder dritte Patient hat weiterhin Probleme mit Halluzinationen, Wahnvorstellungen und Denkstörungen, obwohl mehrere Präparate ausprobiert wurden. Diese Studie untersucht, ob einfache Bluttests verborgene chemische Unterschiede zwischen Patienten, die auf die Behandlung ansprechen, und solchen, die dies nicht tun, aufdecken können – mit dem Ziel, personalisiertere Versorgung und neue Therapien zu ermöglichen.
Zwei Gruppen mit derselben Diagnose, aber unterschiedlichem Verlauf
Die Forschenden konzentrierten sich auf 26 Erwachsene mit Schizophrenie und teilten sie in zwei gleich große Gruppen. Eine Gruppe reagierte auf gängige antipsychotische Medikamente, die andere litt an „therapieresistenter“ Schizophrenie, das heißt, ihre Symptome blieben trotz mindestens zweier adäquater Medikamentenversuche problematisch und sie benötigten nun Clozapin als letzte Behandlungsoption. Durch den Vergleich dieser beiden Patientengruppen wollte das Team über Symptome und Gehirnbilder hinausgehen und stattdessen nach Hinweisen in den zirkulierenden Chemikalien des Bluts suchen.
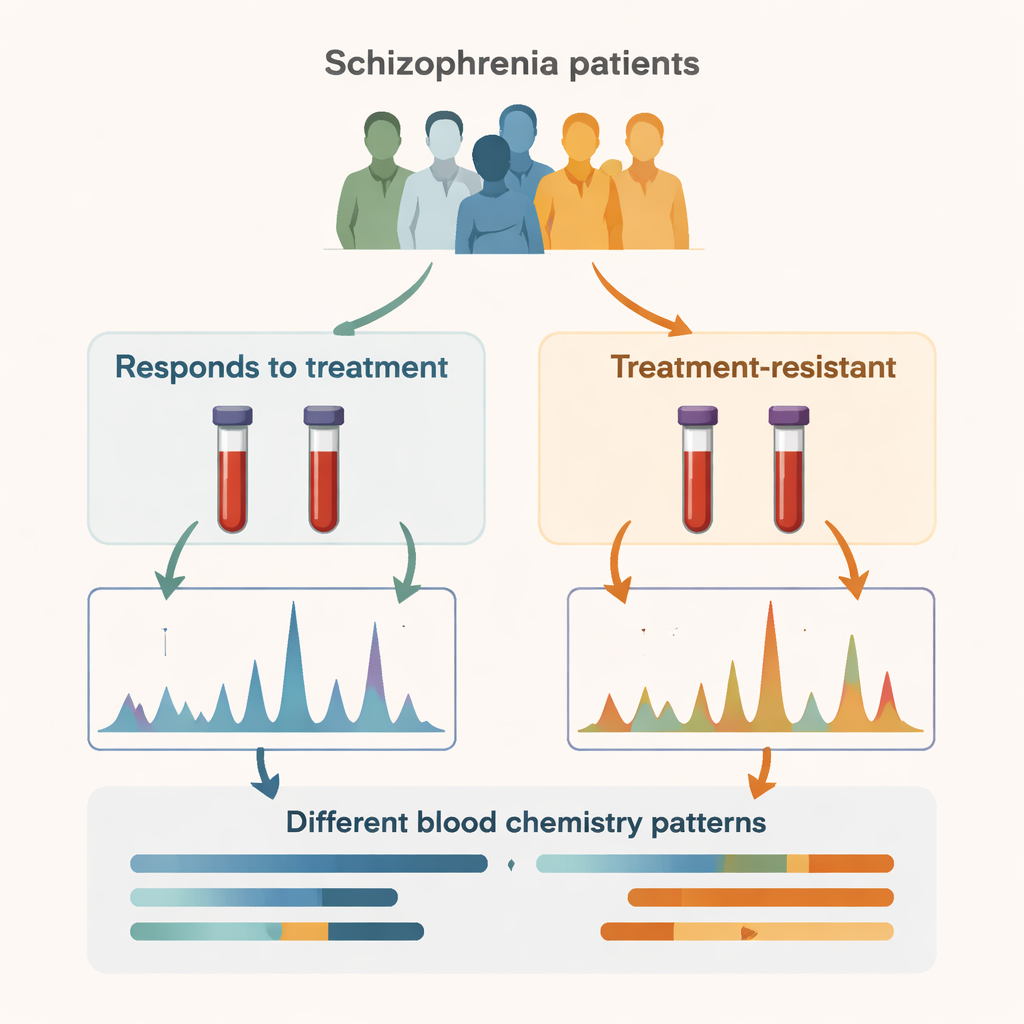
Die chemischen Fingerabdrücke des Körpers lesen
Hierfür verwendeten die Forschenden eine Methode namens Protonen-Kernspinresonanz(1H NMR)-Metabolomik, die Dutzende kleiner Moleküle in einer Blutprobe gleichzeitig messen kann. Sie identifizierten 44 verschiedene Metaboliten im Serum jeder Person und nutzten anschließend fortgeschrittene Statistik, um zu prüfen, ob sich die Gesamtmuster zwischen den beiden Gruppen unterschieden. Die resultierenden chemischen „Karten“ trennten therapieresistente von nicht-therapieresistenten Patienten klar voneinander und deuten darauf hin, dass der systemische Metabolismus dieser beiden Gruppen messbar verschieden ist, obwohl sie dieselbe übergeordnete psychiatrische Diagnose teilen.
Aminosäuren, Gehirnsignale und Zellmembranen
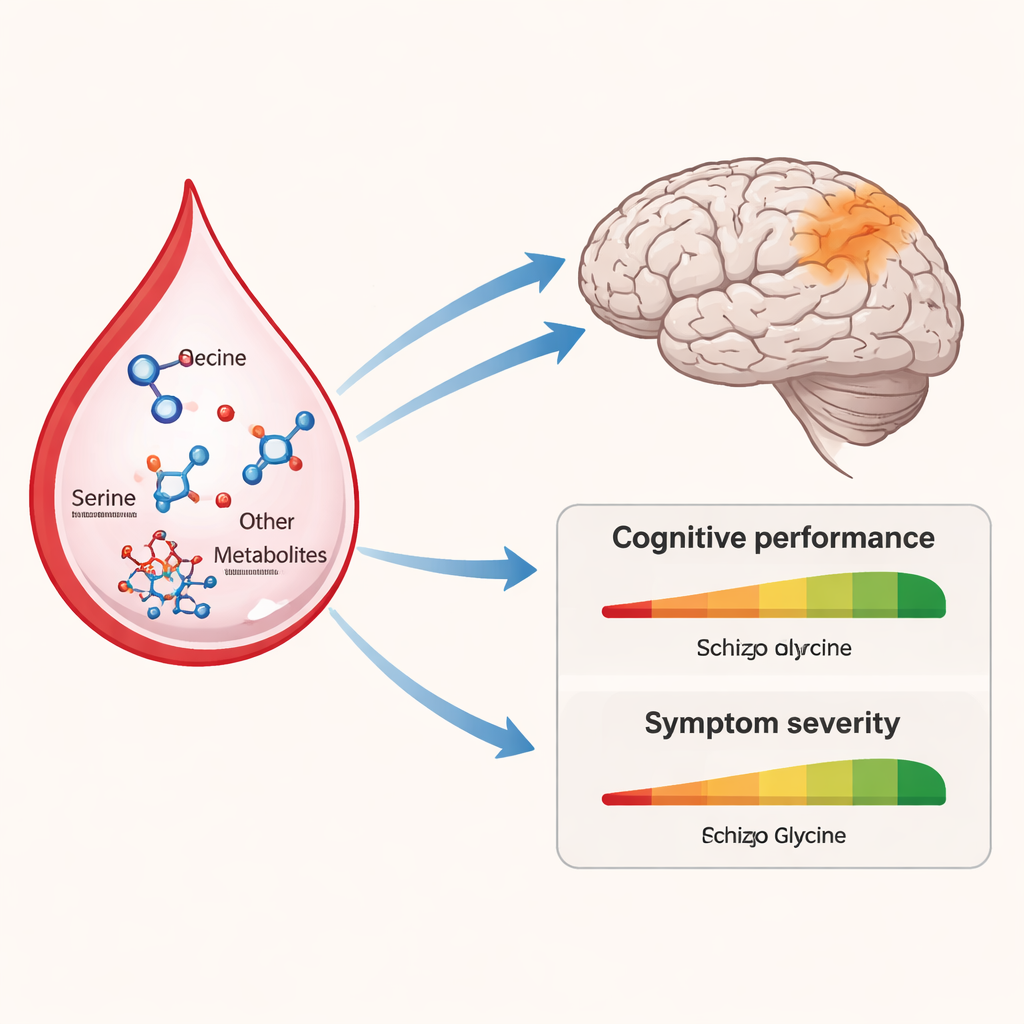
Unter den vielen untersuchten Molekülen stachen mehrere Aminosäuren hervor. Die Gehalte an Serin und Prolin waren niedriger, während Glycin, Glutamin und einige energie- und lipidbezogene Metaboliten wie Formiat, Betain und Milchsäure bei therapieresistenten Patienten tendenziell höher waren. Nachfolgende Pfadanalyse zeigte, dass diese Veränderungen zentrale biologische Wege berühren: das Serin–Glycin-System, das in NMDA-Typ-Glutamatrezeptoren einfließt (wichtig für Lernen und Gedächtnis), und Lipidwege, die am Aufbau und Erhalt von Zellmembranen beteiligt sind. Insbesondere wiesen Serin-Veränderungen auf Störungen im Sphingolipid- und Phosphatidylethanolamin-Stoffwechsel hin, zwei Lipidfamilien, die beeinflussen, wie Gehirnzellen kommunizieren und auf Entzündungen reagieren.
Blutmoleküle mit Denken und Symptomen verknüpfen
Da Serin und Glycin die NMDA-Rezeptoren im Gehirn direkt beeinflussen, führten die Forschenden eine gezieltere Messung mittels hochauflösender Flüssigchromatographie durch, um die beiden Spiegelbilder von Serin, L-Serin und D-Serin, zu unterscheiden. Die Gesamtmengen dieser Aminosäuren unterschieden sich statistisch nicht zwischen den Gruppen, sobald das Alter berücksichtigt wurde. Beim Blick auf Verhalten und Kognition zeigte sich jedoch ein differenzierteres Bild. Über alle 26 Patienten hinweg standen höhere D-Serin-Werte mit besseren exekutiven Fähigkeiten in Verbindung – Fertigkeiten wie Planen, flexibles Denken und Problemlösen. Innerhalb der therapieresistenten Untergruppe korrelierte ein höheres Verhältnis von D-Serin zu Gesamtserin mit besserer exekutiver Leistung, und höhere Glycinwerte gingen mit weniger „Desorganisations“-Symptomen wie verwirrter Sprache und chaotischem Verhalten einher. Diese Zusammenhänge zeigten sich nicht bei den Patienten, die gut auf die Standardbehandlung ansprachen.
Was das für die künftige Versorgung bedeuten könnte
Obwohl diese Pilotstudie klein ist und keine Ursache-Wirkungs-Beziehung beweisen kann, zeigt sie, dass therapieresistente Schizophrenie eine charakteristische metabolische Signatur im Blut aufweist und hebt Serin- und Glycinwege als mögliche Schnittstellen hervor, an denen systemischer Stoffwechsel, NMDA-Rezeptorfunktion und Kognition zusammenlaufen. Für Laien bedeutet das: Bei schwer behandelbarer Schizophrenie liegen die Probleme möglicherweise nicht nur im Dopamin—einem klassischen Arzneimittelziel—sondern auch in breiteren chemischen Netzwerken, die beeinflussen, wie Gehirnzellen Energie nutzen, Membranen aufbauen und kritische Signale feinabstimmen. Wenn sich diese Befunde in größeren Kohorten bestätigen, könnten blutbasierte Marker wie serinbezogene Messgrößen Ärzten früher helfen, gefährdete Patienten zu identifizieren, und die Entwicklung von Therapien leiten, die diese Stoffwechselwege anpassen, um sowohl Symptome als auch kognitive Fähigkeiten zu verbessern.
Zitation: Marino, C., Zhang, S., De Simone, G. et al. Untargeted 1H NMR-based metabolomics unveils distinct circulating biochemical signatures between treatment-resistant and non-treatment-resistant schizophrenia patients: a pilot study. Transl Psychiatry 16, 108 (2026). https://doi.org/10.1038/s41398-026-03853-6
Schlüsselwörter: Schizophrenie, therapieresistente Schizophrenie, Metabolomik, Serin-Glycin-Stoffwechselweg, NMDA-Rezeptor