Clear Sky Science · de
Prostaglandin E2‑vermittelte Dedifferenzierung von Schwann‑Zellen führt zur perineuralen Invasion beim duktalen Adenokarzinom der Bauchspeicheldrüse
Wenn Krebs den Nerven folgt
Pankreaskrebs ist berüchtigt tödlich, zum Teil weil er sich nicht nur als Tumormasse ausbreitet — häufig kriecht er entlang benachbarter Nerven, ein Vorgang, der als perineurale Invasion bezeichnet wird. Dieser verborgene Pfad steht im Zusammenhang mit Schmerzen, frühzeitigem Streuen und schlechterem Überleben, doch Ärzten fehlen bislang verlässliche Werkzeuge, um ihn vorherzusagen oder zu blockieren. Die hier zusammengefasste Studie zeigt, wie Pankreastumoren die stützenden Zellen rund um Nerven chemisch „umprogrammieren“ und sie so zu aktiven Mithelfern machen, die Krebszellen beim Eindringen unterstützen. Das Verständnis dieser Nerven–Tumor‑Partnerschaft könnte neue Wege eröffnen, Schmerzen zu lindern und das Fortschreiten der Erkrankung zu verlangsamen.
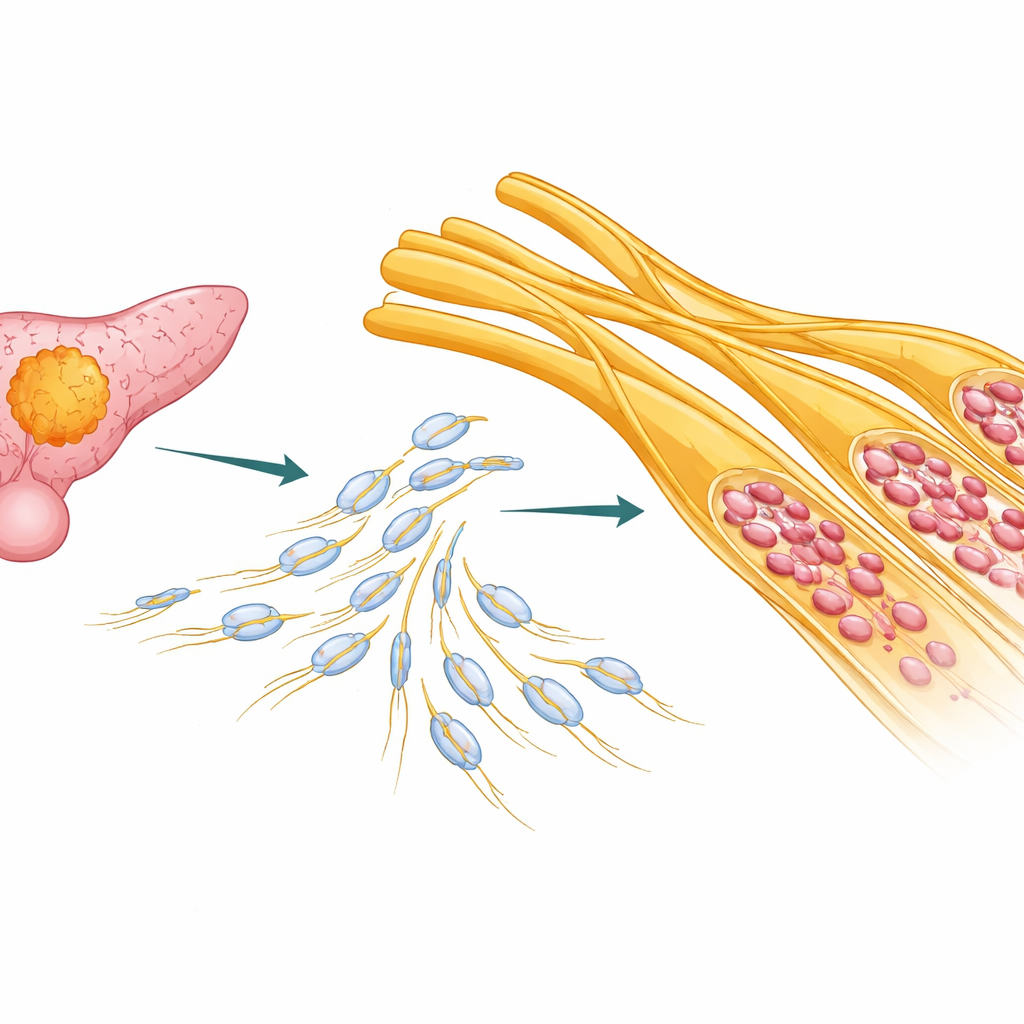
Verborgene Autobahnen in der Bauchspeicheldrüse
Bei vielen Patientinnen und Patienten mit duktalem Adenokarzinom des Pankreas wickeln sich Krebszellen nicht nur in benachbartes Gewebe ein; sie umschlingen und reisen entlang von Nerven. Die Autorinnen und Autoren analysierten Tumorproben und öffentliche Krebsdatensätze von mehr als hundert Patient:innen. Sie fanden, dass Patient:innen mit stärkerer Nerveninvasion tendenziell schlechtere Ergebnisse hatten, insbesondere in weniger aggressiven molekularen Subtypen des Pankreaskrebses. Das legt nahe, dass perineurale Invasion nicht nur ein Begleitumstand, sondern ein bedeutsamer Treiber des Krankheitsverlaufs ist, der die Risikostratifizierung und Behandlung beeinflussen sollte.
Stützende Zellen, die die Seiten wechseln
Nerven im Körper sind von Schwann‑Zellen umhüllt und geschützt, einer Art Stützzellen, die auch bei der Nervenreparatur nach Verletzung helfen. In pankreatischen Tumorgeweben nutzten die Forschenden fortschrittliche RNA‑Sequenzierung, räumliche Transkriptomik und Einzelzellanalysen, um zu kartieren, wo welche Zelltypen liegen und welche Gene sie an- oder ausschalten. Sie entdeckten, dass eine bestimmte Form von Schwann‑Zellen — eine, die dem „Repair“-Zustand nach Nervenverletzung ähnelt — genau in den Bereichen konzentriert war, in denen Nerven vom Tumor infiltriert wurden. Diese Zellen zeigten Kennzeichen einer Dedifferenzierung: Sie verloren ihre normale isolierende Funktion und wurden stattdessen verlängert, mobil und hochaktiv, wobei Marker wie p75NTR, SOX2 und c‑Jun exprimiert wurden.
Ein chemisches Signal vom Tumor zum Nerv
Um herauszufinden, was Schwann‑Zellen in diesen repair‑ähnlichen, invasionstreibenden Zustand versetzt, kultivierte das Team Pankreaskrebszellen gemeinsam mit Schwann‑Zellen in Labor‑Kokulturen. Sie fanden, dass Krebszellen die Migration der Schwann‑Zellen förderten, deren Morphologie veränderten und Dedifferenzierungs‑Gene aktivierten. Vielschichtige genetische Analysen identifizierten ein Tumorenzym als Schlüsselfaktor: PTGES, das den Lipidbotenstoff Prostaglandin E2 (PGE2) produziert. PTGES war besonders in Tumorregionen nahe infiltrierter Nerven reichlich vertreten, und PGE2‑Spiegel stiegen, wenn Krebs‑ und Schwann‑Zellen zusammen kultiviert wurden. Blockierte man PTGES mit einem niedermolekularen Inhibitor oder schaltete es genetisch aus, sanken die PGE2‑Spiegel und Schwann‑Zellen zeigten deutlich weniger Aktivierung und Migration.

Wie umprogrammierte Zellen die Tür öffnen
Die Zugabe von gereinigtem PGE2 direkt zu Schwann‑Zellen führte dazu, dass diese die verlängerten, bipolar ausgeprägten Formen annahmen, die für den Repair‑Zustand typisch sind, und vermehrt Dedifferenzierungsmarker zeigten. In dreidimensionalen Kulturen streckten sich diese veränderten Zellen zu Pankreastumor‑Clustern und nervenähnlichen Strukturen hin und bauten so gewissermaßen zelluläre "Spuren", die Tumorzellen leitfähig machten. Bei näherer Betrachtung fanden die Forschenden, dass PGE2‑aktivierte Schwann‑Zellen hohe Mengen zweier Schlüsselfaktoren sezernierten: Leukämie‑inhibitorischer Faktor (LIF), der Nervenwachstum und ‑remodellierung fördert, und ADAMTS‑1, ein Enzym, das beim Abbau der umliegenden extrazellulären Matrix hilft. Zusammen verdünnten diese sezernierten Faktoren die physikalischen Barrieren um Nerven und förderten neues Nervensprossen, sodass weiche, umgebaute Wege entstanden, denen Krebszellen leicht folgen konnten.
Vom Mechanismus zu therapeutischen Ideen
Tierexperimentelle Befunde stützen dieses Bild: Wurden Pankreaskrebszellen zuvor durch Schwann‑Zellen „geprimt“, wuchsen Tumoren größer und verursachten bei Mäusen mehr Nervenschäden und Gliedmaßenschwäche. Behandlungen, die PTGES blockierten oder LIF neutralisierten, verringerten die Tumorlast, reduzierten die Nerveninvasion und verbesserten die Nervenfunktion, während gleichzeitig die nervale Isolation im Mikroskop erhalten blieb. Das entstehende Gesamtmodell ist eine parakrine Schleife: Pankreastumoren setzen PGE2 frei, das Schwann‑Zellen in einen repair‑ähnlichen, invasionsfördernden Zustand umprogrammiert; diese Zellen sezernieren dann LIF und ADAMTS‑1, remodeln Nerven und das umgebende Gewebe und ebnen den Weg für die Ausbreitung des Tumors entlang der Nerven. Für Patient:innen deutet diese Arbeit darauf hin, dass Medikamente, die die PTGES–PGE2–Schwann‑Zell‑Achse anvisieren oder LIF blockieren, eines Tages helfen könnten, Nerveninvasion abzuschwächen, Schmerzen zu lindern und das Voranschreiten des Pankreaskrebses zu verlangsamen.
Zitation: Wang, L., Liu, Q., Zhang, Z. et al. Prostaglandin E2-driven dedifferentiation of Schwann cells leads to perineural invasion in pancreatic ductal adenocarcinoma. Sig Transduct Target Ther 11, 122 (2026). https://doi.org/10.1038/s41392-026-02648-x
Schlüsselwörter: Pankreaskrebs, perineurale Invasion, Schwann‑Zellen, Prostaglandin E2, Tumormikroumgebung