Clear Sky Science · de
Räumlich-zeitliche Profilerstellung zeigt unterschiedliche Dynamiken und Checkpoint-Regulationen von CAR-T- und CAR-NKT-Zellen gegen solide Tumoren
Warum diese Forschung für die künftige Krebsversorgung wichtig ist
Viele haben schon von CAR-T-Zellen gehört, einer hochentwickelten Behandlung, bei der die eigenen Immunzellen eines Patienten so verändert werden, dass sie Krebs gezielt angreifen. Diese Therapien sind bei Blutkrebserkrankungen ausgesprochen wirksam, haben sich gegen solide Tumoren wie Eierstock-, Lungen- oder Bauchspeicheldrüsenkrebs jedoch schwerer getan. Die Studie stellt eine einfache, aber entscheidende Frage: Gibt es einen besseren Zelltyp für diese Aufgabe? Durch den Vergleich herkömmlicher CAR-T-Zellen mit einem anderen gentechnisch veränderten Zelltyp, den CAR-NKT-Zellen, kartieren die Forschenden, wie sich jede Variante im Körper über die Zeit verhält, und legen dar, wie nächste Generationen von Fertigpräparaten sicherer und wirksamer gegen solide Tumoren gemacht werden könnten.
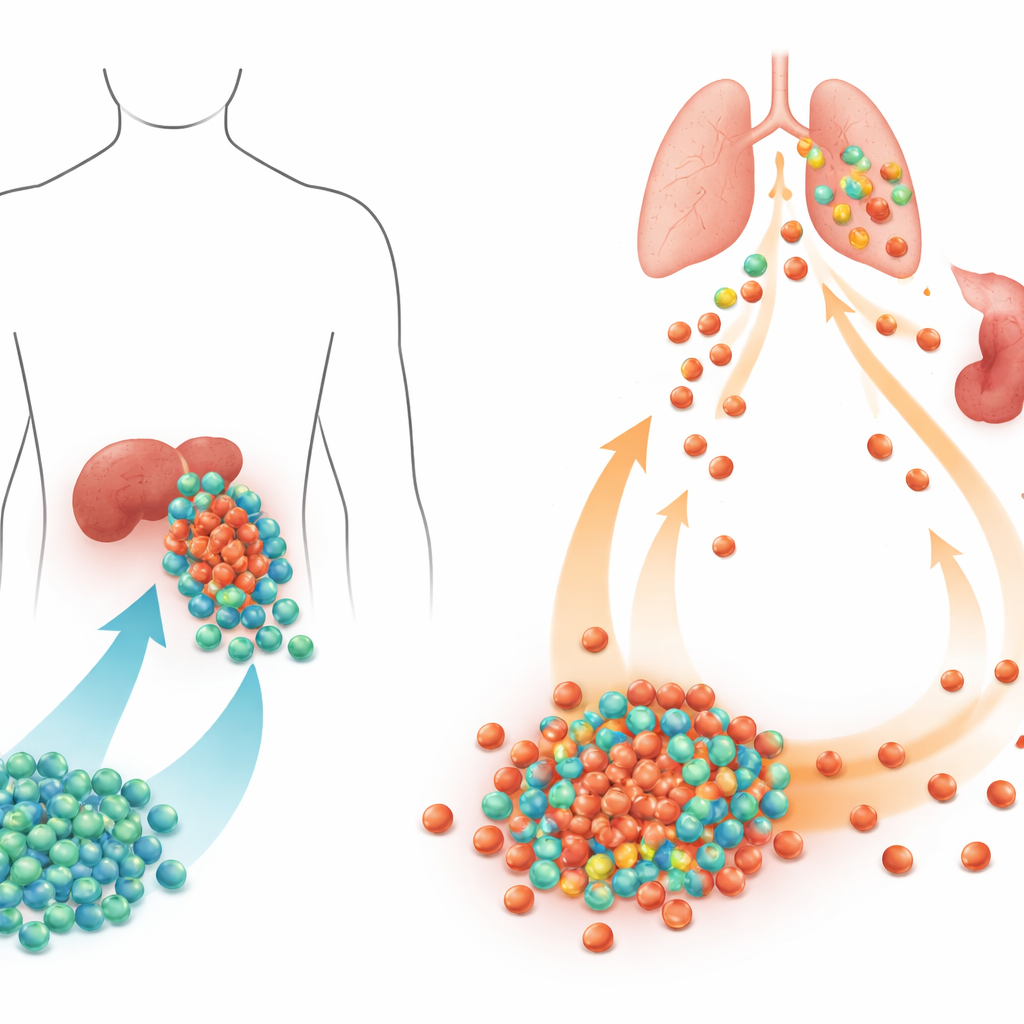
Zwei speziell entwickelte krebsbekämpfende Zelltypen
Das Team entwickelte zwei Therapien, die denselben Tumormarker erkennen: Mesothelin, das häufig auf Eierstock- und anderen soliden Tumoren vorkommt. Konventionelle CAR-T-Zellen wurden aus erwachsenen Blut-T-Zellen gewonnen, ähnlich denen in aktuellen klinischen Produkten. CAR-NKT-Zellen dagegen wurden aus Nabelschnurblut-Stammzellen zu einer spezialisierten Immununtergruppe, den invariant natürlichen Killer-T-Zellen, herangezogen und anschließend mit einem tumorzielgerichteten Rezeptor sowie einer eingebauten Versorgung mit dem Wachstumsfaktor IL-15 ausgestattet. Während CAR-T-Zellen hauptsächlich über ihren gentechnisch eingefügten Rezeptor angreifen, können CAR-NKT-Zellen gleichzeitig auf mehreren Wegen töten: über den CAR, über ihren natürlichen T-Zell-Rezeptor und über starke NK-ähnliche Rezeptoren. Im Labor zerstörten CAR-NKT-Zellen eine breite Palette von Eierstockkrebs-Zelllinien, einschließlich solcher mit wenig oder keinem Mesothelin, während CAR-T-Zellen größtenteils auf Tumoren beschränkt waren, die das Zielmolekül stark exprimierten.
Stärkeres Tumorkontrolle bei weniger systemischen Nebenwirkungen
In Mäusen mit menschlichen Eierstocktumoren wurde der Kontrast noch deutlicher. Beide Therapien wurden in die Bauchhöhle injiziert, in der die Tumoren wuchsen. CAR-T-Zellen verlangsamten zunächst das Tumorwachstum, breiteten sich aber schließlich im Körper stark aus und expandierten explosiv, was zu einer graft-versus-host-ähnlichen Krankheit und zum Tod aller behandelten Tiere führte. CAR-NKT-Zellen hingegen fanden effizient den Weg zu den Tumoren, vermehrten sich kontrolliert, beseitigten den Krebs und kontrahierten dann allmählich, blieben jedoch über mehr als 100 Tage nachweisbar. Sie blieben weitgehend in der Tumorregion begrenzt, anstatt gesunde Organe zu überschwemmen, und die Mäuse entwickelten nicht die schweren Toxizitäten, die bei CAR-T-Zellen auftraten. Die Autor:innen zeigten außerdem, dass die Zugabe von IL-15 zu CAR-T-Zellen deren Wirksamkeit steigerte, aber die Nebenwirkungen deutlich verschlimmerte, während IL-15-veränderte CAR-NKT-Zellen anhaltende Persistenz gewannen, ohne gefährliche Entzündungen auszulösen.
Wie Standort, Stoffwechsel und Gedächtnis CAR-NKT-Zellen unterscheiden
Um zu verstehen, warum sich die beiden Therapien so unterschiedlich verhalten, profilierten die Forschenden Hunderttausende einzelner Zellen aus Tumoren, Blut, Milz und Leber über mehrere Wochen. CAR-NKT-Zellen wiesen ein Chemokinrezeptor-Muster auf, das ein Verweilen in entzündetem Gewebe und Tumoren begünstigte, statt eine zirkulierende Rückkehr über Lymphknoten. Innerhalb der Tumoren etablierten sie dauerhafte Effektor- und gedächtnisähnliche Zustände mit relativ geringen Erschöpfungszeichen und behielten robuste Energiewege wie oxidative Phosphorylierung sowie stabile Aminosäure-Stoffwechselwege bei. CAR-T-Zellen zeigten dagegen stärkere, sprunghafte Wechsel zwischen proliferierenden, angreifenden und erschöpften Zuständen, insbesondere in Tumoren und Milz, und ihre metabolischen Programme waren weniger stabil. Insgesamt bewegten sich CAR-NKT-Zellen langsamer in Richtung terminaler Erschöpfung und behielten mehr Flexibilität, um weiter zu kämpfen.
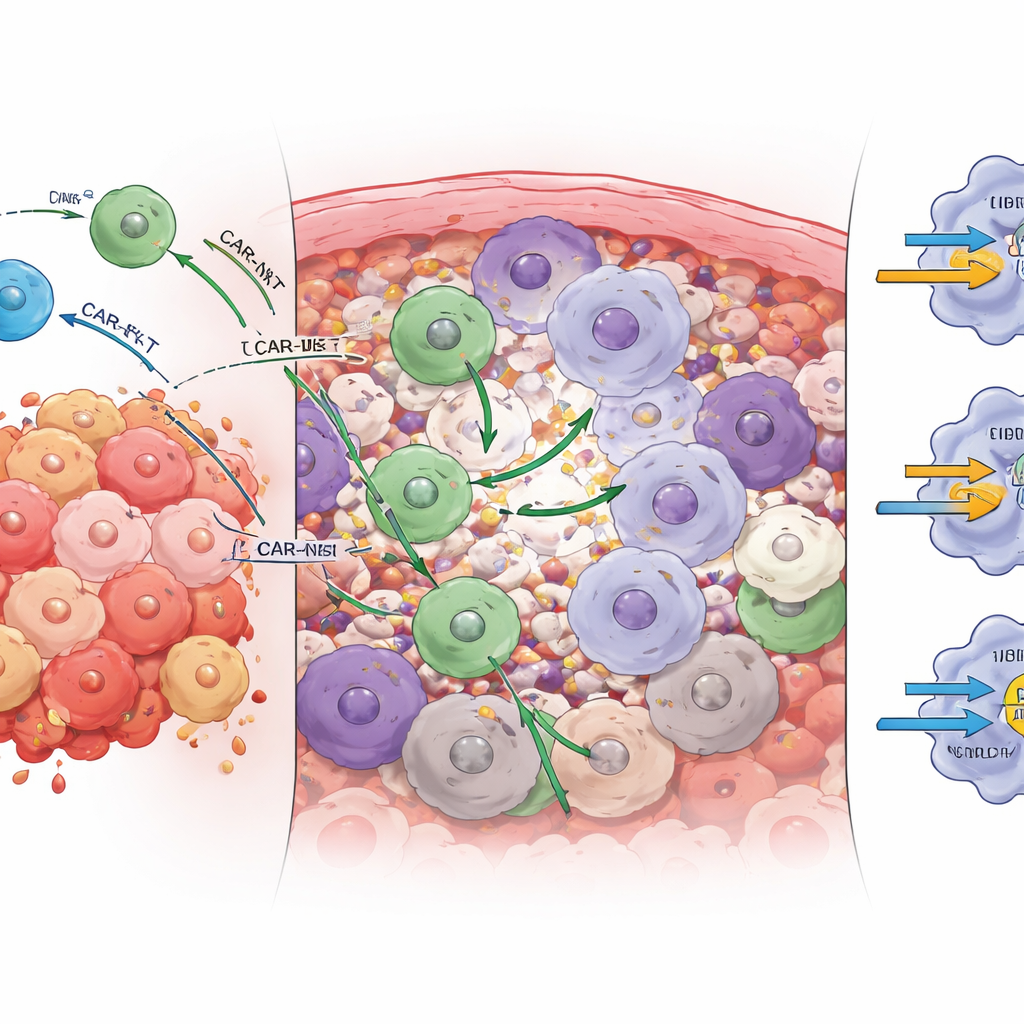
Unterschiedliche „Bremsen“ steuern jede Zelltherapie
Das Tumormikromilieu nutzt sogenannte Immun-Checkpoints — molekulare Bremsen der Immunzellen — um Angriffe abzudämpfen. Durch die Analyse der Kommunikation zwischen gentechnisch veränderten Zellen und Tumorzellen über Rezeptor‑Liganden‑Paare fand die Studie, dass die dominanten Bremsen für CAR-T‑ und CAR‑NKT‑Zellen nicht identisch sind. Bei CAR‑T‑Zellen war eine zentrale inhibitorische Interaktion der Rezeptor TIGIT auf den Immunzellen, der an sein Gegenstück auf Tumorzellen bindet. In Mäusen verbesserte die Blockade von TIGIT die Tumorkontrolle durch CAR‑T‑Zellen und das Überleben deutlich. CAR‑NKT‑Zellen dagegen wurden am stärksten durch einen verwandten Rezeptor namens CD96 gehemmt. Die Blockade von CD96 — nicht von TIGIT — steigerte die Zahl, Aktivierung und Tumorbekämpfung von CAR‑NKT‑Zellen. Die traditionelle PD‑1/PD‑L1‑Blockade, die in vielen Studien zu soliden Tumoren enttäuscht hat, zeigte in diesem Modell nur geringe Effekte, was mit niedrigen PD‑L1‑Niveaus auf den untersuchten Eierstocktumoren übereinstimmt.
Was das für nächste Generationen von Krebstherapien bedeutet
Für eine interessierte Leserschaft lautet die Kernbotschaft, dass nicht alle gentechnisch veränderten Immunzellen gleich sind. CAR‑NKT‑Zellen, insbesondere wenn sie aus Stammzellen als standardisierte Fertigpräparate hergestellt werden, zeigten in diesen Modellen solider Tumoren eine breitere Tumortötungsfähigkeit, bessere Tumor‑Homing‑Eigenschaften, stärkeres langfristiges Gedächtnis und weniger gefährliche Nebenwirkungen als klassische CAR‑T‑Zellen. Ebenso wichtig ist, dass die Studie offenlegt, dass jeder Zelltyp von eigenen dominanten Checkpoints gesteuert wird — TIGIT für CAR‑T und CD96 für CAR‑NKT — was auf maßgeschneidertere Wirkstoffkombinationen statt Einheitslösungen hindeutet. Zusammengenommen untermauern diese Erkenntnisse die Aussicht, dass CAR‑NKT‑Zellen die Basis sichererer und vielseitigerer Zelltherapien für schwer zu behandelnde solide Krebserkrankungen bilden könnten.
Zitation: Li, YR., Li, M., Chen, Y. et al. Spatiotemporal profiling reveals distinct dynamics and checkpoint regulations of CAR-T and CAR-NKT cells against solid tumors. Sig Transduct Target Ther 11, 92 (2026). https://doi.org/10.1038/s41392-026-02602-x
Schlüsselwörter: CAR-NKT-Zelltherapie, CAR-T-Zellen, solide Tumoren, Immun-Checkpoints, zellular-immuntherapie