Clear Sky Science · de
Pharmakogenetik bei Bluthochdruck und Grenzen in Afrika – Schwerpunkt auf den Genen ACE, AGTR1 und CYP2C9
Warum Blutdruckmedikamente nicht bei jedem gleich wirken
Bluthochdruck wird oft als „stiller Killer“ bezeichnet, und das trifft besonders in vielen afrikanischen Ländern zu, wo die Raten von Hypertonie und Nierenerkrankungen zu den höchsten der Welt gehören. Selbst wenn Menschen ihre verschriebenen Tabletten einnehmen, erreichen viele dennoch keine gesunden Blutdruckwerte. Dieser Artikel erklärt, wie vererbte Unterschiede in unseren Genen die Wirkung gängiger Blutdruckmedikamente verändern können, warum diese Effekte für Menschen afrikanischer Abstammung besonders wichtig sein können und was sich ändern muss, damit die Behandlung besser an die individuelle Person angepasst werden kann.
Bluthochdruck, Nieren und alltägliches Risiko
Hypertonie betrifft mehr als eine Milliarde Erwachsene weltweit und ist in Subsahara-Afrika besonders verbreitet, wo sie häufig unentdeckt und unzureichend behandelt bleibt. Im Laufe der Zeit schädigt erhöhter Blutdruck die feine Auskleidung der Blutgefäße und erhöht so das Risiko für Herzinfarkte, Schlaganfälle und Nierenversagen. Nierenerkrankungen und Bluthochdruck verstärken sich gegenseitig: Sinkt die Nierenfunktion, steigt oft der Blutdruck; steigt der Blutdruck, werden die Nieren weiter geschädigt. Weitere in Afrika häufige Erkrankungen – darunter Adipositas, Diabetes, Tabakkonsum und HIV-Infektionen – verschärfen diese Belastung. Viele mit HIV leben auch mit hohem Blutdruck, oft ohne es zu wissen, und bestimmte Genvarianten, die nahezu ausschließlich bei Menschen afrikanischer Abstammung vorkommen, erhöhen zusätzlich das Risiko von Nierenschäden.
Wie gängige Medikamente den Blutdruck steuern
Ärztinnen und Ärzte behandeln Hypertonie und Nierenerkrankungen häufig, indem sie ein Hormonsystem blockieren, das Blutgefäße verengt und den Körper Salz und Wasser einbehalten lässt. Zwei wichtige Medikamententypen werden eingesetzt: ACE-Hemmer, die die Bildung eines stark gefäßverengenden Hormons verhindern, und ARBs (Angiotensin-Rezeptorblocker), die verhindern, dass dieses Hormon an seinen Hauptrezeptor in den Gefäßwänden andockt. Diese Medikamente senken nicht nur den Blutdruck, sondern schützen auch Nieren und Herz. Sie müssen jedoch erst vom Körper verarbeitet werden. Einige werden in der Leber in eine aktivere Form umgewandelt, bevor sie richtig wirken können, und alle sind auf Körperproteine angewiesen, die entweder Hormonsignale erzeugen oder empfangen. Unterschiede in den Genen, die diese Proteine kodieren, können daher sowohl die Wirksamkeit eines Medikaments als auch das Risiko von Nebenwirkungen verändern.
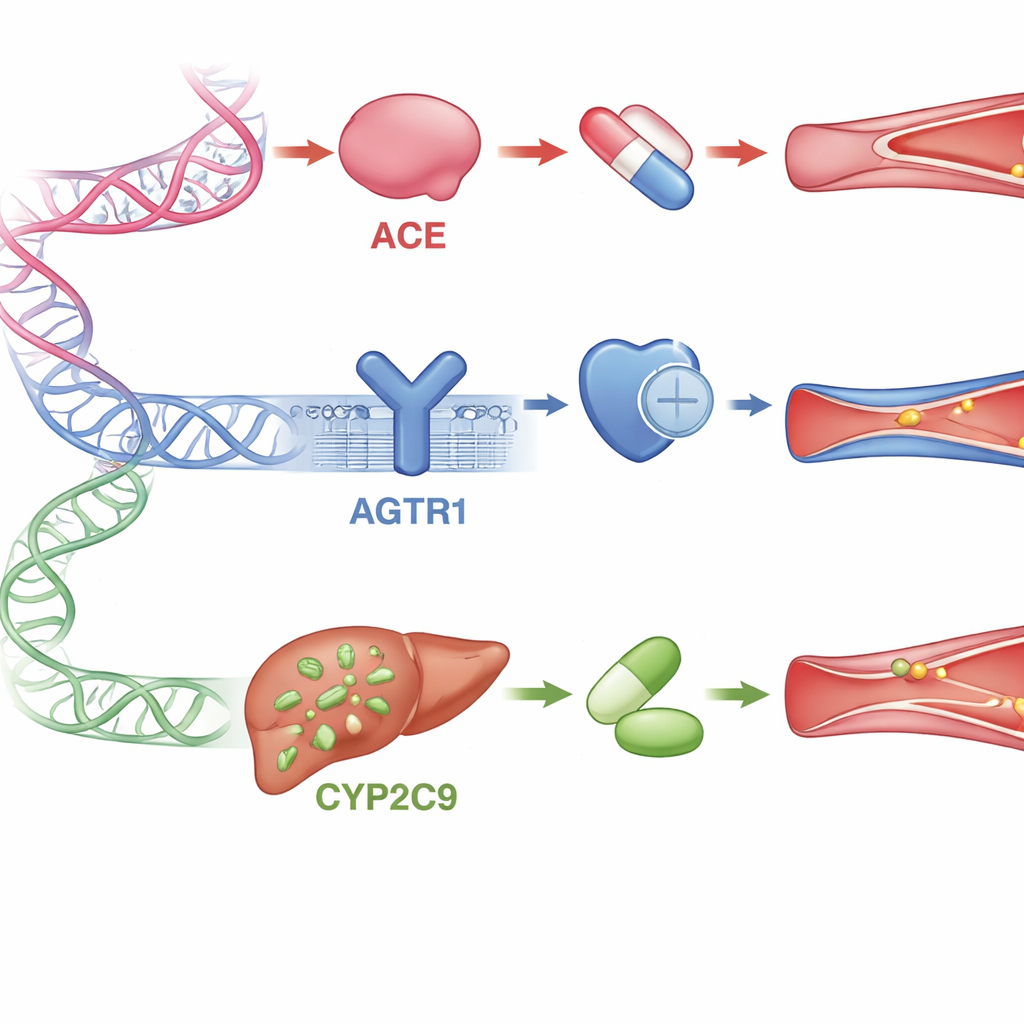
Schlüsselgene, die die Arzneimittelantwort prägen
Der Überblick konzentriert sich auf drei wichtige Gene, die an diesem Hormonsystem und an der Arzneimittelverarbeitung beteiligt sind. Das ACE-Gen steuert die Produktion des Enzyms, das das gefäßverengende Hormon erzeugt; bestimmte kleine Veränderungen in diesem Gen wurden in vielen nicht-afrikanischen Populationen mit schwächeren Reaktionen auf ACE-Hemmer in Verbindung gebracht. Das AGTR1-Gen codiert den Hauptrezeptor, den ARB-Medikamente blockieren; einige Varianten scheinen den Rezeptor anders funktionieren zu lassen oder die Bindung der Medikamente zu verändern, obwohl Studien bei Afrikanern und in anderen Gruppen teils widersprüchliche Ergebnisse gezeigt haben. Das CYP2C9-Gen kodiert ein Leberenzym, das mehrere ARB-Medikamente abbaut oder aktiviert. Menschen mit bestimmten Versionen dieses Gens können diese Medikamente zu langsam verstoffwechseln – was das Nebenwirkungsrisiko erhöht – oder zu schnell, was zu unzureichender Blutdruckkontrolle führt. Für alle drei Gene sind Daten aus Afrika knapp, obwohl der Kontinent die größte genetische Vielfalt der Erde aufweist.
Warum genetische Vielfalt in Afrika wichtig ist
Weltweit haben Studien gezeigt, dass genetische Informationen die Blutdruckbehandlung verbessern und Kosten senken können, indem sie Versuch-und-Irrtum-Verschreibungen vermeiden. Zwei große Hindernisse begrenzen diese Vorteile jedoch in afrikanischen Kontexten. Erstens ist pharmakogenetisches Testen – der Einsatz von DNA-Tests zur Auswahl oder Anpassung von Medikamenten – in der Routineversorgung selten verfügbar, hauptsächlich wegen der Kosten, begrenzter Laborkapazitäten und eines Mangels an geschultem Personal. Zweitens basieren die meisten bestehenden genetischen Studien und Datenbanken auf europäischen und asiatischen Populationen. Nur eine Handvoll afrikanischer Gemeinschaften sind in großen globalen Projekten vertreten, wodurch viele Varianten unentdeckt oder schlecht verstanden bleiben. Infolgedessen passen Behandlungsleitlinien und ‚umsetzbare‘ Gen–Medikament-Empfehlungen möglicherweise nicht gut zu afrikanischen Patientinnen und Patienten, und die Übertragung von Daten aus Afroamerikanern oder anderen Gruppen mit gemischter Abstammung kann irreführend sein.
Schritte zu einer persönlicheren Behandlung
Die Autorinnen und Autoren argumentieren, dass Afrika sowohl bessere Umsetzung als auch bessere Entdeckungen braucht. Praktisch könnte ein schrittweiser Ansatz mit einer kleinen Auswahl gut belegter Gen–Medikament-Paare und kostengünstiger Tests beginnen, kombiniert mit einfachen Entscheidungswerkzeugen für Kliniker. Gleichzeitig würden stärkere Investitionen in lokale Forschung, Biobanken und Ausbildung helfen, die Häufigkeit wichtiger Varianten in ACE, AGTR1, CYP2C9 und anderen Genen in den vielen Bevölkerungen des Kontinents zu erfassen. Zusammen könnten diese Maßnahmen die Hypertoniebehandlung von einer Einheitslösung hin zu Ansätzen bewegen, die genetische und klinische Informationen jeder Person nutzen, um sicherere und wirksamere Medikamente auszuwählen. Für Patientinnen und Patienten würde das eine bessere Chance bedeuten, länger und gesünder mit gut eingestelltem Blutdruck zu leben.
Zitation: Gomera, R.T., van Hougenhouck-Tulleken, W., Brand, S.J. et al. Hypertension pharmacogenetics and limitations in Africa – a focus on the ACE, AGTR1 and CYP2C9 genes. J Hum Hypertens 40, 139–146 (2026). https://doi.org/10.1038/s41371-026-01121-0
Schlüsselwörter: Bluthochdruck, Pharmakogenetik, afrikanische Populationen, ACE- und ARB-Medikamente, Präzisionsmedizin