Clear Sky Science · ar
المشهد الجيني لمقاومة الميكروبات للمضادات الحيوية في الهند: نتائج من دراسة مراقبة متعددة الأنواع
لماذا تهمّنا سوبر بكتيريا الهند جميعًا
البكتيريا المقاومة للمضادات الحيوية، أو «السوبر بكتيريا»، تمثل قلقًا عالميًا متزايدًا، لكننا لا نزال نعرف القليل نسبيًا عن كيفية تطوّر هذه الجراثيم وانتشارها في أجزاء كثيرة من العالم. تدرس هذه الدراسة بعناية بكتيريا خطرة من مستشفيات في الهند وتقرأ كامل حمضها النووي لفهم كيف تتغلب على أقوى أدويةنا. تكشف النتائج ليس فقط ما الذي يجعل هذه الميكروبات صعبة القتل، بل تختبر أيضًا ما إذا كانت طرق التحليل السريعة المعتمدة على الحمض النووي يمكن أن تحلّ بشكل موثوق محل الاختبارات المخبرية الأبطأ — وهي مسألة قد تؤثر على طريقة علاج العدوى في كل مكان.
نظرة أقرب على التهابات المستشفيات
جمع الباحثون 266 عينة بكتيرية من مرضى في حالات حرجة في مستشفيات كبيرة بشمالي وغربي الهند بين 2022 و2024. جاءت معظم العينات من الدم، لكن كان هناك أيضًا من البول والتهابات الرئة، وكانت الغالبية من وحدات العناية المركزة حيث المرضى أكثر عرضة للخطر. ركز الفريق على الجراثيم المعروفة بالمشكلات — مثل Escherichia coli وKlebsiella pneumoniae وAcinetobacter baumannii وPseudomonas aeruginosa وStaphylococcus aureus المقاومة للمثيسيلين (MRSA) وEnterococcus المقاومة للفانكوميسين (VRE). لكل عينة، كان الأطباء قد أجروا بالفعل اختبار حساسية قياسيًا للمضادات الحيوية، حيث تُعرَّض البكتيريا للأدوية في المختبر لمعرفة أي الأدوية لا تزال فعالة. ثم قام العلماء بتسلسل جينومات البكتيريا لرسم خريطة مجموعة كاملة من جينات المقاومة ومقارنة ما تنبئ به الحمض النووي بما حدث فعليًا في الأنابيب المختبرية.
عندما تختلف الجينات عن نتائج الأنبوب
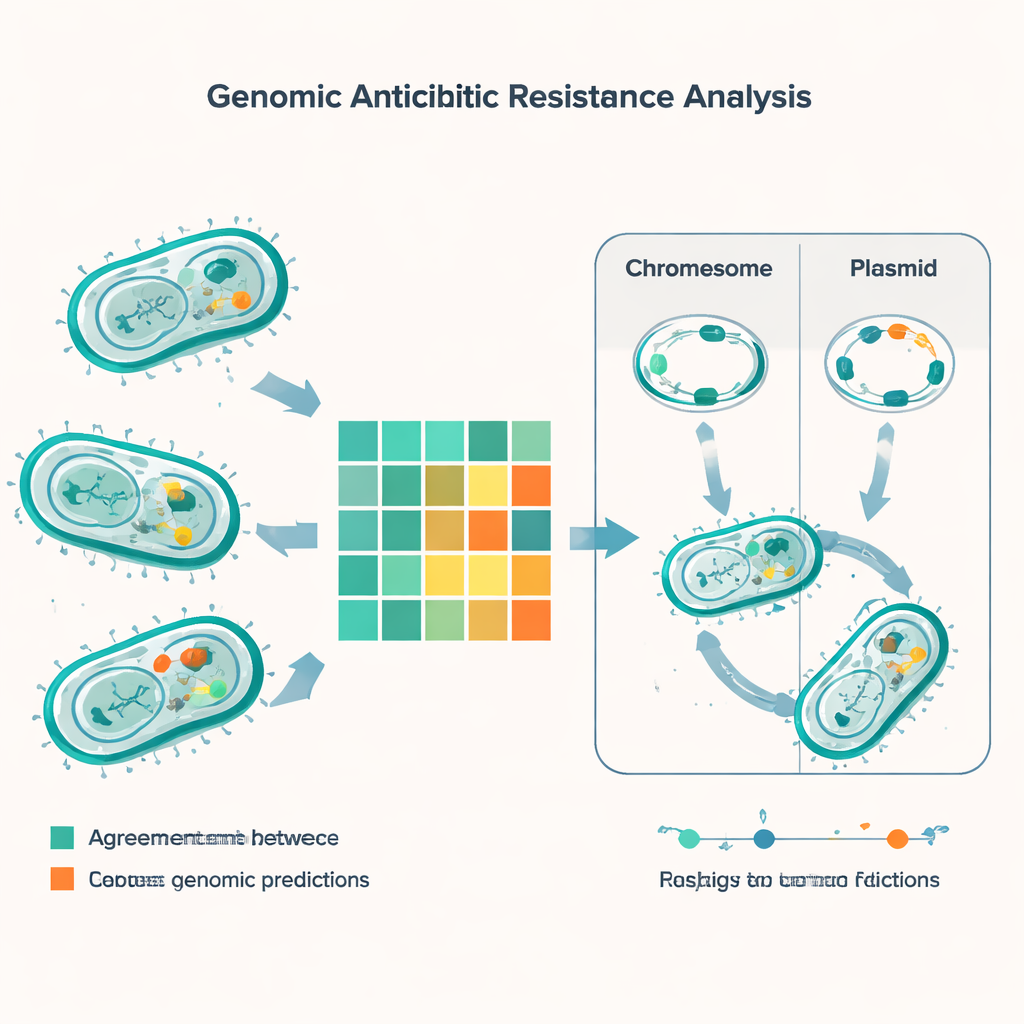
بمقارنة التنبؤات الجينية مع نتائج المختبر لأكثر من 56 مضادًا حيويًا، أجرت الدراسة أكثر من 5000 مقارنة. في معظم الحالات اتفقت الطريقة المعتمدة على الجينوم مع الاختبارات التقليدية، لكن برزت ما يقارب 600 حالة اختلاف. كان النوع الأكثر شيوعًا من الخطأ هو أن الأداة الجينية توقعت أن البكتيريا ستكون مقاومة بينما أظهر الاختبار المخبري أنها ما زالت قابلة للعلاج. حدث ذلك كثيرًا مع أدوية مثل المينوسايكلين والكوليستين والجنتاميسين، لا سيما في E. coli. النوع المعاكس من الخطأ — حيث رأى المختبر مقاومة ولم تفسرها الجينات بوضوح — كان أقل تكرارًا لكنه أكثر إثارة للقلق، لأنه يخاطر بتفويت مقاومة فعلية. ظهرت هذه الاختلافات «الكبيرة جدًا» بشكل ملحوظ في بكتيريا معوية تُسمى الإنتيروكوكس، خاصةً بالنسبة لأدوية شبيهة بالبنسيلين المستخدمة على نطاق واسع وللمركب تريميثوبريم‑سلفاميثوكسازول.
ترسانات خفية داخل حمض البكتيريا النووي
كشف المسح الجيني عن ترسانة كثيفة من جينات المقاومة عبر الأنواع الرئيسية. حملت كل واحدة من مسببات الأمراض سالبة الغرام الشائعة على الأقل جينًا واحدًا لبكتاماز، الذي يمكنه تكسير البنسيلين والأدوية المشتقة منه، وكان لدى العديد من السلالات عدة من هذه الجينات في آن واحد. كانت المسببات المعروفة مثل كاربابينيميزيات نوع NDM — التي تعطل مضادات الحيوية الملاذ الأخير — منتشرة في E. coli وKlebsiella وAcinetobacter وPseudomonas. كما وجدت الدراسة جينات تساعد البكتيريا على النجاة من مضادات حيوية «ببتيدية» قوية مثل الكوليستين، إلى جانب الجين الكلاسيكي mecA الذي يجعل MRSA مقاومًا للمثيسيلين ومجموعات مقاومة الفانكوميسين في الإنتيروكوكس. بمقارنة بصمات DNA المعروفة بأنماط التسلسل، ربط الفريق بعض هذه الجينات بمجموعات جرثومية معروفة عالية الخطورة منتشرة بالفعل في الهند وحول العالم.
تبادل الجينات عبر الحمض النووي المتحرّك
جزء حاسم من القصة لا يكمن فقط في أي جينات تحملها البكتيريا، بل في أين توجد هذه الجينات. تجلس العديد من جينات المقاومة على دوائر صغيرة من الحمض النووي تُدعى البلازميدات، التي يمكن للبكتيريا تبادلها مثل بطاقات التداول. باستخدام برمجيات متخصصة، تنبأ الباحثون بوجود نحو 1400 بلازميد عبر العينات، مع تنوّع خاص في E. coli وKlebsiella. في هذين النوعين، كانت حصة كبيرة من جينات المقاومة — بما في ذلك عدة بكتامازات حرجة — موجودة على البلازميدات، مما يسهل انتقالها بين السلالات وحتى بين الأنواع. كانت صفات مقاومة أخرى مدمجة في كروموسومات البكتيريا، ما يعني أنها قد تستمر حتى لو فقدت البلازميدات. كما قام الفريق بفهرسة عناصر وراثية متنقلة — مقاطع قصيرة من الحمض النووي يمكنها القفز وحمل جينات المقاومة معها — مبرزين مسارًا آخر لانتشار سريع.
ماذا يعني هذا لعلاجات المستقبل
للغير متخصصين، الرسالة المركزية هي أن قراءة حمض البكتيريا النووي يمكن أن تساعد بشكل كبير في مكافحة السوبر بكتيريا، لكن التكنولوجيا ليست مثالية بعد. كانت الأدوات الجينومية تميل إلى «الإفراط» في تشخيص المقاومة، وهو أمر أكثر أمانًا من تفويت سلالة خطرة لكنه قد يدفع الأطباء إلى استخدام أدوية أقوى من اللازم. وفي الوقت نفسه، أظهرت مجموعة أصغر من الحالات أن الاختبارات المخبرية اكتشفت مقاومة لم تستطع قوائم الجينات الحالية تفسيرها بالكامل، ما يبرز نقاط عمياء مهمة في معرفتنا. من خلال بناء خريطة مفصّلة لجينات المقاومة والبلازميدات والعناصر المتنقلة في مستشفيات هندية، تضع هذه الدراسة أساسًا لتشخيصات قائمة على الحمض النووي أسرع وأفضل واستخدام أكثر وعيًا للمضادات الحيوية — ليس في الهند فحسب، بل في أي مكان تهدد فيه السوبر بكتيريا الطب الحديث.
الاستشهاد: Gheewalla, N., Karthikeyan, V., Jadhav, Y. et al. Genomic landscape of antimicrobial resistance in India: findings from a multi-species surveillance study. npj Antimicrob Resist 4, 13 (2026). https://doi.org/10.1038/s44259-026-00185-9
الكلمات المفتاحية: مقاومة مضادات الميكروبات, تسلسل الجينوم, التهابات المستشفيات, البكتيريا المقاومة للأدوية, المقاومة المنتقلة عبر البلازميدات