Clear Sky Science · ar
تعبير خلايا الدم عن cIAP2 يقود الالتهاب وفشل القلب بعد احتشاء عضلة القلب
لماذا تهدئة الالتهاب بعد النوبة القلبية مهمة
النجاة من النوبة القلبية ليست سوى بداية القصة. في الأيام والأسابيع التالية، تتسابق جهاز المناعة في الجسم لتنظيف الأنسجة التالفة وبدء الإصلاح. لكن إذا احتدم هذا الاستجابة الالتهابية أو طال أمدها، فقد تتحول عملية الشفاء المفيدة إلى تلف دائم في القلب وفشل قلبي. تكشف هذه الدراسة عن مفتاح جزيئي داخل خلايا الجهاز المناعي المكوّنة للدم يحافظ على هذا الاشتعال الالتهابي — وتبيّن أن إيقاف هذا المفتاح يمكن أن يحمي القلب في نماذج تجريبية.
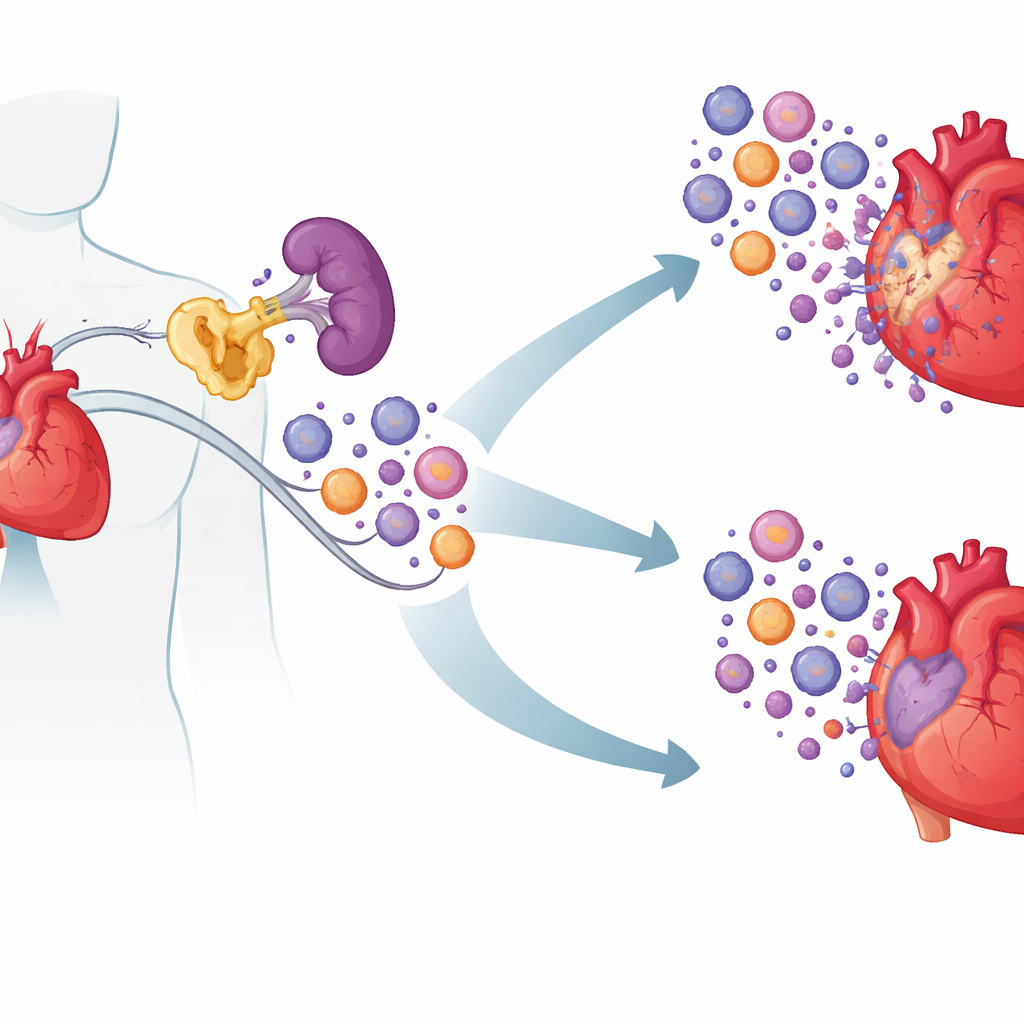
مذنب خفي داخل خلايا المناعة
ركز الباحثون على بروتين يسمى cIAP2، المعروف أساسًا بمساعدته خلايا السرطان على تجنب الموت. باستخدام عينات دم من مرضى يعانون مشاكل قلبية حادة، وجدوا أن مستويات cIAP2 كانت أعلى لدى الأشخاص الذين تعرضوا لنوبات قلبية حديثة ولدى مرضى الفشل القلبي الإقفاري مقارنة بالأشخاص الأصحاء أو المرضى ذوي مرض شرياني تاجي مستقر. وأظهر نسيج القلب من البشر والفئران نفس النمط: قفزت مستويات cIAP2 بعد النوبة القلبية بفاصل زمني قصير، في حين لم يُسجل قريبها cIAP1 نفس الارتفاع. ومن خلال تنقيب مجموعات بيانات التعبير الجيني القائمة، رأى الفريق أن مستويات cIAP2 ارتفعت بالترافق مع جينات مرتبطة بخلايا التهابية من النوع النخاعي العدواني، ما يلمّح إلى أن cIAP2 قد يعزز الاستجابة المناعية بعد النوبة بدلاً من أن يكون مجرد علامة على التلف.
أقل cIAP2، أذى أقل للقلب
لاختبار السببية، قارن الفريق فئرانًا طبيعية بفئران مهندَسة جينيًا تفتقر إلى cIAP2. بعد إحداث نوبة قلبية تجريبية، كانت الحيوانات التي لا تملك cIAP2 تبدو عليها ندبات أصغر، ووظيفة ضَخّ أفضل، واحتقان رئوي أقل، وكلها علامات على قلوب أكثر صحة. ظهرت هذه الفوائد لدى الذكور والإناث على حد سواء. أظهرت الميكرоскопيا خلايا قلبية عضلية قلّما تموت في المناطق الحدودية الحرجة، وكشفت التحليلات الجزيئية عن مستويات أقل لمؤشرات الإجهاد وإعادة التشكّل بعد أسابيع. وبالمقابل، لم يوفر تعطيل cIAP1 نفس الحماية وقد يفاقم النتائج في بعض الظروف، مما يشير إلى دور ضار ومميز لـ cIAP2 في هذا السياق.
دور الطحال كمستودع التهابي
اتضح أن النقطة الحاسمة كانت مكان عمل cIAP2. من خلال تبديل نخاع العظم بين فئران طبيعية وفئران خالية من cIAP2، أظهر الباحثون أن cIAP2 داخل الخلايا المكوِّنة للدم (الدموية) قاد جزءًا كبيرًا من الضرر. عندما افتقرت الخلايا المناعية إلى cIAP2 بينما كان بقية الجسم طبيعيًا، كانت القلوب أكثر حماية؛ أما التبديل المعاكس فزاد الضرر. عند تكبير الملاحظة على أعضاء المناعة، وجدوا أنه بعد النوبة القلبية يعمل الطحال كمستودع ينتج الخلايا النخاعية — العدلات، الوحيدات الالتهابية، والخلايا التغصنية — التي تتدفق بعد ذلك إلى القلب. في الفئران التي تفتقر إلى cIAP2، كانت هذه الخلايا النخاعية الطحالية أقل عددًا وأكثر ميلًا للموت، بينما لم تتأثر الخلايا اللمفاوية إلى حد كبير. كما خفتت الإشارات المرتبطة بمسارات الالتهاب، مما يشير إلى أن cIAP2 عادةً ما يساعد الخلايا النخاعية على البقاء والاستمرار في الاستجابة لإشارات الخطر.
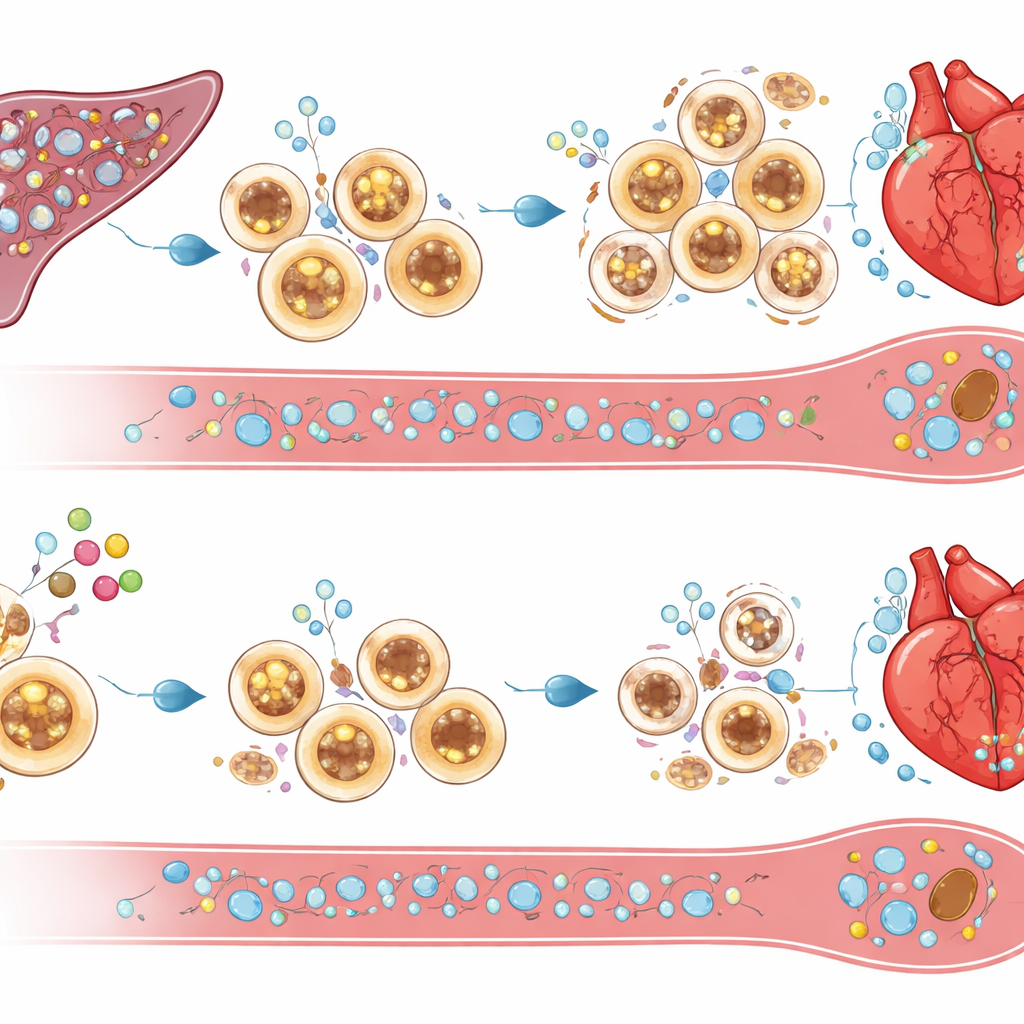
تحويل إشارات البقاء إلى تنظيف ذاتي الحدود
ما الذي يقتل الخلايا الالتهابية الزائدة حينما يغيب cIAP2؟ تشير الدراسة إلى جزيئات مميتة مثل TRAIL ومستقبله DR5، إلى جانب إشارات مرتبطة بـ TNF، التي ارتفعت في الطحال ونخاع العظم لدى الفئران الخالية من cIAP2 بعد النوبة. حجب TRAIL تجريبيًا أنقذ خلايا الطحال من الموت، أعاد التدفق الكثيف لخلايا المناعة إلى القلب، وألغى الفوائد الوظيفية لفقدان cIAP2. وهذا يوحي بأن cIAP2 عادةً ما يحمي الخلايا النخاعية من هذه الإشارات المميتة، مما يسمح بتراكمها وإطالة الالتهاب. بدون cIAP2، تقصّ هذه الإشارات مستودع الطحال، مقصيةً إمداد الخلايا العدوانية التي كانت ستغمر القلب المصاب.
استهداف المفتاح دوائيًا لعلاجات مستقبلية
ومن المهم أن الفريق أظهر أن هذا المسار يمكن استهدافه بفئة موجودة من الجزيئات الصغيرة المعروفة بمحاكيات Smac، والتي تُدرس حاليًا في السرطان. باستخدام المركّب LCL161، تسببوا بشكل انتقائي في تحلل بروتينات cIAP في خلايا المناعة الطحالية فورًا بعد النوبة القلبية، دون استنزاف البروتينات الواقية في نسيج القلب ذاته. كان لدى الفئران المعالجة خلايا التهابية دائرية أقل، وندوب أصغر، ووظيفة قلبية أفضل، وبقاء محسّن مقارنة بالحيوانات غير المعالجة. جرعة واحدة منخفضة مُعطاة بعد يوم من النوبة كانت كافية لتحريض موت خاضع للسيطرة للخلايا النخاعية الطحالية، وزيادة مستويات TRAIL محليًا، وتقليل التهاب القلب، بينما عادت أعداد الخلايا المناعية الإجمالية خلال أربعة أسابيع. مجتمعة، تضع هذه النتائج cIAP2 كعامل بقاء مركزي للخلايا الالتهابية بعد إصابة القلب وتقترح أن تثبيطًا قصير المدى وموجهًا لـ cIAP2 قد يوفر نهجًا شبيهًا بالعلاج المناعي للوقاية من فشل القلب بعد النوبة القلبية.
الاستشهاد: Smyth, D., Zhang, L., Al-Khalaf, M. et al. Hematopoietic expression of cIAP2 drives inflammation and heart failure after myocardial infarction. Nat Cardiovasc Res 5, 246–261 (2026). https://doi.org/10.1038/s44161-026-00782-x
الكلمات المفتاحية: احتشاء عضلة القلب, الالتهاب, خلايا المناعة, فشل القلب, محاكٍ لـ Smac