Clear Sky Science · ar
مقارنة بين استجابات الجهاز المناعي الفطرية والمكتسبة لإصابة المفصل أثناء بداية وتقدم التهاب المفاصل التنكسي بعد الصدمة في نماذج فأرية شائعة
لماذا لا تنتهي إصابات المفاصل دائماً بنفس الطريقة
يتطور التهاب المفاصل التنكسي المؤلم والمزمِن لدى كثير من الأشخاص الذين يمزقون أربطة الركبة أو يلحقون ضرراً بالغضروف الهلالي، بينما لا يحدث ذلك لآخرين عانوا إصابات مشابهة للغاية. يطرح هذا العمل على الفئران سؤالاً بسيطاً لكنه مهم: إلى جانب الضرر الميكانيكي، ما الذي يحدث داخل المفصل ويدفع بعض الإصابات نحو التهاب مفاصل مزمن بينما يشفى البعض الآخر؟ من خلال تتبُّع الخلايا المناعية مع مرور الوقت بعد أنواع مختلفة من إصابات الركبة، يُظهر الباحثون أن دفاعات الجسم الالتهابية نفسها يمكن أن تساعد على التنبؤ، وربما تُدفع، ما إذا كان سينشأ التهاب المفاصل التنكسي بعد الصدمة أم لا.
إصابات ركبة مختلفة، مصائر بعيدة المدى مختلفة
استخدم الفريق عدة نماذج فأرية راسخة تحاكي إصابات الركبة الشائعة لدى البشر. ألحقت بعض الإجراءات ضرراً بالرباط الصليبي الأمامي (ACL)، الذي يثبت الركبة، إما جراحياً أو عن طريق تمزق ميكانيكي مسيطر عليه. جراحة أخرى سببت عدم استقرار في الغضروف الهلالي الإنسي، وهو الوسادة الواقية على الجانب الداخلي للمفصل. تضمّت مجموعتا مقارنة إما عملية وهمية، حيث فُتح المفصل لكن تُركت التراكيب الرئيسية سليمة، أو التواء خفيف في الرباط الصليبي الأمامي ضمّن إجهاداً لكنه لم يسبب تمزقاً. على مدى عشرة أسابيع، فحص الباحثون أنسجة المفصل متكررة تحت المجهر لتقييم تآكل الغضروف، وتغيرات العظم، والالتهاب في بطانة المفصل.
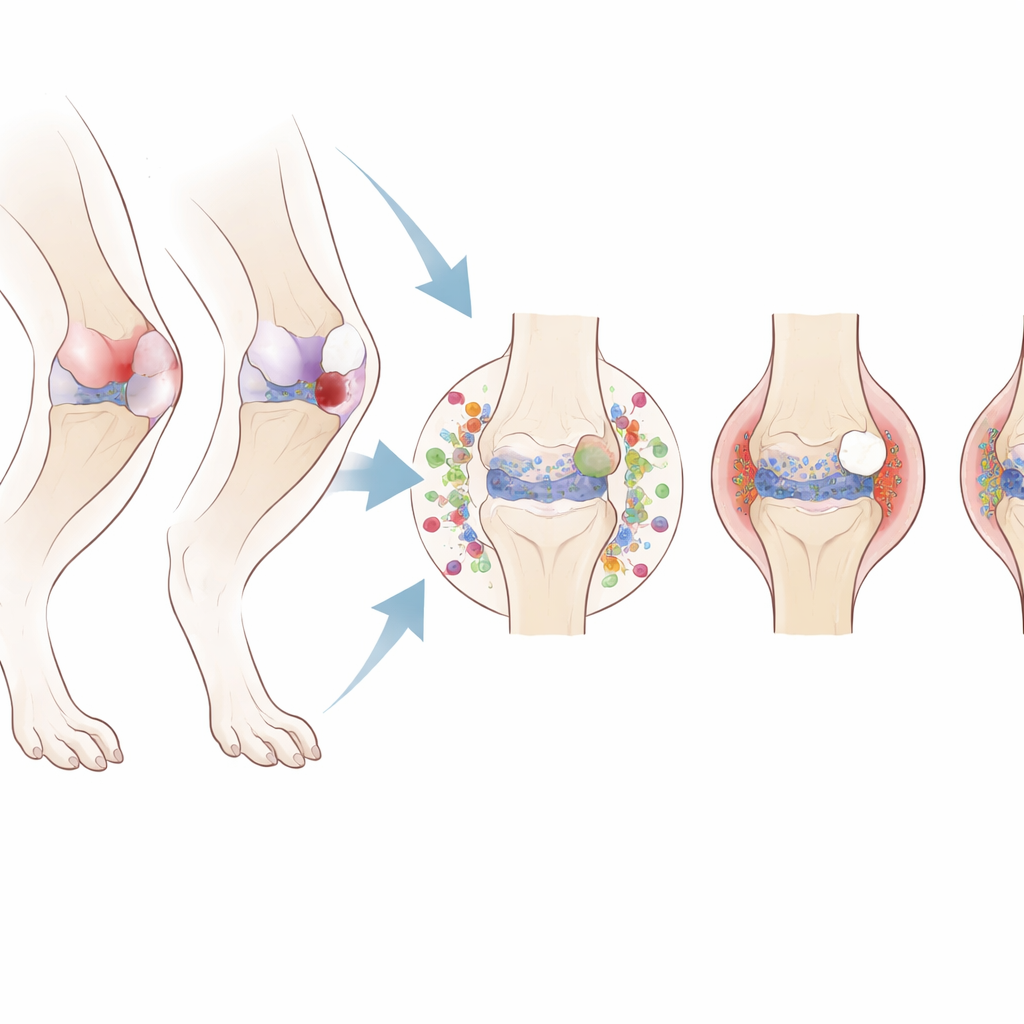
كيف يتداعى المفصل ببطء
تَبِعَت التغيرات التركيبية في الركبة أنماطاً مميزة اعتماداً على النسيج المصاب. أحدث كل من تمزقات الرباط الصليبي الأمامي الجراحية وغير الجراحية ضرراً سريعاً وشديداً في الغضروف، ونموات عظمية على حافة المفصل، وتآكلاً في واجهة العظم والغضروف. بالمقابل، أدى إصابَة الغضروف الهلالي إلى تآكل أغشية غضروفية أبطأ وأخف لكن مع زيادة سماكة وتصلب في العظم الأساسي. تسببت الجراحة الوهمية والالتواء غير الممزق للرباط بتغيرات طفيفة تظهر متأخرة فقط. تشير هذه النتائج إلى أن مجرد فتح المفصل أو تحميله لفترة قصيرة لا يكفي لتحفيز التهاب مفاصل تنكسي بعد الصدمة كامِل؛ فهناك حاجة إلى ضرر كبير إما في الرباط الصليبي الأمامي أو في الغضروف الهلالي.
الجهاز المناعي ينتقل إلى المفصل
لفهم الآليات البيولوجية وراء هذه النتائج المختلفة، استخدم الباحثون قياس التدفق الخلوي (الفلوسايتومترية)—وهي طريقة متقدمة لعد الخلايا—لتتبُّع الخلايا المناعية في بطانة المفصل، والعقد اللمفاوية المجاورة، والطحال، ونخاع العظم. تسببت جميع الإصابات في بعض الالتهاب المبكر، لكن المفاصل المهيئة لحدوث التهاب المفاصل أظهرت استجابة أقوى وأكثر استدامة بكثير. فور إصابة الرباط الصليبي الأمامي أو الغضروف الهلالي، خرج عدد كبير من الوحيدات الدموية المتجوّلة—وهي خلايا سلف يمكن أن تتحول إلى البلعميات الالتهابية—من نخاع العظم والطحال وظهرت في بطانة الغشاء الزلالي للركبة المصابة. هناك اعتنقت حالة التهابية مؤيدة للالتهاب، تُسمى شبيهة M1، وبقيت مرتفعة لأسابيع. في الوقت نفسه، تراكمت مجموعات معينة من خلايا T المساعدة المرتبطة بملف مناعي أكثر عدوانية (التي تُعرف غالباً باسم Th1 وTh17) في المفصل، خاصة بعد تمزق الرباط الصليبي الأمامي.
حريق محلي، تسرب محدود
قد يتوقع المرء أن تنتشر مثل هذه الاستجابة القوية في جميع أنحاء الجسم، لكن الدراسة وجدت أن معظم النشاط بقي بالقرب من المفصل المصاب. كانت التغيرات في الخلايا المناعية داخل الطحال ونخاع العظم البعيد عادة قصيرة الأمد، بينما أظهر الغشاء الزلالي والعقدة اللمفاوية المصروفة بجانب الساق المصابة أوضح وأطول التحولات. ومن المثير للاهتمام أن طريقة إصابة الرباط الصليبي الأمامي—سواء بالجراحة أو بالتحميل الميكانيكي—كان لها أثر أقل بكثير من أي نسيج تضرر. تصرفت نماذج تمزق الرباط الصليبي الأمامي بشكل متشابه مع بعضها وبشكل مختلف إلى حد كبير عن نموذج الغضروف الهلالي، مما يؤكد أن «ما تُصاب به» أهم من «كيف تُصاب به» في تشكيل الاستجابة المناعية ونمط تلف المفصل في نهاية المطاف.
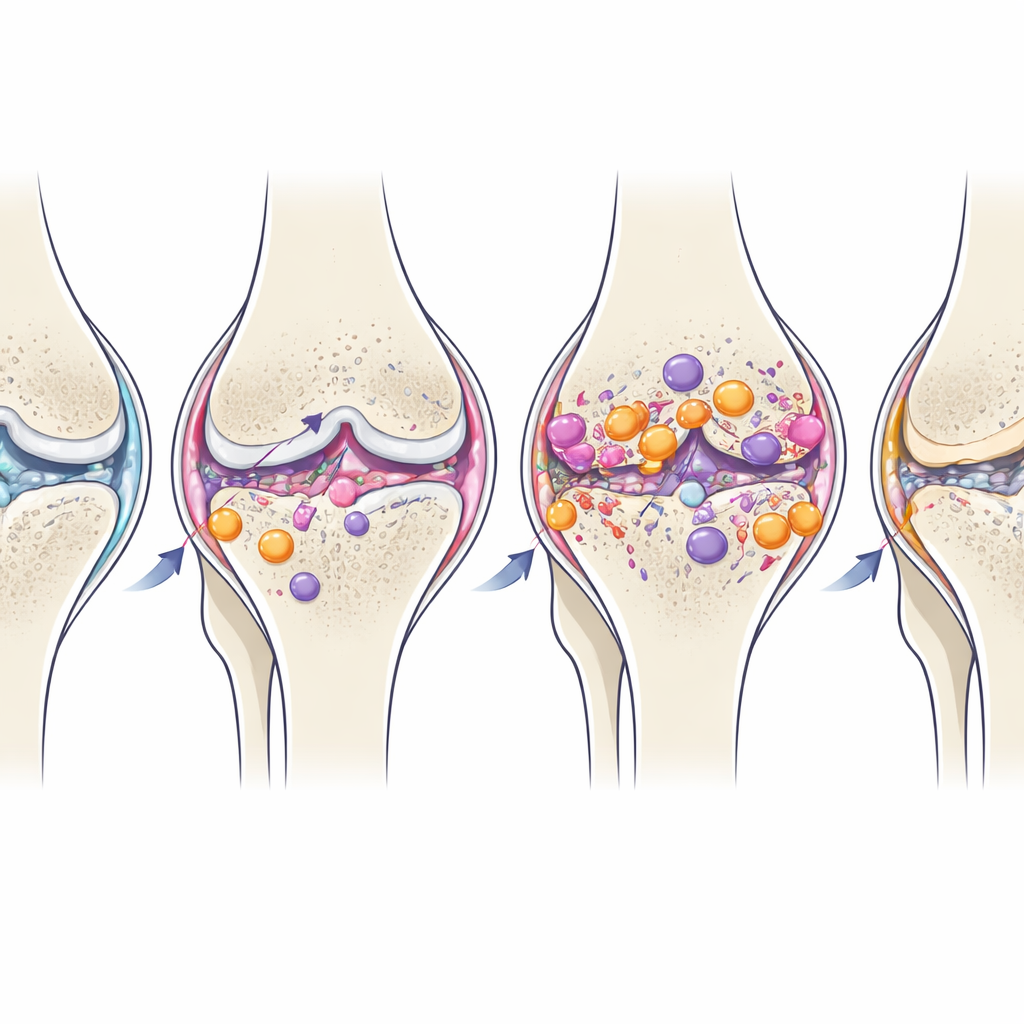
متى يتحول الالتهاب من معين إلى مضر
مع الوقت، تحوّل بعض البالعات المقيمة في المفصل تدريجياً نحو ملف أكثر مهدئاً، شبيه بـM2، على الرغم من استمرار تفاقم التلف البنيوي. هذا التحول الطبيعي المتأخر يوحي بأن المفصل يحاول حل الالتهاب، لكن في حالات التهاب المفاصل التنكسي بعد الصدمة يكون الأوان قد فات أو تكون الاستجابة ضعيفة للغاية لمنع فقدان الغضروف المستمر وإعادة تشكيل العظم. يشير الارتفاع المستمر في خلايا T من نوع Th17 داخل المفصل، طويلاً بعد الإصابة الأولية، إلى أن هذه الخلايا قد تُسهم في إبقاء بيئة التهابية متقدة.
ماذا يعني هذا للركب المصابة
للقارئ العام المتساءل لماذا يشفى إصابة رياضية عند شخص ويصبح لدى آخر مشكلة مدى الحياة، يقدم هذا العمل فهماً محورياً: تستطيع الاستجابة المحلية المبكرة للجهاز المناعي للإصابة أن تساهم في تحديد مصير المفصل. في هذه النماذج الفأرية، تميزت الإصابات التي أدت في نهاية المطاف إلى التهاب المفاصل التنكسي بعد الصدمة بتدفق قوي ومطوَّل من الوحيدات والبلعميات الالتهابية المستحثة وانحراف في استجابة خلايا T المساعدة في داخل وحول الركبة المصابة، مع مشاركة كلية لجسم ضئيلة إلى معتدلة فقط. تشير هذه النتائج إلى استراتيجيات علاجية جديدة تتجاوز الجراحة والتأهيل—مثل الأدوية الموقوتة التي تعيد توازن الخلايا المناعية المقيمة في المفصل في الأيام والأسابيع التالية للإصابة، ما قد يقلل احتمال تحول التواء أو تمزق سيئ إلى التهاب مفاصل تنكسي مزمن.
الاستشهاد: Haubruck, P., Colbath, A.C., Blaker, C.L. et al. Comparison of innate and adaptive immune responses to joint injury during the onset and progression of post-traumatic osteoarthritis in common murine models. Sci Rep 16, 9767 (2026). https://doi.org/10.1038/s41598-026-40338-4
الكلمات المفتاحية: التهاب المفاصل التنكسي بعد الصدمة, إصابة الركبة, التهاب المفصل, خلايا مناعية, نموذج فأري