Clear Sky Science · ar
تسريب محاور الشعب الهوائية لمثبطات PD-1 مع العلاج الكيميائي يحسّن البقاء دون تقدم في سرطان الرئة غير صغير الخلايا المتقدّم: دراسة مجموعة مستقبلية
لماذا تهم هذه الاستراتيجية الجديدة لسرطان الرئة
بالنسبة لكثير من المصابين بسرطان الرئة المتقدّم، جلبت أدوية العلاج المناعي الحديثة أملاً جديداً — لكنها لا تؤثر على الجميع وقد تسبب آثاراً جانبية خطيرة. تستكشف هذه الدراسة طريقة مختلفة لإعطاء نوع واسع الاستخدام من العلاج المناعي يُسمى مثبطات PD-1، عبر إرسال الدواء مباشرة إلى الشرايين التي تغذي ورم الرئة بدلاً من الحقن الوريدي التقليدي في الذراع. طرح الباحثون سؤالاً بسيطاً لكنه مهمّاً: هل يمكن للتوصيل الأكثر دقة أن يحسّن فاعلية العلاج من دون أن يزيد مخاطره؟
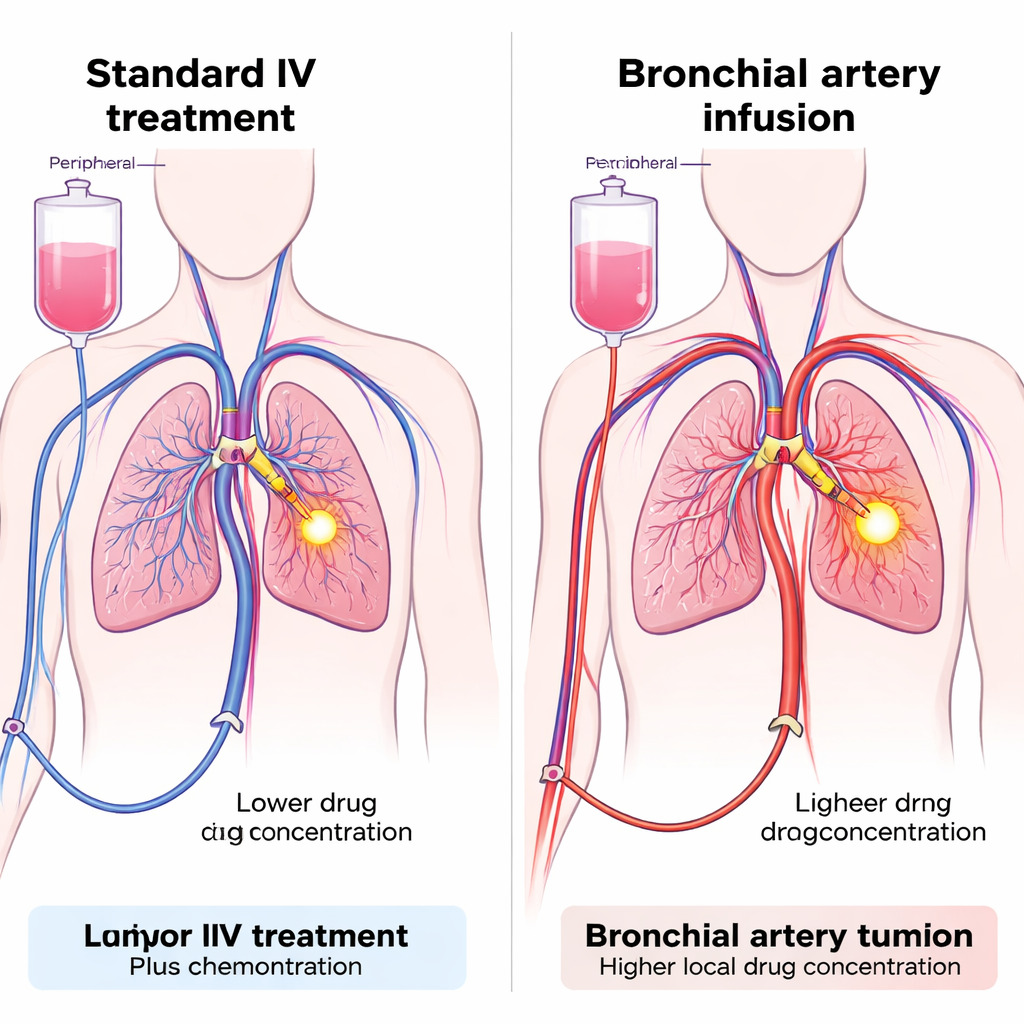
نظرة أقرب على نوع شائع من السرطان
سرطان الرئة غير صغير الخلايا (NSCLC) هو الشكل الأكثر شيوعاً من سرطان الرئة وواحد من الأسباب الرئيسة لوفيات السرطان عالمياً. تساعد الأدوية التي تحجب PD-1، وهو إشارة كبح على خلايا الجهاز المناعي، على أن يتعرف الجهاز المناعي على الخلايا السرطانية ويهاجمها. تُعد هذه الأدوية، غالباً بالمشاركة مع العلاج الكيميائي، من العلاج القياسي للحالات المتقدّمة من NSCLC. ومع ذلك، يزداد مرض كثير من المرضى رغم العلاج، ويصاب بعضهم بمضاعفات مناعية مثل التهاب الرئة أو اضطرابات كبدية أو تفاعلات جلدية. قد يكون أحد الأسباب أنه عند إعطاء الدواء عبر وريد، ينتشر في الجسم كله، فيصل إلى الورم بكمية أقل من المثلى بينما يتعرّض باقي الجسم للجرعة الكاملة.
إيصال الدواء مباشرة إلى إمداد الدم للورم
اختبر الفريق تقنية تُسمى تسريب محاور الشعب الهوائية (BAI)، التي تستخدم قثطاراً دقيقاً يُمرر عبر شريان في الساق للوصول إلى الشرايين التي تغذي ورم الرئة. وبمجرد وضعه في المكان المناسب، يمكن حقن كلٍّ من العلاج الكيميائي ومثبط PD-1 مباشرة في تلك الأوعية، ليغمروا منطقة الورم بجرعة موضعية عالية مع تقليل ما يتسرب إلى الدورة الدموية العامة. تُستخدم BAI بالفعل في بعض المستشفيات لإيصال العلاج الكيميائي إلى أورام رئوية صعبة، لكن استخدامها لإعطاء العلاج المناعي جديد. صمم الباحثون دراسة مجموعة مستقبلية شملت 47 مريضاً مصاباً بـNSCLC متقدّم لم يستجب جيداً للعلاج الأولي القياسي. تلقى جميع المرضى العلاج الكيميائي عبر BAI؛ والفرق الرئيسي كان في طريقة إعطاء مثبط PD-1 — إما عبر الشرايين المغذية للورم (مجموعة BAI) أو بالطريقة الوريدية المعتادة (المجموعة الوريدية).
تحكم أفضل في الورم مع التوصيل المستهدف
عند المتابعة بعد ستة أشهر، كان لدى المرضى الذين تلقوا مثبط PD-1 عبر BAI تحكماً أكبر في المرض. شهد ما يقرب من نصف مجموعة BAI (47.8%) تقلصاً في الأورام بما يلبّي معايير الاستجابة الرسمية، مقارنةً بـ16.7% فقط في المجموعة الوريدية القياسية. وعند احتساب المرض المستقر، تم التحكم في السرطان لدى 73.9% من مرضى BAI، مقابل 41.6% في المجموعة الوريدية. كانت فترة الخلو من التقدم — الوقت قبل أن يبدأ السرطان بالنمو مجدداً — أطول أيضاً مع BAI: متوسط 11.1 شهراً مقابل 6.6 شهور للعلاج الوريدي. أظهر البقاء الكلي اتجاهًا لصالح BAI (17.9 مقابل 15.2 شهراً)، رغم أن حجم الدراسة كان صغيراً بحيث لا يمكن إثبات هذا الفرق بشكل قاطع.
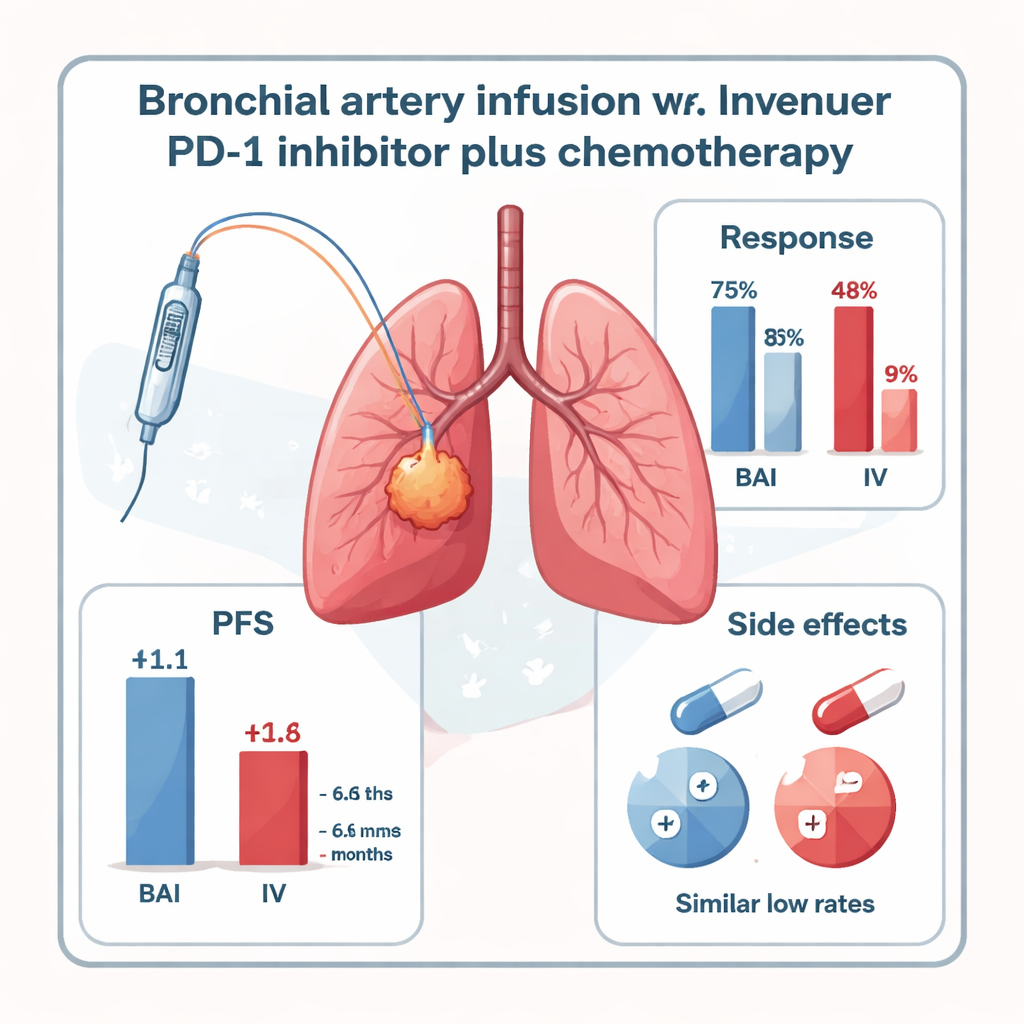
السلامة وحدود الدراسة
من المهم للمرضى والأطباء أن إدخال مثبط PD-1 مباشرة في شرايين الشعب الهوائية لم يظهر أنه زاد من خطورة العلاج. لم يُسجل أي أثر جانبي شديد (الدرجة 3–4) مرتبط بالعلاج في أي من المجموعتين. حدث التهاب رئوي مناعِي (pneumonitis) خفيف إلى معتدل بمعدلات منخفضة مماثلة في كلتا المجموعتين، وكانت الآثار الجانبية الأخرى مثل الغثيان أو تغيرات مؤقتة في نظم القلب أو مشكلات الغدة الدرقية غير شائعة ويمكن إدارتها بالرعاية الداعمة. ومع ذلك، للدراسة حدود: شملت 47 مريضاً فقط في مركز واحد، لم تكن عشوائية، وضمّت بالأساس نوعاً محدداً من سرطان رئة مخطط مركزياً من النوع الحرشفي مع شرايين تغذية مرئية بوضوح. هناك حاجة إلى تجارب أكبر وأكثر تنوّعاً لتأكيد ما إذا كانت هذه النتائج ستثبت نفسها.
ماذا قد يعني هذا لمستقبل رعاية سرطان الرئة
لغير المتخصص، الرسالة هي أن طريقة توصيل الدواء قد تكون مهمة تقريباً مثل اختيار الدواء نفسه. من خلال توجيه العلاج المناعي مباشرة إلى أوعية الدم التي تغذي ورم الرئة، بدا أن الأطباء في هذه الدراسة تمكنوا من إبقاء السرطان تحت السيطرة لفترة أطول من دون إضافة مخاطر جسيمة. وبينما تظل هذه الطريقة تجريبية وتتطلب معدات وخبرة متخصصة، فإنها تشير إلى مستقبل يكون فيه العلاج موجهًا ليس فقط على المستوى الجزيئي، بل أيضاً على مستوى تدفّق الدم والتشريح. وإذا أكدت تجارب عشوائية أكبر النتائج، فقد يصبح تسريب محاور الشعب الهوائية للعلاج المناعي خياراً قيماً للمرضى الذين توقف مرضهم المتقدّم عن الاستجابة للعلاج القياسي.
الاستشهاد: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
الكلمات المفتاحية: سرطان الرئة غير صغير الخلايا, العلاج المناعي, مثبط PD-1, تسريب محاور الشعب الهوائية, توصيل دوائي مستهدف