Clear Sky Science · ar
الوظائف المناعية والمضادة للفيروسات الفطرية المرتبطة بتآكل مستودع فيروس HIV بعد علاج مضاد لـ PD-1
لماذا تهم هذه الدراسة
يمكن لأدوية HIV الحديثة أن تبقي الفيروس تحت السيطرة لعقود، لكنها لا تستطيع القضاء عليه تمامًا. توجد مجموعة صغيرة من الخلايا المصابة كـ "مستودع" كامنة في الجسم، جاهزة لإعادة تنشيط العدوى إذا توقف العلاج. تستكشف هذه الدراسة ما إذا كان نوع من أدوية المناعة المضادة للسرطان التي "تخفف الفرامل" عن جهاز المناعة يمكن أن يساعد أيضًا في تصغير هذا المستودع الخفي لفيروس HIV وتشير إلى دلائل بيولوجية قد تُخبرنا بمن سيستفيد أكثر.
فيروس خفي ودواء من نوع جديد
الأشخاص المصابون بفيروس HIV يتناولون اليوم غالبًا العلاج المضاد للفيروسات الرجعية (ART)، الذي يخفض الفيروس في الدم إلى مستويات منخفضة للغاية لا تُكتشف. ومع ذلك يستمر الفيروس في مجموعة صغيرة من الخلايا المناعية، ومعظمها خلايا CD4 الذاكرية، حيث يظل صامتًا وخارج نطاق الأدوية. تعرض العديد من هذه الخلايا بروتينًا سطحيًا يسمى PD-1، وهو جزء من نظام فرامل يمنع عادة جهاز المناعة من ردود الفعل المفرطة. حوّلَت أدوية السرطان التي تحجب PD-1 علاج عدة أورام عن طريق إيقاظ الخلايا المناعية مجددًا. وبما أن PD-1 يوجد أيضًا على الخلايا الحاضنة لفيروس HIV وعلى الخلايا المكافحة للفيروس المتعبة، تساءل الباحثون عما إذا كانت نفس الأدوية قد تساعد في تخفيف قبضة HIV.
تجربة على أشخاص مصابين بـ HIV والسرطان معًا
في هذه الدراسة، تلقى 30 بالغًا يعيشون مع HIV وأنواع مختلفة من السرطان المضاد للأجسام المضادة المحجِبة لـ PD-1 بيمبروليزوماب كل ثلاثة أسابيع، بالإضافة إلى علاجهم المضاد للفيروسات الرجعية المعتاد. كان العلاج آمنًا بشكل عام، وحقق بعض المشاركين استجابات جزئية أو كاملة للأورام. جمع الباحثون الدم قبل العلاج وبعد 24 ساعة، وبعد أسبوع، وعند نهاية العلاج التي قد تكون بعد عدة أشهر. قاسوا حمض نووي HIV داخل الخلايا المناعية كمؤشر على المستودع الكامن، وRNA الفيروس كدليل على النشاط الفيروسي، ومجموعة غنية من إشارات المناعة باستخدام تسلسل RNA وقياسات بروتينية وتحليلات خلوية مفردة. 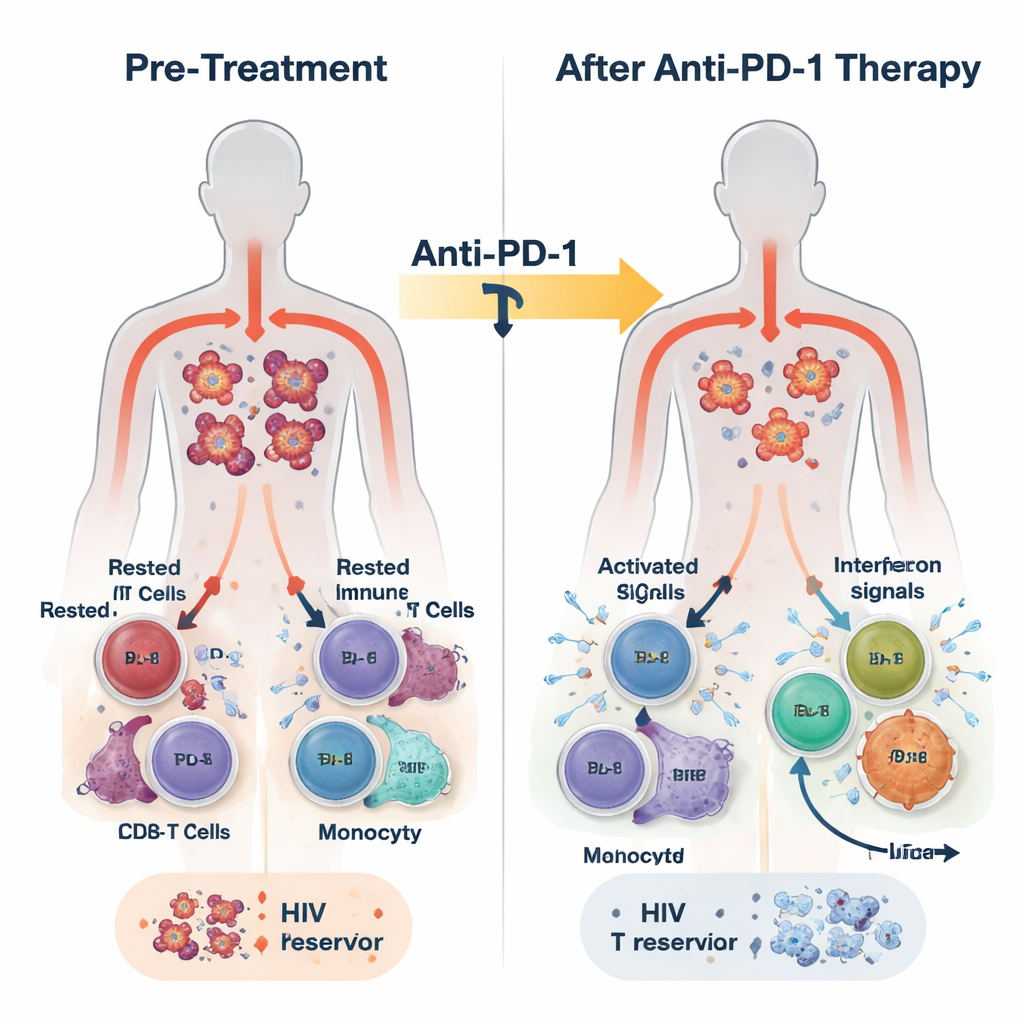
"إنذار" مضاد للفيروسات مبكر لدى بعض المشاركين
خلال 24 ساعة فقط من الجرعة الأولى، أظهر دم معظم المشاركين اندفاعًا في نشاط المناعة الفطرية. ارتفعت مستويات الرسل الالتهابيين مثل الإنترفيرونات (جزيئات الإنذار المضادة للفيروسات التقليدية في الجسم) وIL-6، بينما انخفضت جزيئة مثبطة تُدعى TGF-beta. في الوقت نفسه، شُغّلت برامج جينية مرتبطة بالدفاع المضاد للفيروسات، ونشاط الخلايا الوحيدة (المونوسايت)، ووظيفة الخلايا CD8 التائية الفاعلة عبر خلايا الدم البيضاء. كشف التحليل الدقيق أن هذه الاستجابة لم تكن متجانسة. بنهاية العلاج، تمكن الباحثون من تقسيم المشاركين إلى مجموعتين بناءً على قوة واستمرار نشاط جينات محفزة بالإنترفيرون (ISG): مجموعة ISG-عالية حافظت على هذه البرامج المضادة للفيروسات، ومجموعة ISG-منخفضة تلاشت فيها هذه البرامج.
ربط أنماط المناعة بانكماش مستودعات HIV
بدأ المشاركون في مجموعة ISG-عالية بكميات أدنى من حمض نووي HIV في خلايا CD4 T مقارنة بمجموعة ISG-منخفضة، وواصلوا تجارب انخفاض إضافي يقارب الضعف في هذا المستودع الكامن مع مرور الوقت. كما كانوا يميلون إلى إظهار خلايا CD4 أقل قدرة على إيقاظ HIV في اختبارات المختبر بنهاية العلاج. بالمقابل، أظهر أفراد مجموعة ISG-منخفضة تغيرًا طفيفًا أو لا تغيير في حمض نووي HIV وغالبًا ما كان لديهم المزيد من الخلايا التي يمكن تحفيزها لإنتاج RNA الفيروسي. قدمت دراسات خلوية مفردة عالية الدقة صورة آلية: زاد مجموعة فرعية من الخلايا الوحيدة بسرعة من التعبير الجيني المضاد للفيروسات؛ توسعت خلايا CD8 التائية المحددة لـ HIV وأصبحت أكثر تكاثرًا؛ وبعض فئات خلايا CD4 التائية رفعت دفاعاتها المضادة للفيروسات بينما تراجعت فئات مرتبطة بترجمة فيروسية مستمرة. أكدت تجارب على خلايا متبرعين أصحاء أن تنشيط مستقبلات الفطرة أو مسارات الإنترفيرون يمكن أن يعزز البروتينات المضادة للفيروسات في خلايا CD4 ويقلل قابليتها للإصابة بفيروس HIV. 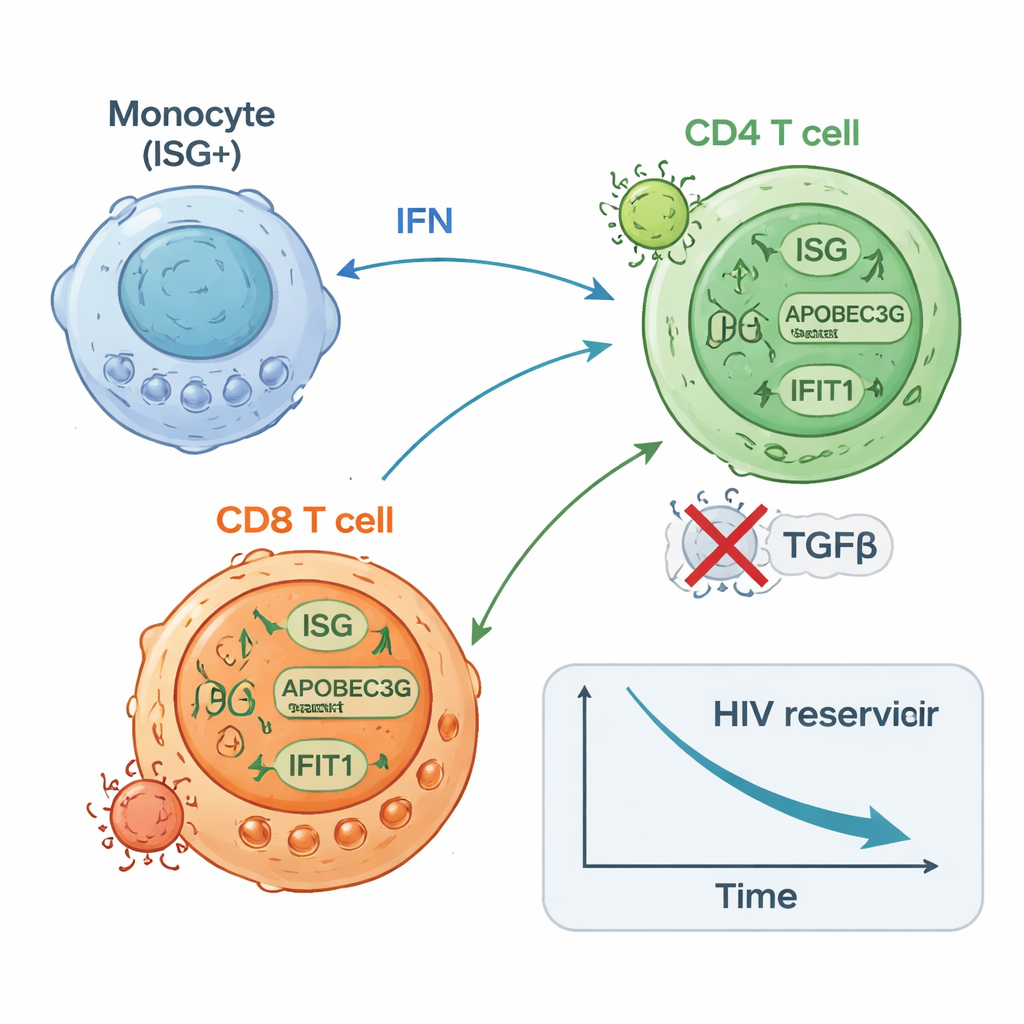
دلائل لاختيار وتحسين العلاجات المستقبلية
من المثير أن أنماط الجينات المضادة للفيروسات نفسها التي شوهدت في مجموعة ISG-العالية تظهر أيضًا في دم بعض الأشخاص المصابين بأنواع أخرى من السرطان أو العدوى، مما يشير إلى أن حالة مناعية "مهيأة" بطبيعتها قد توجد لدى شريحة من الأفراد. في هذه الدراسة، ارتبطت تلك الحالة المهيأة — المعرفة ببرامج إنترفيرون قوية في الخلايا النخاعية والخلايا التائية ونشاط منخفض لمسارات تنظيمية مثل إشارات WNT وTGF-beta — بكل من تحكم أكثر أمانًا في مستودع HIV وميزات مرتبطة بنتائج سرطانية أفضل في تجارب أخرى. يقترح المؤلفون أن الجمع بين حجب PD-1 مع تعزيزات زمنية مدروسة لمسارات الإنترفيرون، أو مع أدوية تحجب TGF-beta، قد يعزز أكثر تقليل مستودع HIV مع الاستمرار في السيطرة على السرطان.
ماذا يعني هذا للأشخاص المصابين بـ HIV
هذه الدراسة لا تقدم علاجًا شافيًا حتى الآن، ولا تزال أدوية حجب PD-1 علاجات قوية من الأفضل الاحتفاظ بها للحالات الخطيرة مثل السرطان. لكنها تقدم دليلًا مهمًا على أن رفع الفرامل المناعية لفترة وجيزة يمكن أن يحفز استجابة مضادة للفيروسات سريعة ومنسقة تقلص بشكل ملموس تجمع الخلايا المصابة بـ HIV لدى بعض الأفراد المتناولين ART. والأهم من ذلك، تحدد الدراسة مجموعة من بصمات مناعية في الدم قد تسمح للأطباء بتحديد الأشخاص الأرجح أن يستفيدوا من مثل هذه المقاربات وتصميم استراتيجيات تركيبية تدفع الجهاز المناعي إلى كشف وإزالة المزيد من مخابئ HIV الأخيرة.
الاستشهاد: Talla, A., Azevedo, J.L.L.C., Latif, M.B. et al. Innate antiviral and immune functions associated with the HIV reservoir decay after anti-PD-1 therapy. Nat Med 32, 505–517 (2026). https://doi.org/10.1038/s41591-025-04139-y
الكلمات المفتاحية: مستودع HIV, حجب PD-1, استجابة الإنترفيرون, المناعة المناعية ضد السرطان, العلاج المضاد للفيروسات الرجعية