Clear Sky Science · ar
العلاج الخلوي المزدوج المأخوذ من النسيج الدهني يعزز تكوّن الشرايين والحفاظ على الأطراف من خلال التكامل الوعائي في إقفار الطرف الحاد
إنقاذ الأطراف عبر نمو أوعية دموية جديدة
عندما تسد الشرايين في الساقين ببطء، قد يصاب الأشخاص بألم مدمر، وقُرح عنيدة، وقد يواجهون حتى البتر. هذه المرحلة الشديدة، المسماة إقفار الطرف الحاد، يصعب علاجها بشكل ملحوظ لأن العديد من المرضى لا يمكنهم الخضوع لجراحة تحويل مسار أو إجراءات قياسية أخرى. تستعرض الدراسة الملخّصة هنا استراتيجية جديدة: استخدام نوعين من الخلايا الشبيهة بالجذعية المأخوذة من دهن المريض نفسه لمساعدة الجسم على نمو أوعية دموية جديدة وصلبة يمكنها إنقاذ نسيج الطرف المحروم من الدم.
مرض شائع بخيارات محدودة
يحدث مرض الشريان المحيطي عندما تضيق الشرايين في الساقين، مما يقلل تدفق الدم. في أسوأ أشكاله، إقفار الطرف الحاد، قد يعاني المرضى ألمًا مستمرًا، وأصابع سوداء، وخطرًا عاليًا لفقدان جزء من الطرف. العلاجات الحالية مثل أدوية خافضة للكولسترول، أو رأب الوعاء، أو تحويل مسار جراحي يمكن أن تساعد، لكن العديد من المرضى إما لا يستجيبون أو يكونون مريضين للغاية لإجراء هذه العمليات. حاولت محاولات سابقة استخدام نوع واحد من الخلايا الجذعية، لكنها شجعت غالبًا أوعية هشة وصغيرة لا توفر تدفقًا كافيًا لإنقاذ الطرف بشكل موثوق. لذلك انطلق الباحثون لبناء «نظام أنابيب» أكثر اكتمالًا عن طريق الجمع بين نوعين من الخلايا المتعاونة.
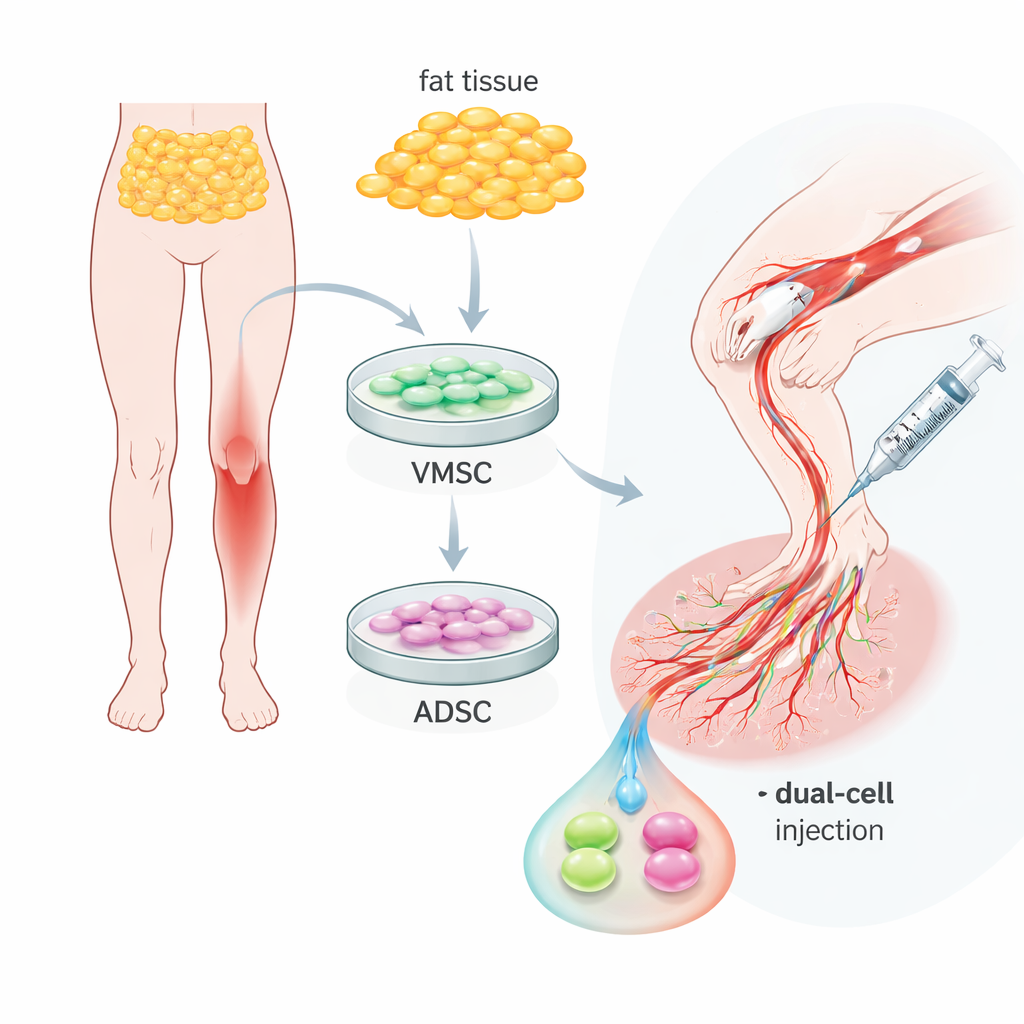
نوعان مفيدان من الخلايا في النسيج الدهني العادي
ركز الفريق على النسيج الدهني—الدهون العادية في الجسم—التي يمكن جمعها بإجراءات بسيطة نسبيًا. من نفس العينة عزلوا جماعتين من الخلايا مرتبطتين لكن متميزتين. المجموعة الأولى، المسماة خلايا جذعية وعائية متعددة القدرات، تصرفت إلى حد كبير مثل خلايا بطانة الأوعية الدموية المبكرة: حملت علامات سطحية نموذجية للخلايا البطانية وكان بإمكانها تنظيم نفسها إلى أنابيب شبيهة بالشعيرات في أطباق المختبر. المجموعة الثانية، خلايا جذعية مشتقة من النسيج الدهني، بدت أكثر كخلايا داعمة تحيط بالأوعية، حاملة علامات تُرى في الخلايا العضلية الملساء والخلايا المحيطة بالأوعية. كلا النوعين كان بإمكانه التكاثر جيدًا والتحول إلى خلايا دهنية أو عظمية أو غضروفية، مما أكد مرونتهما، لكن أدوارهما الطبيعية حول الأوعية الدموية كانت مختلفة ومتكملة بوضوح.
التعاون تحت الضغط
لمحاكاة البيئة القاسية والملتهبة لطرف مريض، عرض الباحثون الخلايا لإشارة التهابية قوية. نجح كلا النوعين في البقاء وضبط سلوكهما عبر إفراز مزيجات من عوامل النمو وإنزيمات تساعد الخلايا على الحركة وإعادة تشكيل الأنسجة المحيطة. عند نمو كل مجموعة وحدها على هلام يشجع تكوّن الأوعية، تمكنت الخلايا الشبيهة بالبطانة من تشكيل أنابيب أساسية، بينما تكتلت الخلايا الداعمة إلى حد كبير. ومع ذلك، عندما اختلطتا بنسبة اثنين إلى واحد، أصبحت الأنابيب أكثر كثافة واستمرارية ومقاومة للإجهاد الالتهابي. وهذا يشير إلى أنه معًا يمكن لنوعي الخلايا أن يشكلا ليس فقط أوعية أكثر، بل شبكات أكثر نضجًا واستقرارًا.
اختبار العلاج الخلوي المزدوج في أطراف الفئران المريضة
انتقل العلماء بعد ذلك إلى نموذج فأري لإقفار الطرف الحاد تم إنشاؤه عن طريق قطع شريان رئيسي في الساق. في عضلة الساق المحرومة أدخلوا الخلايا البشرية المختلطة. على مدى أربعة أسابيع، فقدت الفئران غير المعالجة أصابعًا أو أقدامًا كاملة عادةً، وأظهرت عضلاتها تندبًا والتهابًا شديدًا. بالمقابل، حافظت الحيوانات التي تلقت العلاج الخلوي المزدوج إلى حد كبير على أطرافها. أظهرت مسوحات تدفق الدم أن الدورة الدموية في الأرجل المعالجة تعافت إلى حوالي 70 بالمئة من الطبيعي، مقارنة بأقل من 20 بالمئة في المجموعات الضابطة. أظهر التصوير المجهري وثلاثي الأبعاد سبب ذلك: احتوت العضلات المعالجة على عدد أكبر بكثير من الأوعية المتوسطة والكبيرة—فروع شبيهة بالأرشيولات—مع "أكمام" قوية من الخلايا الداعمة، بدلًا من شبكة متشابكة من الشعيرات الصغيرة غير المستقرة.
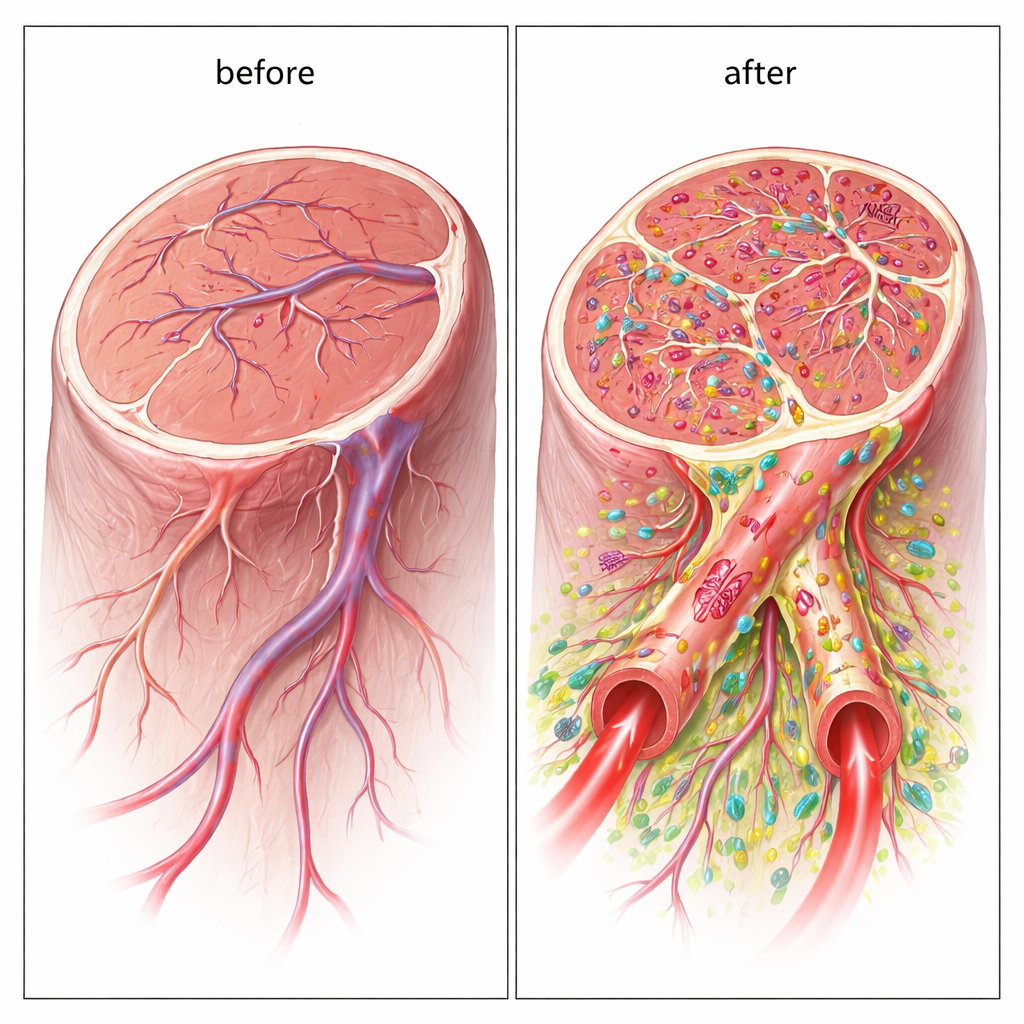
أوعية هجينة بُنيت من خلايا المتبرع
ومن المهم أن الأوعية الجديدة لم تُحث فقط بواسطة الخلايا؛ بل احتوت بالفعل على الخلايا البشرية المزروعة كجزء من جدرانها. باستخدام علامات مخصصة للبشر، وجد الباحثون أن الخلايا الشبيهة بالبطانة ساعدت في تشكيل البطانة الداخلية، بينما التفّت الخلايا الداعمة حول الخارج. كانت العديد من هذه الأوعية الهجينة واسعة بما يكفي لتعمل كقنوات مناسبة للدم، وأكدت المؤشرات الفلورية أن الدم يتدفق عبرها. هذا البناء المباشر لأوعية كبيرة ومروية يميّز نهج الخلايا المزدوجة عن معظم العلاجات الخلوية السابقة، التي تعتمد أساسًا على إشارات كيميائية بدلاً من التكامل البنيوي طويل الأمد.
ما الذي قد يعنيه ذلك للمرضى
بالنسبة لغير المتخصصين، الرسالة هي أن العلماء قد يتعلمون كيفية "إعادة تمديد الأنابيب" للأطراف المحتضرة باستخدام خلايا مأخوذة من دهن المريض نفسه. من خلال إقران نوعين من الخلايا—واحد يشكل الأنبوب الداخلي وواحد يبني الدعم الخارجي—تولد المعالجة شرايين وأرشيولات قوية ومبطنة جيدًا بدلًا من براعم هشة. في الفئران، كان ذلك كافيًا لاستعادة تدفق الدم ومنع فقدان الطرف. وبينما هناك حاجة لمزيد من العمل لإثبات السلامة والفعالية طويلة المدى في البشر، تشير الدراسة إلى مستقبل يمكن أن يوفر فيه قطف دهني طفيف التوغل خلائط خلوية مخصصة لإعادة بناء الدورة الدموية لدى المرضى المعرضين لخطر البتر.
الاستشهاد: Kim, D.Y., Hwang, D.Y., Park, G. et al. Adipose-derived dual cell therapy enhances arteriogenesis and limb preservation through vascular integration in critical limb ischemia. npj Regen Med 11, 13 (2026). https://doi.org/10.1038/s41536-026-00458-x
الكلمات المفتاحية: إقفار الطرف الحاد, علاج بالخلايا الجذعية, خلايا مشتقة من النسيج الدهني, تكوّن أوعية دموية جديدة, مرض الشريان المحيطي