Clear Sky Science · ar
النمط الظاهري لخلايا T المتفاعلة مع الورم في الدم يتنبأ باستجابة مثبطات نقاط التفتيش المناعية في سرطان الرئة غير صغير الخلايا
لماذا تهم دلائل السرطان القائمة على الدم
يعلم معظم الناس أن الجهاز المناعي يمكنه أحيانًا التعرف على السرطان ومهاجمته. ما هو أقل وضوحًا أن دلائل مهمة حول ما إذا كان المريض سيستفيد من العلاجات المناعية الحديثة قد تكون مخفية في سحب دم بسيط. تركز هذه الدراسة على مجموعة نادرة من الخلايا المناعية في مجرى دم أشخاص يعانون من سرطان الرئة غير صغير الخلايا، وتظهر أن مظهرها وسلوكها يمكن أن يتنبأ بمدى فعالية أدوية مثبطات نقاط التفتيش المناعية.
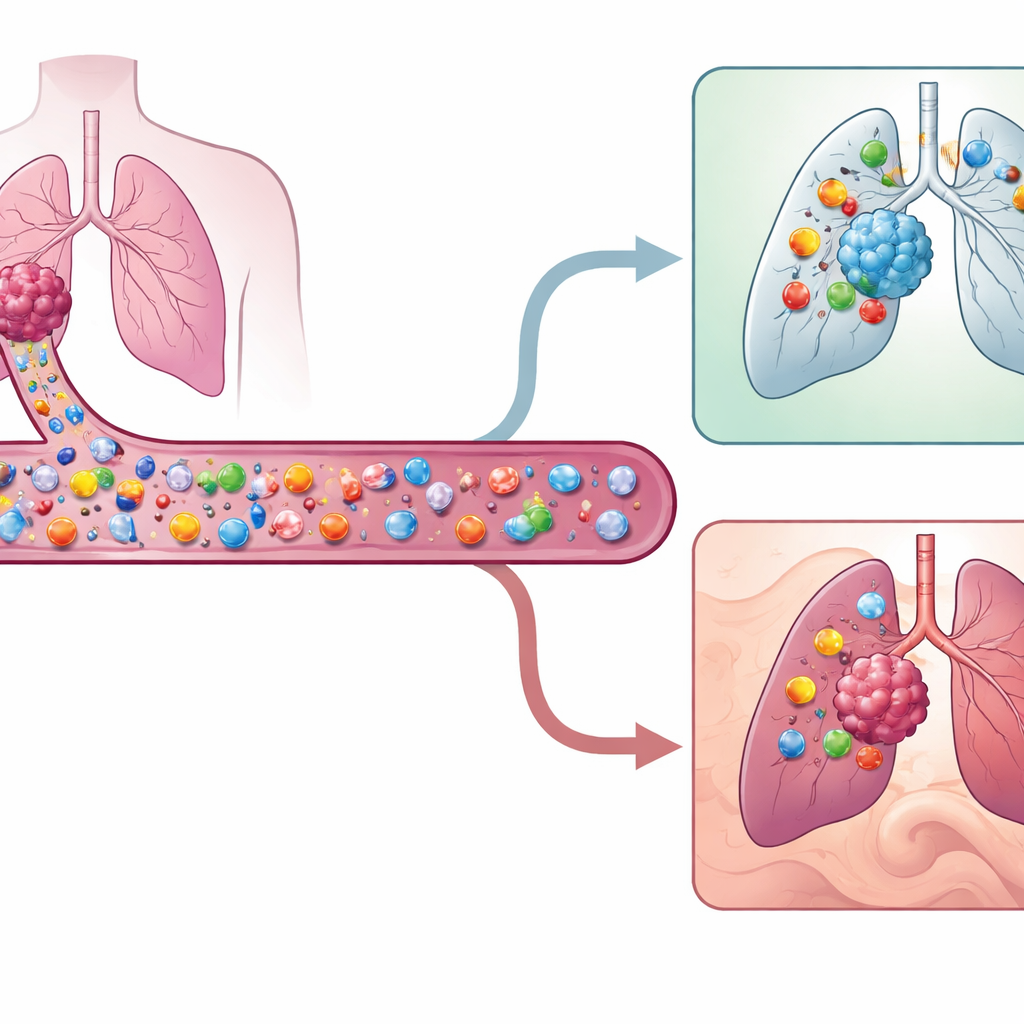
خلايا صائدة خاصة في الدم
تحمل السرطانات علامات جزيئية تميزها على أنها شاذة. بعض خلايا الدم البيضاء، المسماة خلايا T، يمكنها التعرف على هذه العلامات وقتل الخلايا السرطانية. ولكن ليس كل خلايا T داخل الورم تتعرف فعليًا على السرطان؛ فالكثير منها مجرد عابرين يتفاعلون مع إصابات سابقة. سعَى الباحثون للعثور على خلايا T الحقيقية الصائدة للسرطان والتي تدور في الدم بدلاً من تلك الموجودة بالفعل في الورم. هذه الخلايا المتفاعلة مع الورم في الدم نادرة للغاية—غالبًا أقل من واحدة من كل ألف خلية T—لذلك استخدم الفريق تحليلًا جينيًا وبروتينيًا أحادي الخلية عالي الدقة لاكتشافها في تسعة مرضى مصابين بسرطان رئة غير صغير الخلايا في مراحله المبكرة.
بصمة لخلايا T المقاتلة للسرطان
لربط خلايا T بالدم بتلك الموجودة داخل الأورام، استخدم العلماء تسلسل مستقبل كل خلية T الفريد كنوع من الباركود. إذا شاركت خلية T في الدم نفس المستقبل مع خلية نافذة في الورم وكانت ذات نمط جيني معروف بالتفاعل مع الورم، وُسِمت على أنها متفاعلة مع الورم في الدم. أظهرت هذه الخلايا المتداولة بصمة سطحية مميزة: كانت تميل إلى حمل بروتينات تسمى CD49a وCD49b وHLA-DR، وغياب بروتين مرتبط بالخلايا غير الناضجة، CD45RA. معًا، شكل هذا المزيج—مستوى مرتفع من CD49a أو CD49b، ومستوى مرتفع من HLA-DR، ومستوى منخفض من CD45RA—صنفًا فرعيًا غير معترف به سابقًا من خلايا T الذاكرية النشطة والموجهة إلى الأنسجة والمهيأة لدخول الأورام. كما استخرج الفريق توقيعًا جينيًا مكونًا من 140 جينًا يفصل هذه الصيادين النادرين عن خلايا T الدموية الأخرى بدقة أعلى من الطرق السابقة المطورة لسرطانات أخرى.
من كشافين في المراحل المبكرة إلى مقاتلين منهكين
من خلال إعادة بناء المسارات التنموية المحتملة من الدم إلى الورم، وجد الباحثون أن خلايا T المتفاعلة مع الورم في الدم تشبه السلف—خلايا في مرحلة مبكرة—بمستويات أعلى من الجينات المرتبطة بالبقاء طويل المدى ومستويات أقل من الجينات المرتبطة بالانهاك مقارنة بنظرائهم الموجودين بالفعل داخل الأورام. وبمجرد دخولها إلى الورم، تكتسب هذه الخلايا تدريجيًا مزيدًا من علامات التعب والاقتران بإقامة نسيجية. ومن المثير للاهتمام أنه حتى في الدم تظهر عليها بالفعل خصائص خلايا متأقلمة للعيش في الأنسجة، مما يشير إلى أنها مهيأة للالتحاق بمواقع ملتهبة أو سرطانية بدلًا من التجوال العام عبر الجسم.
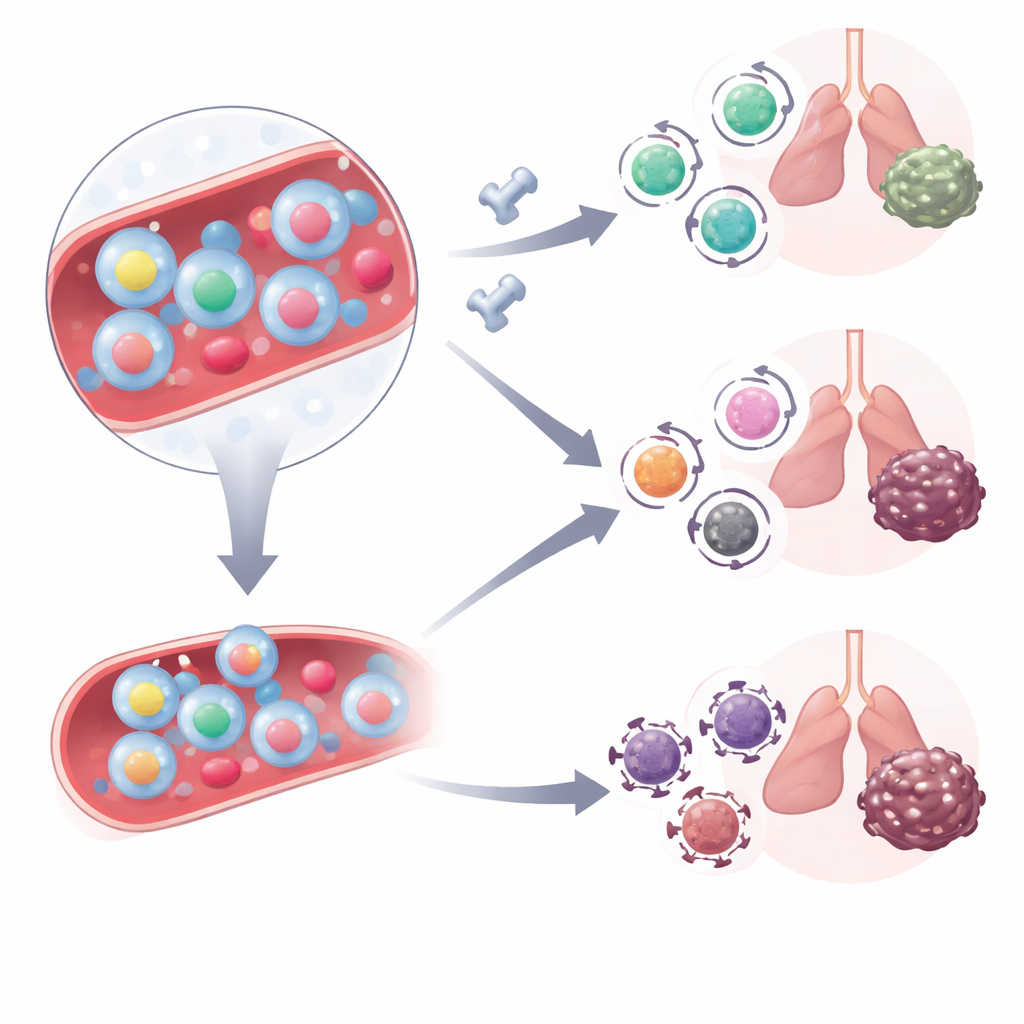
كيف تتغير هذه الخلايا مع العلاج
سأل الفريق بعد ذلك كيف تتصرف هذه الخلايا الصائدة للسرطان المحمولة في الدم عندما يتلقى المرضى مثبطات نقاط التفتيش المناعية التي تحجب مسار PD-1. حللوا خلايا T الدموية من مجموعة أخرى من مرضى سرطان الرئة قبل وبعد بدء مزيج من حجب PD-1 والعلاج الكيميائي مباشرةً. قبل العلاج، كان لدى المستجيبين وغير المستجيبين أعداد متشابهة من الخلايا المتفاعلة مع الورم في الدم، لكن جودتها اختلفت. في غير المستجيبين، كانت هذه الخلايا أكثر حملًا لمستويات عالية من CD38، وهو جزيء مرتبط بالإجهاد الأيضي والمقاومة لعلاج PD-1. بعد الجرعة الأولى من العلاج، تحولت الخلايا المتفاعلة مع الورم عند المستجيبين نحو حالة ذاكرة قاتلة شبيهة بجذور الخلايا—خلايا تجمع بين القدرة على القتل والقدرة على البقاء—بينما بقيت عند غير المستجيبين في حالة أكثر نشاطًا بدرجة عالية.
اختبارات حيوانية وتحقق في العالم الواقعي
لتأكيد أن هذه العلامات تميِّز حقًا الخلايا الخاصة بالسرطان، استخدم العلماء نموذج ميلانوما فأرية مُهندَسًا ليعبر عن هدف اصطناعي يمكن تتبعه بمسبار جزيئي "تيترامر". في هذه الفئران، كانت خلايا T التي تعرّفت على الهدف الاصطناعي في الدم مركزة بشدة بين الخلايا الحاملة لنفس الثلاثي من العلامات السطحية الذي لوحظ في المرضى البشريين. بعد حجب PD-L1، فقدت هذه الخلايا المتفاعلة مع الورم في الفئران بعض علامات نشاطها بينما ظلت منخرطة وظيفيًا، ما يعكس التحول الذي شوهد في المستجيبين البشر. أخيرًا، في مجموعة أكبر من 70 مريضًا بسرطان الرئة يتلقون علاج نقاط التفتيش، برز قياسان دمويان: المرضى الذين بدأوا العلاج بعدد أقل من خلايا المتفاعلة مع الورم عالية CD38 والذين أظهروا انخفاضًا في مجموعة الخلايا المعرفة بعلامات النشاط بعد الجرعة الأولى تمتعوا بفترات أطول بكثير قبل تقدم السرطان.
ما معنى ذلك للمرضى
بعبارات بسيطة، تُظهر هذه الدراسة أن مجموعة صغيرة من خلايا T "النخبوية" الصائدة للسرطان في مجرى الدم تحمل دلائل مهمة حول كيفية استجابة الشخص للعلاج المناعي. المسألة ليست عدد هذه الخلايا بالدرجة الأولى، بل ما إذا كانت بصحة أيضية جيدة وقادرة على التحول إلى حالة شبيهة بالجذور طويلة الأمد بمجرد أن تزيل أدوية نقاط التفتيش مكابحها. يمكن لاختبارات دم بسيطة تنظر إلى أنماط السطح وحالة التنشيط لهذه الخلايا النادرة أن تساعد، بعد مزيد من الصقل، الأطباء على التنبؤ بمن سيستفيد أكثر من مثبطات نقاط التفتيش المناعية وتوجيه تطوير علاجات جديدة معتمدة على خلايا T مأخوذة مباشرةً من الدم.
الاستشهاد: Ito, K., Iida, K., Hirano, T. et al. Phenotype of circulating tumor-reactive T cells predicts immune checkpoint inhibitor response in non-small cell lung cancer. Nat Commun 17, 2856 (2026). https://doi.org/10.1038/s41467-026-69680-x
الكلمات المفتاحية: خلايا T المتفاعلة مع الورم, علاج مثبطات نقاط التفتيش المناعية, سرطان الرئة غير صغير الخلايا, مؤشرات حيوية في الدم, انهاك خلايا T