Clear Sky Science · ar
خلايا CD4 القاتلة للخلايا: الأصل، الوظائف البيولوجية، الأمراض والأهداف العلاجية
عندما يتحول الخلايا المساعدة إلى قاتلة
عادةً ما تُصوَّر منظومة المناعة بأدوار بسيطة: بعض الخلايا تكتشف المشكلة، وأخرى تُقاتل فعليًا. تركز هذه الورقة على مجموعة مفاجِئة تمحو هذا الخط الفاصل — خلايا CD4 القاتلة للخلايا. على الرغم من أنها عُرفت طويلاً كخلايا «مساعدة» تنسق الدفاعات، فإن بعض خلايا CD4 يمكن أن تتحوّل بنفسها إلى قتلة مسلحة. فهم كيف تنشأ هذه الخلايا المتحوِّلة، وما الذي تفعله، وكيف تسهم في أمراض مثل السرطان، والعدوى الفيروسية، والاضطرابات المناعية الذاتية، وأمراض القلب قد يفتح طرقًا جديدة لتعزيز المناعة وتهدئة الالتهاب الضار. 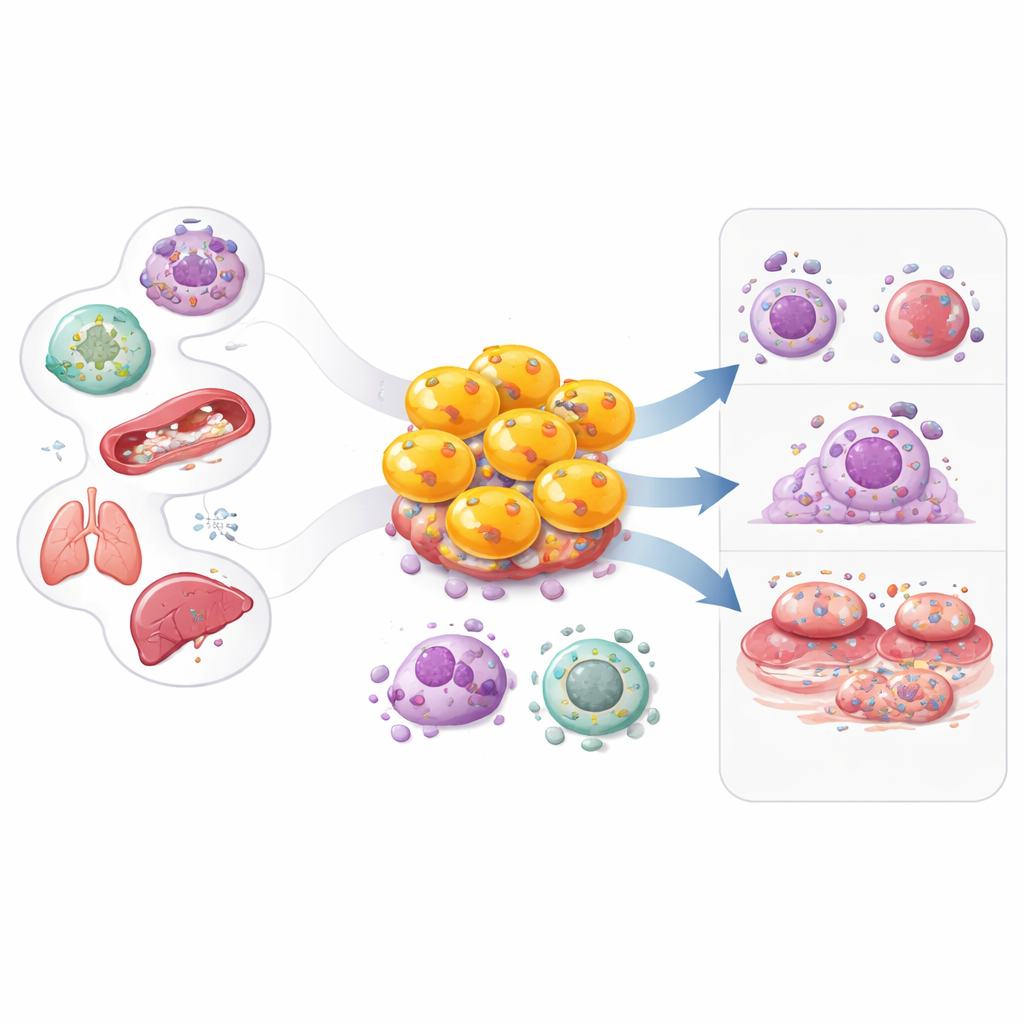
كيف نشأ هذا المدافع المرن
أظهرت الأعمال المبكرة في أواخر السبعينيات والثمانينيات أن جزءًا من خلايا CD4 قد يقتل خلايا أخرى مباشرةً عندما تُظهر علامات مناعية مناسبة، على نحو يشبه خلايا CD8 «القاتلة» الكلاسيكية. في البداية، رفض كثير من العلماء هذه النتائج كظواهر ناتجة عن ظروف المختبر. على مدار العقود التالية، أكدت نماذج حيوانية للإنفلونزا ودراسات في أشخاص مصابين بالروماتيزم، وأمراض القلب، والعدوى الفيروسية المزمنة، والسرطان أن خلايا CD4 القاتلة حقيقية ومهمة سريريًا. أدوات حديثة مثل قياس التدفق الخلوي وتسلسل RNA الخلوي أحادي الخلية رسمت منذ ذلك الحين تنوعها، كاشفة أن هذه الخلايا تتوسع في العدوى المزمنة، والأورام، والشيخوخة، وعدة أمراض التهابية، حيث يمكن أن تستمر لفترات طويلة.
من أين تأتي هذه المساعدة القاتلة
توضح المراجعة أن خلايا CD4 القاتلة تنشأ على الأرجح بطريقتين رئيسيتين. فكرة واحدة أن بعضها يشبه جزئيًا الخلايا القاتلة الطبيعية لأنها تشترك معها في العديد من مستقبلات السطح والجزيئات السامة للخلايا، مما يوحي بمسار تطوري مرتبط. مع ذلك، تُرجّح الأدلة المتزايدة وجهة نظر أخرى: أن معظم هذه الخلايا تبدأ كخلايا CD4 مساعدة عادية — خصوصًا الخلايا الشبيهة بـ Th1 — التي، تحت تعرّض مزمن للأنتيجين وإشارات التهابية قوية، «تعاد برمجتها» إلى حالة تمايز نهائية قاتلة للخلايا. يتحكم في هذا التحول شبكة من المؤثرات الخارجية (مثل الإنتيرلوكينات 2 و7 و15) والمفاتيح الداخلية (بما في ذلك Runx3 وT-bet وEomes وBlimp-1 وHobit) التي تُشغل جينات البروفرين، والغرانزيمات، والليجانات المحفّزة للموت.
كيف تقتل وتشكل الالتهاب
وظيفيًا، تعمل خلايا CD4 القاتلة عبر مسارين رئيسيين للهجوم. في مسار الحبيبات، تُكوّن تلامسًا محكمًا مع الخلية الهدف وتفرز حُزمًا تحتوي على بروفرين وغرانزيمات، التي تثقب الثغرات وتُفعّل موتًا مبرمجًا من الداخل. في مسار ليجانات الموت، تعرض جزيئات مثل Fas ligand وTRAIL على سطحها، فتتفاعل مع مستقبلات مطابقة على الخلايا الهدف لإطلاق برنامج انتحار داخلي. بالإضافة إلى القتل المباشر، تُفرز هذه الخلايا مرسلات التهابية مثل الإنترفيرون-غاما، وعامل نخر الورم، وعوامل نمو تجذب وتفعّل خلايا مناعية أخرى، تُعيد تشكيل الأوعية الدموية، وتغير سلوك الأنسجة المحلية. على عكس الخلايا المساعدة الكلاسيكية، غالبًا ما تكون مقاومة لـ«مكابح» طبيعية مثل الخلايا التنظيمية وتكون أقل عرضة للموت المبرمج، مما يسمح بتراكمها في الأمراض المزمنة. 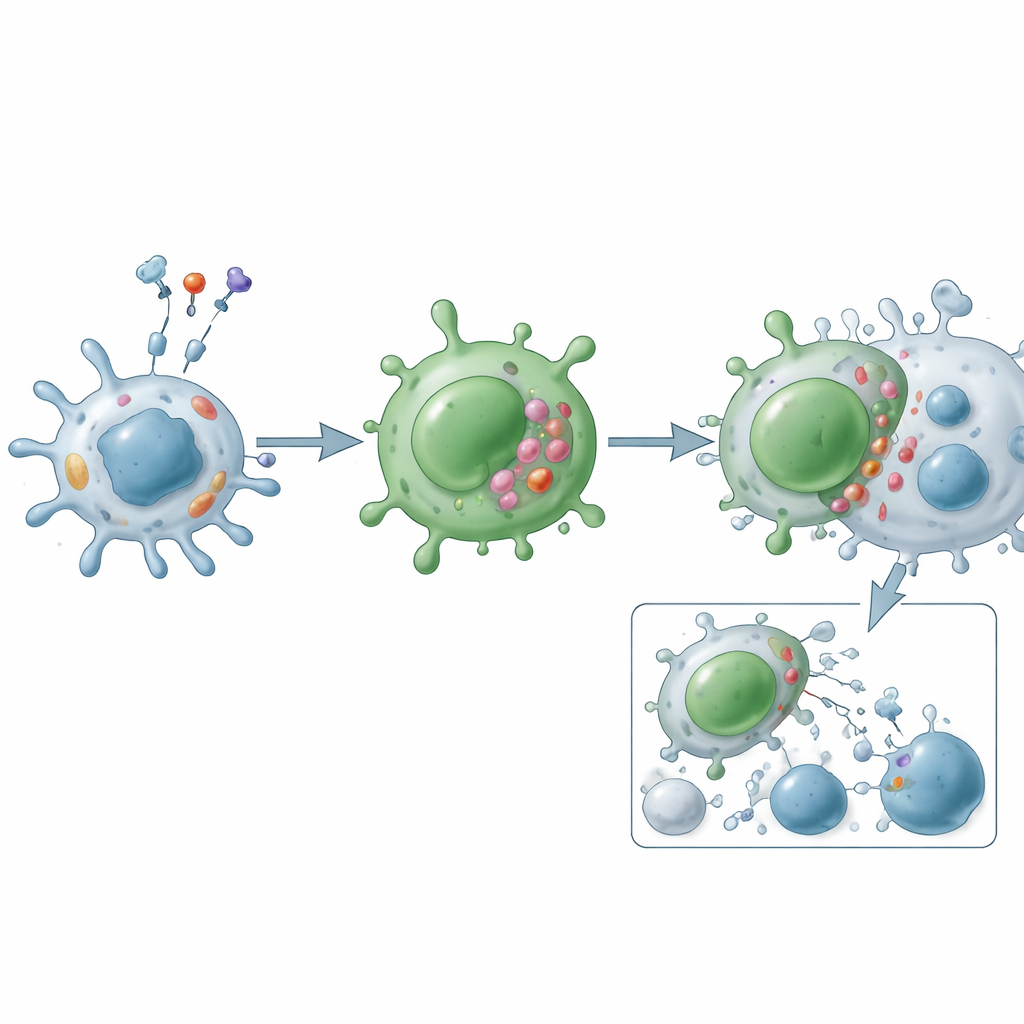
أصدقاء في العدوى والسرطان، وأعداء في المناعة الذاتية وأمراض القلب
تتجلى هذه السلوكيات ذات الحدين في العديد من الحالات. في التهاب الكبد المزمن B، والإيدز، وكوفيد-19، تساعد خلايا CD4 القاتلة على التحكم في الفيروسات عندما تكون خلايا CD8 القاتلة منهكة، وقد يرتبط وجودها بتحكّم أو تعافٍ أفضل. في الأورام الصلبة وسرطانات الدم، يمكنها التعرف مباشرة على الخلايا الورمية التي تعرض العلامات المناعية أو إشارات الإجهاد المناسبة وقد تحسن الاستجابة للعلاجات المناعية مثل مثبطات نقاط التفتيش وعلاجات CAR-T. في المقابل، يمكن لنفس الآليات أن تسبب ضررًا: في الذئبة، والتهاب المفاصل الروماتويدي، والتهاب الأمعاء الالتهابي، ومرض الشريان التاجي، والرجفان الأذيني، والتهاب الشريان الخلايا العملاقة، ورفض الزرع، تتوغّل خلايا CD4 القاتلة المتوسعة في الأنسجة، وتُتلف الأوعية أو الأعضاء، وتُضخّم الالتهاب طويل الأمد، غالبًا مع ارتباط بتوقعات أسوأ.
تحويل أداة خطرة إلى علاج
بما أن خلايا CD4 القاتلة قد تكون واقية أو مدمّرة، تبرز الورقة استراتيجيات علاجية ناشئة تهدف إلى ضبط هذه المجموعة بدلاً من محوها ببساطة. أحد النهجين هو كبح نشاطها الضار باستخدام مثبطات انتقائية تستهدف مستقبلات التكامل التعاوني (مثل OX40 أو 4-1BB)، أو السيتوكينات الالتهابية، أو قنوات الأيونات، أو مسارات البقاء. نهج آخر هو تسخير قدرتها القتالية في علاجات الخلايا التبنّية، بما في ذلك خلايا T المعدّلة جينيًا وخلايا CAR-T، حيث تظهر خلايا CD4 القاتلة غالبًا ثباتًا أفضل من منتجات CD8 فقط. تقترح استراتيجية ثالثة توجيه خلايا CD4 القاتلة طويلة العمر والمحددة للفيروس نحو الأورام باستخدام لقاحات أو ببتيدات مشتقة من مسببات الأمراض معروضة بواسطة خلايا السرطان. معًا، تضع هذه المسارات خلايا CD4 القاتلة ليس كمجرد فضول بيولوجي، بل كرافعة مركزية لعلاجات مستقبلية قد تعزّز الدفاع ضد العدوى والسرطان بدقة أعلى مع تقليل الالتهاب المسبب للضرر النسيجي.
رافعة جديدة للعلاجات المناعية المستقبلية
بالنسبة لغير المتخصصين، الرسالة الأساسية أن خلايا CD4 «المساعدة» أكثر تعددية مما كنا نظن: بعضها يمكن أن يتحول إلى قتلة مسلحين بالكامل يحمينا من العدوى المزمنة والسرطان، لكنه أيضًا قد يدفع بالمناعة الذاتية، وتلف الأوعية، ورفض الزرع. ترى المراجعة أن تعلّم كيفية تتبّع هذه الخلايا، والتنبؤ بموعد إفادتها أو إضرارها، وتعديل سلوكها بالأدوية أو العلاجات المصممة قد يغيّر طرق علاج مجموعة واسعة من الأمراض المزمنة — من التهاب الكبد وفيروسات نقص المناعة إلى التهاب المفاصل، والتهاب القولون، وأمراض القلب، واللوكيميا. بدلاً من مجرد رفع أو خفض نشاط المناعة، قد تعمل العلاجات المستقبلية بشكل متزايد على توجيه أنواع خلوية قوية مثل خلايا CD4 القاتلة نحو أهداف مفيدة وبعيدًا عن أنسجتنا.
الاستشهاد: Lai, L., Ran, S., Li, Y. et al. Cytotoxic CD4+ T cells: origin, biological functions, diseases and therapeutic targets. Sig Transduct Target Ther 11, 85 (2026). https://doi.org/10.1038/s41392-025-02533-z
الكلمات المفتاحية: خلايا CD4 القاتلة للخلايا, لدونة الخلايا المناعية, الالتهاب المزمن, العلاج المناعي للسرطان, المرض المناعي الذاتي